ВИХІДНА ІНФОРМАЦІЯ
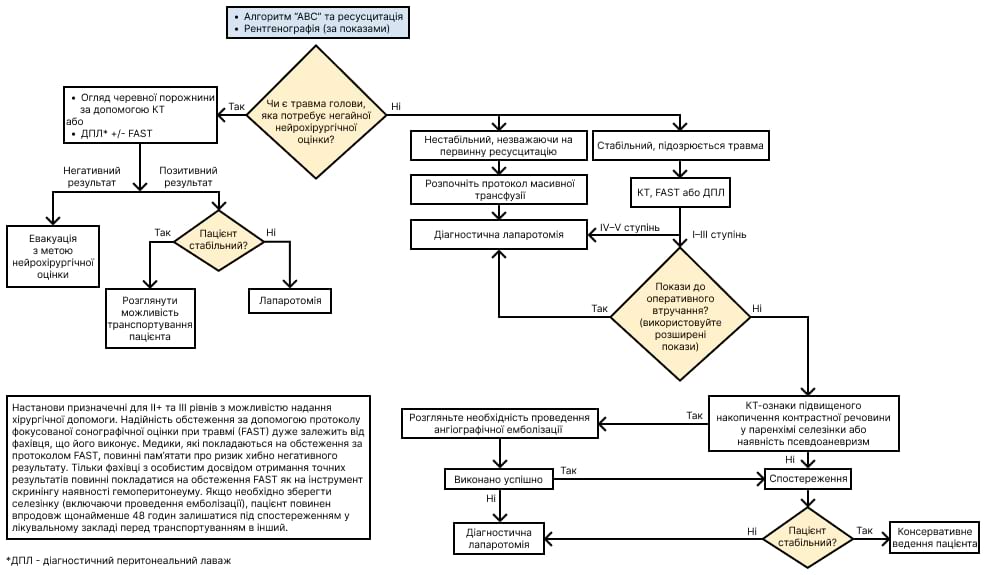
На відміну від проникаючих поранень черевної порожнини, коли рішення про оперативне втручання приймається відносно просто, поранені, які отримали тупу травму живота, представляють більшу діагностичну та клінічну проблему. Разом із удосконаленням бронежилетів зменшилася кількість випадків поранень тулуба, незважаючи на появу дедалі більшої кількості систем летальної зброї. Проте, з появою саморобних вибухових пристроїв з’явилося більше постраждалих із ознаками тупої травми живота. У той час, як у лікувальних закладах третього етапу медичної допомоги доступна комп’ютерна томографія (КТ), що допомагає медикам у прийнятті рішень, хірурги на передовій повинні приймати рішення про оперативне втручання на основі фізикального обстеження та протоколу фокусованоїсонографічної оцінки при травмі (FAST-протоколу)1.
Старший хірург кожного лікувального закладу зобов’язаний переконатися, що персонал розуміє межі наявних ресурсів, а також властиві обмеження, пов’язані з використанням дослідження FAST для діагностики гемоперитонеуму. Гемодинамічно нестабільним пацієнтам із травмою, які отримали позитивний результат дослідження за FAST-протоколом, слід негайно провести діагностичну лапаротомію. Зрідка, лікування пацієнтів із позитивним результатом FAST-протоколу та/або КТ відбувається без проведення оперативного втручання - за умови, якщо постраждалі вже перебувають у лікувальному закладі третього етапу надання допомоги, де можна забезпечити адекватне клінічне спостереження та оцінку. Якщо під час перебування пацієнтів у хірургічному закладі підтверджено наявність вільної рідини за FAST-протоколом та/або ознаки гемоперитонеуму на КТ, не варто переводити їх до іншого закладу, доки не буде виконано комплекс заходів з оцінки та зупинки внутрішньочеревної кровотечі. Переваги консервативного лікування не перевищують ризики розвитку невідкладного стану, пов’язаного з кровотечею, під час польоту, коли немає можливості проведення рятівного хірургічного втручання. Пацієнти, у яких під час фізикального обстеження виявлено перитоніт, або такі, що продовжують отримувати препарати крові для підтримки артеріального тиску, потребують діагностичної лапаротомії. Алгоритм лікування пацієнтів з тупою травмою представлений у Додатку А.
Класифікація ступенів пошкодження селезінки представлена нижче у Таблиці 1. У випадку пошкоджень селезінки, що відповідають IV–V ступеням, має бути виконана спленектомія у зв’язку з високим ризиком неефективності консервативного лікування (з емболізацією судин селезінки або без неї2), а також у зв’язку з потребою в тривалому транспортуванні постраждалого із зони бойових дій. Найкращим способом лікування розриву селезінки будь-якого ступеня з активною кровотечею, який був виявлений під час лапаротомії (незалежно від причини її проведення), є спленектомія. Якщо дозволяє тактична ситуація, стабільне пошкодження селезінки ІІІ ступеня без активної екстравазації, утворення псевдоаневризми, гемоперитонеуму на КТ або інших показів для проведення лапаротомії, які можуть включати, але не обмежуються даною травмою, можна спробувати лікувати консервативним шляхом під безпосереднім наглядом досвідченого хірурга-травматолога.3 В ідеалі, пацієнти, які отримують консервативне лікування з приводу пошкоджень селезінки, повинні перебувати під наглядом у лікувальному закладі третього етапу надання допомоги принаймні 48 годин до моменту стратегічної евакуації із зони бойових дій. У закладах третього етапу медичної допомоги з можливостями проведення інтервенційних радіологічних втручаньемболізація судин при пошкодженнях селезінки III ступеня може розглядатися як доповнення до консервативного лікування. Емболізація судин не є повноцінним методом лікування травм селезінки, тому такі пацієнти також повинні знаходитись під наглядом протягом 48 годин після проведення процедури та до моменту стратегічної аеромедичної евакуації з зони бойових дій.
Таблиця 1. Визначення ступення пошкодження селезінка
| Ступінь | Опис пошкодження | AIS 90 |
| I | Субкапсулярна гематома, <10% площі поверхні | 2 |
| Розрив капсули, <1 см вглиб паренхіми | 2 |
| II | Субкапсулярна гематома, 10–50% площі поверхні | 2 |
| Інтрапаренхіматозна гематома, <5 см у діаметрі | |
| Розрив паренхіми глибиною 1–3 см без залучення паренхіматозної судини | 2 |
| III | Субкапсулярна гематома, >50% площі поверхні або наростаюча гематома | 3 |
| Розрив субкапсулярної або паренхіматозної гематоми | |
| Інтрапаренхіматозна гематома >5 см | |
| Розрив паренхіми глибиною >3 см або розрив із залученням трабекулярних судин | 3 |
| IV | Розрив сегментарних або ворітних судин, що призводить до значної деваскуляризації (>25% селезінки) | 4 |
| IV | Повністю роздроблена селезінка | 5 |
| Ушкодження ворітних судин селезінки, яке призвело до її деваскуляризації | 5 |
| | Підвищення на один ступінь у випадку множинних травм одного й того ж органа, до III ступеня. | |
Через 48 годин (та перед аеромедичною евакуацією з лікувального закладу третього етапу) з метою оцінки ускладнень, таких як утворення псевдоаневризми, у всіх пацієнтів, які проходять консервативне лікування пошкоджень селезінки, слід провести КТ з контрастною речовиною.4 Показники неефективності консервативного лікування селезінки включають (але не обмежуються) будь-яку потребу в переливанні крові та будь-який епізод гіпотензії. Успішність консервативного лікування пошкоджень селезінки I–III ступеня з проведенням емболізації судин досягає 99–100%. Пацієнти, в яких консервативне лікування ушкоджень селезінки було неефективним, потребують проведення спленектомії у лікувальному закладі третього етапу надання допомоги до початку аеромедичної евакуації. Необхідно підкреслити, що аеромедична евакуація для пацієнта схожа на виписку з лікувального закладу без обмеження активності та без можливості повторної госпіталізації, допоки не завершиться транспортування між лікувальними закладами різних зон бойових дій, що займає мінімум 12 годин. Крім того, перед початком евакуації хірурги, які направляють та приймають пацієнта, мають разом обговорити його історію хвороби. Пацієнтам із пошкодженням селезінки III ступеня та черепно-мозковою травмою (ЧМТ) повинна бути виконана спленектомія, адже гіпотензія у комбінації з ЧМТ вдвічі збільшує смертність.5 У випадку тупих травм інших внутрішніх органів як допоміжні процедури можуть використовуватися ангіографія та емболізація. Такі втручання повинні призначатися з урахуванням кожного окремого випадку.
ПОСТСПЛЕНЕКТОМІЧНИЙ СЕПСИС (OPSI-синдром)
В огляді даних щодо пацієнтів, яким була виконана спленектомія з 1966 до 1996 рр. із середнім періодом спостереження 6,9 років, у 2,3% пацієнтів із травмою розвинуласьінвазивна інфекція з рівнем летальності 49%.6 У пацієнтів спостерігаються неспецифічні грипоподібні симптоми, які швидко прогресують до розвитку фульмінантного сепсису, коагулопатії споживання, бактеріємії та передчасної смерті протягом 12–48 годин. Інфекції, як правило, викликані інкапсульованими мікроорганізмами, включаючи Streptococcuspneumoniae, Haemophilusinfluenzae типу B та Neisseriameningitidis, проти яких існують ефективні вакцини. Одне з досліджень показало, що лише 56,7% пацієнтів отримують усі необхідні вакцини.7 Оскільки такі пацієнти знаходяться у групі ризику розвитку OPSI-синдрому (Overwhelmingpostsplenectomysevereinfection), повинен існувати стандартизований процес для забезпечення вакцинації після проведеної спленектомії з точним документуванням та пожиттєвим спостереженням за пацієнтом для визначення результатів лікування.
КАНДИДАТИ НА ПРОВЕДЕННЯ ВАКЦИНАЦІЇ
Усі пацієнти зі спленектомією в анамнезі, а також особи з функціональною аспленією (наприклад, <51% нормальної структури та/або васкуляризації в сегменті селезінки, що залишився).
ДОЗУВАННЯ ВАКЦИНИ
ПРОТИ ПНЕВМОКОКОВОЇ ІНФЕКЦІЇ
- Prevnar 13 (PCV13) ТА Pneumovax 23 (PPSV23) - обидві вакцини рекомендовані для застосування.8
- Разову дозу вакцини PCV13 слід вводити пацієнтам, які раніше не отримували PCV13.
- PPSV23 слід вводити через 8 тижнів після PCV13 тим, хто раніше не отримував PPSV23.
- Ревакцинацію препаратом PPSV23 слід проводити один раз - через 5 років після введення першої дози.
ПРОТИ ГЕМОФІЛЬНОЇ ПАЛИЧКИ ТИПУ В (HIB)
Разова доза будь-якої кон’югованоїHib-вакцини (PedvaxHIB, ActHIB або Hiberix) рекомендована тим, хто раніше не був щеплений проти Hib.9
ПРОТИ МЕНІНГОКОКОВОЇ ІНФЕКЦІЇ
- Рекомендується вакцинація проти серогрупи B (MenB), а також серогруп A, C, W та Y (MenACWY).10,11,12
- Для тих, хто раніше не був щеплений проти MenB, можна ввести вакцину Bexsero (курс із 2 доз) або Trumenba (курс із 3 доз).
- Для тих, хто раніше не був щеплений проти MenACWY, слід вводити вакцину Menveo або Menactra у вигляді курсу первинної вакцинації, що складається з 2 доз. Після такого курсу рекомендується кожні 5 років вводити бустерну дозу вакцини.
- Для тих, хто впродовж останніх 5 років був вакцинований проти MenACWY, ревакцинація не потрібна. Якщо після щеплення пройшло більше 5 років, слід ввести бустерну дозу.
- Якщо Menactra є єдиною доступною вакциною проти MenACWY, а пацієнту також рекомендовано отримати Prevnar 13, слід вводити Menactra через 4 тижні після вакцини Prevnar 13.
ТЕРМІНИ ВВЕДЕННЯ ВАКЦИНИ
Усі пацієнти, що підлягають аеромедичній евакуації: введіть рекомендовані вакцини в межах перших 24 годин післяопераційного періоду в першому ж лікувальному закладі, де це можливо. Див. вище терміни введення у ситуаціях, коли пацієнту рекомендовано введення як Prevnar 13, так і Menactra. Лікувальні заклади третього та четвертого етапів надання допомоги не повинні припускати, що пацієнт вакцинований на момент прибуття до цього закладу.
Громадяни країни, де проводиться військова операція, та інші пацієнти, що НЕ були евакуйовані з зони бойових дій: Введіть рекомендовані вакцини в межах перших 24 годин післяопераційного періоду або за першої доступної можливості, але не пізніше 14-го дня після оперативного втручання.
Таблиця 2. Інструкція для пацієнтів, які раніше не отримували вакцину
| Інструкція для пацієнтів, які раніше не отримували вакцину (Якщо пацієнт раніше отримав одну або кілька з зазначених вакцин, дивіться пояснення в тексті) |
| Бактерія | Вакцина | Доза та термін введення* |
| Streptococcuspneumoniae | Prevеnar 13 | Разова доза | | |
| Pneumovax 23 | Перша доза ≥8 тижнів після Prevnar 13 | Друга доза через 5 років після першої дози | |
| Nesseriameningitidis | Bexsero або Trumemba (серогрупа B) | Доза №1 | Доза №2 через один місяць після першої дози | При використанні вакцини Trumemba, Доза №3 - через 5 місяців після Дози №2 |
| Menactra або Menveo (серогрупи A, C, W, та Y) | Доза №1 (при використанні Menactra, вводити її через 4 тижні після Prevnar 13®) | Доза №2 через місяць після першої дози | Бустерна доза вводиться через кожні 5 років |
| Haemophilusinfluenza типу b | PedvaxHIB або ActHIB або Hiberix | Разова доза | | |
*Вакцини слід вводити, як тільки пацієнт стане клінічно стабільним після оперативного втручання.
ДОКУМЕНТАЦІЯ ЩОДО ВАКЦИНАЦІЇ
Датоване, із зазначеним часом та підписане лікарем призначення щодо введення рекомендованих вакцин повинне бути задокументоване у плані медичного лікування. Якщо якісь із рекомендованих вакцин не були призначені, то має бути чітко записане обґрунтування таких дій. Це сприятиме чіткій комунікації у рамках безперервного надання медичної допомоги.
Запис даних щодо введення вакцини в листку лікарських призначень повинен включати дату, час, дозу, номер серії/наклейку серії, дані про виробника та підпис медсестри відносно кожної вакцини. Якщо котрась із вакцин або всі вони були призначені, але не введені (із будь-якої причини), потрібно повідомити про це лікаря, що зробив призначення; також має бути відповідна документація, яка вказуватиме на це, разом із обґрунтуванням, чому вакцина/вакцини не були введені. Крім цього, слід записати дані медика, якого було проінформовано. Це також сприятиме чіткій комунікації у рамках безперервного надання медичної допомоги.
Якщо є можливість, до електронної медичної картки слід ввести дані про лікарське призначення, відпуск препарату з аптеки чи центру імунізації та введення вакцини. Настійливо рекомендується документувати дані відносно щеплень у спеціалізованих системах відстеження вакцинації (MEDPROS для Сухопутних військ, MRRS для ВМС/Морської піхоти/Берегової охорони та ASIMS для ВПС США), якщо вони доступні в лікувальному закладі або на оперативній базі.
МОНІТОРИНГ ПОКРАЩЕННЯ ЕФЕКТИВНОСТІ (ПЕ)
ДОСЛІДЖУВАНА ГРУПА
Усі пацієнти з тупою травмою та з будь-яким кодом за шкалою AIS, що стосується ділянки живота (AbbreviatedInjuryScale, Скорочена шкала ушкоджень).
МЕТА (ОЧІКУВАНІ РЕЗУЛЬТАТИ)
- Гемодинамічно нестабільні (САТ <90 мм рт.ст.) пацієнти з тупою травмою та позитивним результатом FAST-протоколу підлягають лапаротомії (якщо немає документально підтвердженої причини, щоб відкласти/уникнути оперативного втручання).
- Усім пацієнтам із пошкодженням селезінки IV та V ступеня, які потребують далекої та тривалої евакуації, виконується спленектомія або документується причина проведення консервативного лікування.
- Селективне консервативне лікування гемодинамічно стабільного пошкодження селезінки I–III ступеня внаслідок тупої травми проводиться в лікувальних закладах другого, третього або четвертого етапів надання допомоги.
- Усі пацієнти, які перенесли спленектомію, отримують постспленектомічні щеплення.
ПОКАЗНИКИ РЕЗУЛЬТАТИВНОСТІ/ДОТРИМАННЯ РЕКОМЕНДАЦІЙ
- Кількість та відсоток пацієнтів у досліджуваній групі з САТ <90 мм рт.ст. і позитивним результатом FAST-протоколу після надходження до хірургічного відділення, які підлягають діагностичній лапаротомії на тому самому рівні надання допомоги.
- Кількість та відсоток пацієнтів із пошкодженням селезінки IV та V ступеня, які підлягають спленектомії.
- Кількість та відсоток пацієнтів із кожним ступенем пошкодження селезінки, які лікуються консервативно.
- Кількість та відсоток пацієнтів, що підлягають спленектомії та мають документацію стосовно проведеної вакцинації проти пневмококової та ГЕМОФІЛЬНОЇ інфекції.
ДЖЕРЕЛА ДАНИХ
- Медична картка пацієнта
- Реєстр травм Міністерства оборони США (DoDTR)
СИСТЕМНА ЗВІТНІСТЬ ТА ЇЇ ЧАСТОТА
Згідно з даними настановами, вказане вище становить мінімальні критерії моніторингу ПЕ. Системна звітність проводитиметься щороку; додатковий моніторинг ПЕ та системну звітність можна проводити залежно від потреб.
Системний огляд та аналіз даних виконуються керівником Об'єднаної системи лікування травм, її програмним менеджером та відділом покращення ефективності.
ОБОВ'ЯЗКИ
Керівник команди з надання допомоги при травмах відповідає за ознайомлення з даними Настановами з клінічної практики, належне дотримання вказаних у ній вимог та моніторинг ПЕ на місцевому рівні.
-
- EmergencyWarSurgeryHandbook, 5th UnitedStatesRevision 2018. BordenInstitute. US ArmyMedicalDepartmentCenterandSchool, FortSamHouston, TX. Chapter 17: AbdominalInjuries. 2013: 255-273.
- Haan JM, etal. NonoperativemanagementofBluntSplenicInjury: A 5-year experience. J Trauma. 2005;58:492-498.
- Marmery H, etal. CorrelationofMultidetector CT findingswithsplenicarteriographyandsurgery: prospectivestudyin 392 patients. JACS. 2008;206:685-693.
- Killeen KL, etal. CT findingsafterembolizationforbluntsplenictrauma. J VascIntervRadiol. 2001;12:209-214.
- Alabbasi T, Nathens AB, Tien CH. Bluntsplenicinjuryandseverebraininjury: a decisionanalysisandimplicationsforcare. CanadianJournalofSurgery. 2015;58(3 Suppl 3):S108-S117.
- Bisharat N, Omari H, Lavi I, Raz R. Riskofinfectionanddeathamongpost-splenectomyPatients. J Infection. 2001; 43:182-186
- ShatzDavid V. VaccinationpracticesamongNorthAmericantraumasurgeonsinsplenectomyfortrauma. J Trauma. 2002; 53:950-956.
- Useof 13-Valent PneumococcalConjugateVaccineand 23-Valent PneumococcalPolysaccharideVaccineforadultswithimmunocompromisingconditions: recommendationsoftheAdvisoryCommitteeonimmunizationPractices (ACIP). MMWR. Vol. 61. No. 40. 12 October 2012.
- PreventionandcontrolofHaemophilusinfluenzaType b disease. RecommendationsoftheAdvisoryCommitteeonImmunizationPractices (ACIP). MMWR. Vol. 63. No. 1. 28 February 2014.
- UseofSerogroup B MeningococcalVaccinesinpersonsaged ≥10 yearsatincreasedriskforSerogroup B MeningococcalDisease: RecommendationsoftheAdvisoryCommitteeonImmunizationPractices, 2015. MMWR. Vol. 64. No. 22. 12 June 2015
- UpdatedRecommendationsforuseofMenB-FHbpSerogroup B MeningococcalVaccine – AdvisoryCommitteeonImmunizationPractices, 2016. MMWR. Vol. 66. No. 19. 16 May 2017.
- PreventionandControlofMeningococcalDisease. RecommendationsoftheAdvisoryCommitteeonImmunizationPractices (ACIP). MMWR. Vol. 62. No. 2. 22 March 2013.
ДОДАТОК А: АЛГОРИТМ ОЦІНКИ ТУПОЇ ТРАВМИ ЖИВОТА
ДОДАТОК В: ДОДАТКОВА ІНФОРМАЦІЯ ЩОДО НЕ ПЕРЕДБАЧЕНОГО ІНСТРУКЦІЄЮ ЗАСТОСУВАННЯ ЛІКАРСЬКИХ ЗАСОБІВ У НАСТАНОВАХ З КЛІНІЧНОЇ ПРАКТИКИ
МЕТА
Мета цього Додатка — надати роз’яснення політики та практики Міністерства оборони США щодо включення в Настанови з клінічної практики «незатверджених» показів для продуктів, які були схвалені Управлінням з контролю якості продуктів харчування і лікарських засобів США (FDA). Це стосується використання препаратів не за призначенням для пацієнтів, які належать до Збройних сил США.
ВИХІДНА ІНФОРМАЦІЯ
Незатверджене (тобто «не за призначенням» - “off-label”) використання продуктів, схвалених FDA, надзвичайно поширене в медицині США і зазвичай не регулюється окремими нормативними актами. Проте, згідно з Федеральним законодавством, за деяких обставин застосування схвалених лікарськихзасобів за незатвердженими показами регулюється положеннями FDA про «досліджувані нові ліки». До цих обставин належить використання в рамках клінічних досліджень, а також, у військовому контексті, використання за незатвердженими показами згідно з вимогами командування. Деякі види використання за незатвердженими показами також можуть підлягати окремим нормативним актам.
ДОДАТКОВА ІНФОРМАЦІЯ ЩОДО ЗАСТОСУВАННЯ ЗА НЕЗАТВЕРДЖЕНИМИ ПОКАЗАМИ У НАСТАНОВАХ З КЛІНІЧНОЇ ПРАКТИКИ
Включення до Настанов з клінічної практики використання медикаментів за незатвердженими показами не належить до клінічних випробувань і не є вимогою командування. Більше того, таке включення не передбачає, що Військова система охорони здоров’я вимагає від медичних працівників, які працюють в структурах Міноборони США, застосовувати відповідні продукти за незатвердженими показами або вважає це «стандартом медичноїдопомоги». Швидше, включення до CPGs використання засобів «не за призначенням» має поглиблювати клінічне судження відповідального медичного працівника шляхом надання інформації щодо потенційних ризиків та переваг альтернативного лікування. Рішення приймається на основі клінічного судження відповідальним медичним працівником у контексті відносин між лікарем і пацієнтом.
ДОДАТКОВІ ПРОЦЕДУРИ
Виважений розгляд
Відповідно до цієї мети, в обговореннях використання медикаментів «не за призначенням» в CPG конкретно зазначено, що це використання, яке не схвалено FDA. Крім того, такі обговорення є збалансованими у представленні даних клінічних досліджень, включаючи будь-які дані, які свідчать про обережність у використанні продукту, і, зокрема, включаючи усі попередження, видані FDA.
Моніторинг забезпечення якості
Що стосується використання «не за призначенням», діяльність Міністерства оборони США полягає у підтримці регулярної системи моніторингу забезпечення якості результатів і відомих потенційних побічнихефектів. З цієї причини підкреслюється важливість ведення точних клінічних записів.
Інформація для пацієнтів
Належна клінічна практика передбачає надання відповідної інформації пацієнтам. У кожних Настановах з клінічної практики, де йдеться про використання засобу «не за призначенням», розглядається питання інформування пацієнтів. За умови практичної доцільності, слід розглянути можливість включення додатка з інформаційним листком для пацієнтів, що видаватиметься до або після застосування продукту. Інформаційний листок має в доступній для пацієнтів формі повідомляти наступне: a) щода незастосування не схвалене FDA; b) причини, чому медичний працівник Міністерства оборони США може прийняти рішення використати продукт з цією метою; c) потенційні ризики, пов’язані з таким застосуванням.






















