Вступ
Мета цих настанов CPG — надати практичні емпіричні рекомендації щодо оптимального догляду за пораненими з опіками у фронтових умовах або в середовищі з обмеженими ресурсами, які зазвичай належать до однієї з двох категорій: поранені військові, яких можна евакуювати з театру для надання основної допомоги, і представники місцевого населення, часто діти, які поступають для лікування у військові медичні заклади без можливості надання основної допомоги, окрім тієї, що надається в зоні бойових дій.
ПРИМІТКА. Якщо ви надаєте допомогу пораненому з опіками, якнайшвидше зверніться в Опіковий центр (USAISR). Рання консультація сприятиме координації медичної допомоги, включаючи можливе залучення спеціалізованої опікової льотної бригади для допомоги з транспортуванням пораненого до континентальної частини США (CONUS). Нездатність зв’язатися з Опіковим центром не може бути причиною для затримки процесу евакуації. Для координації аеромедичної евакуації якнайшвидше зверніться до Спільного ресурсного центру з переміщення пацієнтів (JPMRC).
Опіковий центр
- DSN 312-429-2876 (429-BURN)
- Платний номер (210) 916-2876 або (210) 222-2876
- Електронна пошта: usarmy.jbsa.medcom-aisr.list.armyburncenter@health.mil
Оптимальне лікування пацієнтів з опіками передбачає залучення надзвичайно великої кількості людських та логістичних ресурсів. Незважаючи на всі зусилля медпрацівників на кожному рівні медичної допомоги, смертність серед постраждалих з опіками, яких неможливо евакуювати з театру бойових дій, є значно вищою, ніж у закладах CONUS. У бойовому середовищі слід враховувати ці та інші фактори. Також рекомендується переглянути розділ 26 «Опіки» посібника «Невідкладна військова хірургія 2013».1
Лікування у місці отримання поранення
- У польових умовах ЗУПИНІТЬ ПРОЦЕС ГОРІННЯ та зупиніть небезпечну для життя кровотечу, усуньте непрохідність дихальних шляхів або напружений пневмоторакс згідно з настановами з надання допомоги пораненим в умовах бойових дій. Поранені з опіками можуть мати додаткові травми, які можуть бути більш небезпечними для життя та вимагати негайної уваги.
- Зупиніть небезпечну для життя кровотечу, усуньте непрохідність дихальних шляхів або напружений пневмоторакс згідно з настановами з надання допомоги пораненим в умовах бойових дій.
- Змийте чистою водою бруд і всі хімічні речовини, в тому числі паливні матеріали. Сухі хімічні речовини перед промиванням слід усунути з потерпілого. Після огляду ушкоджень накрийте пораненого ковдрою для запобігання гіпотермії.
- Якнайшвидше евакуюйте пораненого. З огляду на тактичні міркування і відстань може виникнути потреба надавати тривалий догляд у польових умовах, під час якого реанімаційні заходи починаються в догоспітальному середовищі.
Початковий огляд опіку
- Виконайте первинний і вторинний огляд усіх пацієнтів із травмою. Гострі травми, виявлені під час первинного та вторинного огляду, слід лікувати відповідно до стандартних протоколів щодо травми. Не відволікайтеся на зовнішній вигляд спалених тканин.
- За потреби виконайте огляд дихальних шляхів і забезпечте їхню прохідність. У поранених з менш тяжкими опіками може не вимагатися негайна інтубація, що дає час для виконання первинного огляду та підготовки до контрольованої інтубації.
- Показання до ендотрахеальної інтубації включають коматозний стан пацієнта, симптоматичну інгаляційну травму, глибокі опіки обличчя та опіки понад 40% загальної площі поверхні тіла (ЗППТ).
ПРИМІТКА. Внаслідок едеми, викликаної опіком, більшість надгортанних повітропроводів, таких як ларингеальні маски для інтубації, втрачають свою ефективність.
- Використовуйте ендотрахеальну трубку (ЕТТ) великого діаметру, особливо при підозрі на інгаляційну травму. Для дорослих бажано використовувати ЕТТ розміру 8 або більше. Більша ендотрахеальна трубка полегшує подальшу бронхоскопію та промивання легень, а також зменшує ризик подальшої оклюзії дихальних шляхів через відкладення, що складаються з крові, слизу та забруднень.
- Закріпіть ETT бавовняними стрічками, які можна регулювати в міру розвитку набряку під час реанімаційних заходів; стандартні клейкі фіксатори ETT неможливо використовувати на обпаленій шкірі. Перед тривалим транспортуванням розгляньте можливість фіксації ЕТТ до премоляра за допомогою дроту з нержавіючої сталі, особливо у пацієнтів з обширними опіками обличчя. Під час надання невідкладних реанімаційних заходів часто перевіряйте положення ЕТТ у міру того, як набряк поширюється і зменшується.
- Тримайте пацієнта в теплі. Опіки підвищують непомітну втрату тепла. У поранених з опіками, що займають > 20 % ЗППТ, є високий ризик гіпотермії.
ПРИМІТКА. Не висікайте пухирі, доки пацієнта не буде доставлено в заклад з можливістю надання хірургічної допомоги. Накрийте опіки сухою марлею або чистою хірургічною серветкою без тісної фіксації.
Гострі реанімаційні заходи
- Обчисліть початковий розмір опіку за допомогою правила дев’яток (Додаток A). Після очищення ран виконайте повторне обчислення на основі таблиці Лунда — Браудера (Додаток B і Додаток C). Поверхневий опік (1-го ступеня) НЕ включається в обчислення ЗППТ, що використовується для визначення потреб у рідинній реанімації.
- Поверхневі опіки (1-го ступеня) червоного кольору, на них не утворюються пухирі, і вони відразу біліють при натисканні. Неповношарові опіки (2-го ступеня) є вологими, чутливість шкіри збережена, утворюються пухирі, біліють при натисканні. Повношарові опіки (3-го ступеня) виглядають щільними, сухими, не біліють при натисканні, чутливість шкіри втрачено, часто містять судини з тромбозом.
- Якщо ЗППТ становить 20 % чи більше, пацієнти зазвичай вимагають гострої рідинної реанімації протягом наступних 24–48 годин із ретельним спостереженням упродовж 72 годин після отримання опіку.
- Встановіть катетер Фолея із градуйованим урометром. Опіки статевого члена не є протипоказанням для встановлення урологічного катетера. Встановлення надлобкового катетера (надлобкова цистостомія) у пацієнтів з опіками майже ніколи не вимагається, і його слід уникати при наявності опіків живота.
- Для пацієнтів з масою тіла 40 кг і вище використовуйте, за наявності, пристрій Burn Navigator — калькулятор для обчислення реанімаційної рідини при опіках.2 На початку кожної години виконуйте вказівки і вводьте значення споживання рідини і діурезу. Пристрій обчислить рекомендовану швидкість вливання ізотонічного розчину на наступну годину. Детальні рекомендації наведено на вебсторінці Burn Navigator Training and Resources.
- Пристрій використовує алгоритми зворотного зв’язку та перелічені нижче принципи для надання рекомендацій щодо швидкості вливання. Мета полягає в досягненні цільового показника діурезу 30–50 мл/год.
- Таблиці і графіки споживання та виділення містять інформацію про об’єм рідини, отриманої пацієнтом. Графіки змінюють колір у міру того, як пацієнт наближається до зони небезпеки перенасичення рідиною: спочатку >200 мл/кг, потім > 250 мл/кг.
- Система спрямована на заохочення комунікації між лікарями і медсестрою, відображаючи контрольний список для обстеження, сигнали тривоги, а також рекомендації щодо мінімальної і максимальної швидкості.
- Кожен пристрій Burn Navigator можна використовувати під час рідинної реанімації лише в одного пацієнта.
УВАГА! Пристрій Burn Navigator НЕ призначено для використання при електричних опіках, що призводять до рабдоміолізу з пігментурією (червоно-коричнева сеча). Потреба в реанімаційній рідині у цих пацієнтів часто перевищує рекомендації системи. При інтерпретації рекомендацій керуйтеся клінічним судженням і розглядайте ситуацію в цілому, особливо якщо у пацієнта є розлади, що впливають на діурез.
- У дорослих, якщо система Burn Navigator недоступна, розпочніть внутрішньовенну (в/в) рідинну реанімацію на основі правила десяток (10 мл/год x %ЗППТ)3. Використовуйте робочий бланк реанімаційних заходів при опіках (Додаток D)4 як допоміжний засіб для початку рідинної реанімації.
- Для пацієнтів з масою тіла вище 80 кг додавайте до швидкості в/в вливання по 100 мл/год на кожні 10 кг, додаткових до 80 кг.
- У дітей, формула 3 x ЗППТ x масу тіла дозволяє обчислити об’єм на перші 24 години. Половина отриманого значення призначена для вливання протягом перших 8 годин. Детальніші рекомендації щодо дітей наведено нижче.
- Перевага надається таким реанімаційним рідинам, як лактат Рінгера (LR), ПлазмаЛіт А (PlasmaLyte A), (Baxter International, Deerfield, Il) або інший ізотонічний розчин; інші розчини (фізіологічний розчин) слід використовувати з обережністю, оскільки це може призвести до дисбалансу електролітів. За відсутності явної гіпотензії (середній артеріальний тиск < 55) уникайте болюсного введення рідини, оскільки додатковий об’єм сприяє набряку. Натомість збільште швидкість в/в введення рідин, щоб підтримувати належну перфузію органів, що відображається в діурезі.3
- Поширеним є використання продуктів крові під час реанімаційних заходів при значних опіках у зв’язку з коагулопатією, анемією та кровотечею з місць есхаротомії або інших травматичних ушкоджень. Рекомендації щодо переливання і реанімаційних заходів у пацієнтів з іншими значними травмами містяться в настановах CPG щодо реанімаційних заходів із контролем пошкоджень.
- Ретельно стежте за діурезом і зменшуйте або збільшуйте швидкість вливання приблизно на 20–25 % на годину, щоб підтримувати діурез на рівні 30–50 мл/год у дорослих або 0,5–1 мл/кг у дітей. Слід докласти всіх зусиль, щоб звести до мінімуму введення рідини з одночасним збереженням перфузії органів. Якщо діурез перевищує 50 мл/год, зменште швидкість вливання на 20 % протягом двох годин підряд, після чого повторіть вимірювання. Збільште швидкість вливання лактату Рінгера на 20 %, якщо діурез є нижчим за 30 мл/год (дорослі) або нижчим за цільове значення діурезу у дітей протягом 2 годин підряд. У пацієнтів з опіками введення надмірної кількості реанімаційних рідин може призвести до багатьох небезпечних для життя ускладнень, тому ретельний моніторинг діурезу та перфузії кінцевих органів є абсолютно обов’язковим.
- Уведення як недостатнього, так і надмірного об’єму реанімаційних рідин може призвести до серйозних захворювань і навіть смерті; пацієнти, які отримують понад 250 мл/кг протягом перших 24 годин, мають підвищений ризик тяжких ускладнень, включаючи гострий респіраторний дистрес-синдром і компартмент-синдром черевної порожнини та кінцівок.
- Погодинне відстеження і корекція уведення інфузійних розчинів є критично важливими, особливо протягом перших 24 годин. Використовуйте карту пацієнта щодо реанімаційних заходів при опіках (Додаток D) для реєстрації і введеної рідини, і діурезу.
- Через 8–12 годин після опіку, якщо щогодинна швидкість в/в вливання перевищує 1500 мл/год, або якщо прогнозований 24-годинний загальний об’єм рідини наближається до 250 мл/кг, почніть інфузію 5 % альбуміну, використовуючи таблицю 1 (тільки для дорослих); дітям вводять 4–7 мл/кг зі швидкістю 0,5 мл за хвилину. Продовжуйте інфузію 5% альбуміну до завершення 48 годин після опіку. Як заміну можна використовувати свіжозаморожену плазму. У дітей розгляньте можливість інфузії колоїдних розчинів з розрахунковою підтримувальною швидкістю, зменшивши розрахункову кількість ізотонічних розчинів на такий самий об’єм.
Таблиця 1. Щогодинна швидкість інфузії 5 % альбуміну у дорослих
| Інфузія 5% альбуміну (мл/год) | 30-49% ЗППТ | 50-69% ЗППТ | 70-100% ЗППТ |
| <70 кг | 30 | 70 | 110 |
| 70-90 кг | 40 | 80 | 140 |
| >90 кг | 50 | 90 | 160 |
- За можливості, у інтубованих пацієнтів з опіками, що займають > 20 % ЗППТ, тиск у сечовому міхурі слід вимірювати кожні 4 години.5 Забезпечте положення пацієнта лежачи на спині і дотримуйтесь інструкцій виробника комерційно доступних комплектів; в іншому випадку використовуйте від 25 до 50 мл (не змінюйте об’єм) для регулярних вимірювань за допомогою датчика тиску, розташованого на рівні лобкового симфізу. Постійний тиск у сечовому міхурі > 12 мм рт. ст. свідчить про ранню внутрішньочеревну гіпертензію, тому слід розглянути можливість використання допоміжних засобів, таких як колоїдний розчин. Якщо виміряний тиск становитиме > 20 мм рт. ст., пацієнта слід знерухомити і повторити вимірювання. Постійний тиск у сечовому міхурі > 20 мм рт. ст. може свідчити про абдомінальний компартмент-синдром (див. «Абдомінальний компартмент-синдром» нижче).
- Поранені внаслідок бойових дій з опіками часто поступають з мультисистемними ураженнями, в тому числі з інгаляційною травмою, кровотечею і пошкодженням м’яких тканин. Супутні травми можуть збільшити потребу в рідині, що перевищуватиме стандартні формули визначення об’єму реанімаційних рідин при опіках.
- Приблизно через 24–72 години завершення реанімаційного періоду відзначається стабілізацією гемодинамічних показників та зниженням швидкості в/в вливання до підтримувального рівня. Дорослий пацієнт з опіками, у якого належним чином виконано реанімаційні заходи, характеризується такими ознаками: реакція на команди, стабільна гемодинаміка, тахікардія в діапазоні 110–130 ударів на хвилину, діурез 30–50 мл/год. Кислотно-лужний баланс має нормалізуватися, гематокрит має свідчити про дилюційну анемію, а пульс має бути присутнім на всіх кінцівках.
Лікування стійкої олігурії та гіпотензії
Клінічно істотну гіпотензію слід обов’язково оцінювати з урахуванням діурезу. Адекватна перфузія кінцевих органів, що визначається на основі діурезу 30–50 мл/год, зазвичай вимагає середнього артеріального тиску на рівні > 55 мм рт. ст. Стійка олігурія і гіпотензія є сигналом для проведення оцінки гемодинамічного статусу та внутрішньосудинного об’єму. Виконайте повторну оцінку для виявлення можливого поранення або незупиненої кровотечі. Виконуйте моніторинг статусу внутрішньосудинної рідини, використовуючи всі доступні технології. Розгляньте можливість раннього використання 5% альбуміну як допоміжного засобу, як розглянуто вище.
Якщо можливо, виконуйте моніторинг центрального венозного тиску (ЦВТ); цільовий показник ЦВТ становить 6–8 мм рт. ст. Якщо ЦВТ низький, збільшіть швидкість уведення в/в рідини. Якщо ЦВТ відповідає цільовому показнику, але гіпотензія не зникає (середній артеріальний тиск < 55 мм рт. ст.), застосовуйте вазопресин 0,04 одиниці/хв (без титрування) із подальшим уведенням норадреналіну (титрування 2–20 мкг/хв), якщо виникне така потреба. У разі сильного шоку, не спричиненого кровотечею, як додаткові вазопресори можна використовувати епінефрин і фенілефрин. Якщо внутрішньосудинний об’єм видається адекватним (ЦВТ відповідає цільовому показнику), ПРИПИНІТЬ підвищувати швидкість уведення в/в рідини навіть якщо олігурія не зникає. Вважайте, що гемодинаміку у цього пацієнта оптимізовано, і що олігурія, ймовірно, є результатом підтвердженого ураження нирок. При великих опіках очікуйте і допускайте певний ступінь порушення функції нирок. Постійне збільшення введення в/в рідини незважаючи на оптимальні гемодинамічні параметри призведе лише до «розвитку ускладнень внаслідок реанімаційних заходів», що часто є набагато більш шкідливим, ніж ниркова недостатність.
Якщо у пацієнта спостерігається шок, резистентний до катехоламінів, розгляньте такі діагнози:
- Невиявлене поранення та (або) незупинена втрата крові.
- Ацидемія. Якщо pH < 7,20, скоригуйте налаштування апарата ШВЛ до цільового показника PCO2 30–35 мм рт. ст. Якщо незважаючи на оптимальну вентиляцію показник pH пацієнта надалі є меншим за 7,2, розгляньте можливість уведення бікарбонату натрію або THAM (трис-гідроксиметил-амінометан).
- Надниркова недостатність. При підозрі на цей стан розпочніть уведення гідрокортизону 100 мг в/в кожні 8 годин. Застосування етомідату під час швидкої послідовної інтубації може підвищити ризик надниркової недостатності.6
- Гіпокальціємія. У разі рефрактерної гіпотензії розгляньте можливість емпіричного введення хлориду кальцію (8–16 мг/кг в/в), особливо у пацієнтів, яким було виконано переливання крові. Якщо є можливість вимірювання концентрації, підтримуйте іонізований кальцій на рівні > 1,1 ммоль/л.
Особливі аспекти
Антибіотикопрофілактика
- Якщо інфекцій немає, профілактичне в/в введення антибіотиків при опіках не показане. У разі проникаючих поранень або відкритих переломів слід застосовувати антибіотики згідно з чинними рекомендаціями. Застосування місцевих протимікробних засобів розглядається в розділі «Догляд за раною».
- Виконайте профілактику правцю, як і для будь-якого пацієнта з травмою.
- Якщо поставлено клінічний діагноз ранової інфекції, виконуйте емпіричну терапію проти грампозитивних і грамнегативних бактерій на основі відомих географічних особливостей. Якщо ці дані недоступні, належною відправною точкою є загальне застосування ванкоміцину для грампозитивних мікроорганізмів і карбапенему або цефалоспорину 4-го покоління для грамнегативних мікроорганізмів.
Інгаляційна травма
ПРИМІТКА. Додаткова інформація міститься в настановах JTS «Inhalation Injury and Toxic Industrial Chemical Exposure»4
- Інгаляційна травма виникає внаслідок впливу диму та погіршується внаслідок затримки вуглецевих частинок (сажі) і хімічних речовин. Клінічні ознаки включають прогресуючі зміни голосу, сажу навколо рота та носа, гіпоксію та задишку (Див. «Початковий огляд опіку» для рекомендацій щодо забезпечення прохідності дихальних шляхів). Якщо можливо, виконайте бронхоальвеолярний лаваж для видалення забруднень. Добре зважте всі за і проти, оскільки надмірна іригація може перенести подразники до неушкоджених ділянок легень. Для видалення значних забруднень і уламків або відкладень може вимагатися декілька послідовних процедур бронхоскопії. Пацієнтам, у яких діагностовано інгаляційну травму, слід вводити нефракціонований гепарин у формі аерозолю по 5000 одиниць на ETT кожні 4 години; змішуйте гепарин з сальбутамолом, оскільки гепарин може викликати бронхоспазм.
- До груп ризику отруєння чадним газом (CO) належать особи, які перебувають у закритих приміщеннях, в яких є відкрите джерело вогню, працюючий двигун внутрішнього згорання та кухонні плити. Симптоми отруєння CO включають сплутаність свідомості, ступор, кому, судоми та ішемію серця. Уводьте 100% кисень і вимірюйте рівень оксиду вуглецю (CO) в гемоглобіні за допомогою CO-оксиметрії, якщо є така можливість. Гіпербарична оксигенація може ще більше скоротити період напіввиведення CO-гемоглобіну, але цей метод лікування є громіздким і недоступним у місцях дислокації.
- Під час пожеж і в рамках виробничих процесів може утворюватися ціанід. На початковому етапі дія ціаніду включає запаморочення, головний біль, нудоту та тривогу. Висока доза викликає швидкий розвиток коми, судоми, пригнічення дихальної функції, гіпотензію і тахікардію. Поширеним є лактоацидоз > 8 ммоль/л. Вводьте 100% кисень за допомогою апарата ШВЛ. Антидотом першого вибору є гідроксокобаламін; 5 грамів в/в слід вводити протягом 7 хвилин. Його можна вводити протягом 2–5 хвилин у разі зупинки серця або тяжкої гіпотензії та можна повторити, якщо немає клінічного покращення.4 CyanokitTM (комплект гідроксокобаламіну для в/в введення) має бути доступним у кожному закладі II та III рівня, якщо існує високий ризик поступлення поранених з опіками.
- Фтористий водень (HF) є побічним продуктом стандартних систем пожежогасіння. HF може призвести до швидкопрогресуючої або смертельної дихальної недостатності, незважаючи на мінімальні зовнішні ознаки травми. Симптоми включають задишку, кашель або гіпоксію; у таких випадках має бути високий рівень підозри на вдихання HF.9 Лікування є підтримувальним. Якщо є гіпокальціємія, вводьте глюконат кальцію (1,5 мл 10% розчину глюконату кальцію в 4,5 мл води) через небулайзер кожні 4 години до нормалізації рівня кальцію в сироватці крові. При відсутності значних опіків розгляньте можливість застосування стероїдів, якщо симптоми не покращуються. Бронхопневмонія може розвинутися протягом тижня.
Травма ока
ПРИМІТКА. Додаткова інформація міститься в настановах JTS Eye Trauma: Initial Care.4
- У кожного пацієнта з опіками обличчя слід виконати ретельне обстеження очей. Якщо можливо, консультуйтеся з офтальмологом щодо всіх пацієнтів з опіками обличчя або пошкодженням рогівки, підтвердженим із застосуванням лампи Вуда. Обстеження очей слід проводити на ранньому етапі, до появи набряку обличчя.
- Якщо травми немає, змащуйте очі інтубованих пацієнтів кожні 2 години засобом для зволоження (наприклад, Lacri-Lube®).
- Якщо виявлено пошкодження рогівки, використовуйте захисну накладу Fox Eye Shield, щоб прикрити очі, і застосовуйте очну еритроміцинову мазь принаймні кожні 2 години.
- Якщо є підозра на відкриту травму очного яблука, не слід застосовувати краплі чи мазі; накладіть захисну накладку Fox Eye Shield та якомога швидше зверніться до офтальмолога. Детальніша інформація міститься в настановах JTS щодо травми ока.4
Інфузійні системи і трубки
- Пришийте та (або) закріпіть скобами всі венозні та артеріальні катетери, оскільки лейкопластир не тримається обпаленій шкірі. Не фіксуйте трубки навколо кінцівок; це може ще більше перешкоджати кровообігу та викликати ішемію кінцівок, оскільки під час реанімаційних заходів кінцівки набрякають.
- Використовуйте бавовняні стрічки, щоб закріпити ендотрахеальні, орогастральні, назогастральні трубки та трубки Добгофа.
Профілактика розладів шлунково-кишкового тракту
- Пацієнти з опіками, незалежно від віку, схильні до нудоти та блювання, а також до стресових виразок.
- Встановіть орогастральну або назогастральну трубку всім інтубованим пацієнтам для декомпресії шлунка під час реанімаційний заходів та, пізніше, для ентерального харчування.
- Усім пацієнтам із опіками >20% ЗППТ слід вводити інгібітор протонної помпи або аналогічний препарат.
Циркулярні опіки, есхаротомія і компартмент-синдром кінцівки
- Есхаротомія зазвичай виконується при циркулярних повношарових опіках. Якщо опік поверхневий або циркулярний, а пульс відсутній, спочатку виключіть гіповолемію, гіпотензію або приховану кровотечу. При есхаротомії виконується розріз шкіри, але не фасції, і цього зазвичай достатньо для лікування компартмент-синдрому, спричиненого опіками, за винятком ситуацій з пошкодженням м’язів або надмірною рідинною ресусцитацією. Див. таблицю есхаротомії в Додатку E.
- Потреба в есхаротомії або фасціотомії зазвичай виникає в перші 6–24 годин після травми. Якщо протягом перших 24–48 годин не було виявлено потреби в будь-якій процедурі, кровообіг, швидше за все, залишатиметься адекватним без хірургічного втручання. Для зменшення набряку слід підняти кінцівку з опіком на 30–45°. Пацієнт, у якого виникає необхідність виконання есхаротомії або фасціотомії на нижчому рівні надання медичної допомоги, завжди має проходити повторну оцінку компартментів кінцівок після прибуття в медичний заклад наступного рівня. Для відновлення кровообігу може знадобитися розширення розрізу (розрізів). Така ситуація може виникнути, якщо під час транспортування вводиться великий об’єм в/в рідини, що посилює набряк тканин. Поріг для виконання есхаротомії має бути низьким для пацієнтів, які потребують транспортування, але необхідно враховувати можливість переливання крові після процедури.
- При будь-якому циркулярному опіку кінцівки (в тому числі на пальцях) надзвичайно важливо забезпечити щогодинний моніторинг. Кінцівку слід підняти настільки високо, наскільки це практично можливо, особливо під час транспортування. Радіальний пульс, що прощупується, не виключає компартмент-синдрому в пальцях, тому при опіках долонь і пальців слід обов’язково перевіряти пульс у пальцях за допомогою доплера для оцінки долонної дуги та пальцевих артерій. Загалом, пульс у радіальній артерії, дорсальній артерії стопи та задній великогомілковій артерії вважається достатнім, якщо немає опіків дистальніше ділянки, де прощупується пульс. Якщо доплерівського сигналу немає або якщо під час щогодинних обстежень інтенсивність пульсу зменшується, слід обов’язково проконсультуватися з опіковим хірургом та ретельно розглянути необхідність хірургічної декомпресії з есхаротомією.
- Виконуйте обстеження судин щонайменше раз на годину. Якщо є така можливість, використовуйте портативний ультразвуковий доплер для оцінки долонної дуги, дорсальної артерії стопи та задньої великогомілковій артерії. Нормою для вказаних вище судин вважається трифазний сигнал. Розгляньте можливість виконання есхаротомії на ранньому етапі на основі обстеження судин. Якщо пульс не з’являється навіть після есхаротомії, розгляньте можливість виконання фасціотомії в операційній. Продовжуйте щогодинну перевірку пульсу для підтвердження адекватної перфузії після хірургічної декомпресії.
- Есхаротомія виконується шляхом розрізу повношарових опіків до підшкірно-жирової клітковини. Це вимагатиме знеболення, седації та, як правило, інтубації пацієнтів. Оскільки есхаротомія може бути пов’язана зі значною втратою крові, часом доцільніше швидко евакуювати пацієнта до закладу вищого рівня, замість того, щоб починати процедуру в середовищі з обмеженим забезпеченням. Рішення про це повинен приймати лікар, враховуючи місцеві ресурси, час на транспортування і доступність евакуації.
- Використання електрокоагулятора замість скальпеля для виконання есхаротомії зменшує кровотечу. Продовжуйте есхаротомічні розрізи на всю довжину циркулярної частини повношарового опіку. Розріз має проходити через дерму до рівня підшкірної жирової клітковини; немає потреби виконувати розріз до рівня фасції. Виконуйте розрізи через залучені суглоби. Незважаючи на те, що пацієнти втрачають чутливість у ділянці повношарових опіків, під час виконання цієї процедури слід вводити в/в наркотичні засоби і бензодіазепіни. Після виконання есхаротомії повторно оцініть перфузію. Якщо кровообіг відновлено, кровотечу слід зупинити за допомогою електрокаутера, а кінцівку перев’язати і підняти під кутом 30–45°. Перевіряйте пульс щогодини протягом щонайменше 12–24 годин.
- Розрізи при есхаротомії грудної клітки слід виконувати від шиї через середину ключиці та вниз по передній пахвовій лінії. З’єднайте обидві сторони розрізом у верхній частині живота.
- Для виконання фасціотомії на верхніх кінцівках помістіть руку в анатомічне положення (долоня спрямована вперед) і виконуйте розріз в напрямку вгору по середній променевій або середній ліктьовій лінії. Розрізи по ліктьовій лінії мають виконуватися спереду (долонна площина) від ліктьового суглоба, щоб уникнути ліктьового нерва, який на рівні ліктя проходить близько до поверхні. Якщо опіком уражені і рука, і кисть, продовжуйте розріз по середній ліктьовій або середній променевій лінії через зап’ясток і далі на долоню. Якщо кровообіг не відновлюється, виконайте другий розріз на протилежному боці кінцівки.
- Якщо потрібно виконати есхаротомію пальця, уникайте функціональних поверхонь (променева поверхня вказівного пальця та ліктьова поверхня мізинця). Розмістіть пальці в затиснутому положенні та зверніть увагу на складки пальців у дистальному міжфаланговому (DIP) та проксимальному міжфаланговому (PIP) суглобах. Есхаротомічні розрізи слід виконати безпосередньо дорсально до лінії, проведеної між верхівками цих складок.
- Розрізи для есхаротомії нижньої кінцівки виконують по середньо-латеральній та (або) середньо-медіальній лінії від гомілковостопного до кульшового суглоба. Якщо кровообіг не відновлюється, виконайте другий розріз на протилежному боці кінцівки.
- Якщо двосторонні есхаротомічні розрізи на кінцівці не відновлюють кровообіг, повторно оцініть адекватність загального гемодинамічного статусу пацієнта. Виконайте повторну оцінку для виявлення можливого поранення або незупиненої кровотечі.
- Якщо після есхаротомії пульс не з’являється, розгляньте можливість виконання фасціотомії в операційній. Продовжуйте щогодини виконувати обстеження, щоб переконатися в належній перфузії після втручань. Оптимальна рідинна реанімація та своєчасна есхаротомія зазвичай зменшують потребу в фасціотомії. Через високу частоту травм кінцівок у поранених фасціотомія на кінцівках з опіками може вимагатися для пацієнтів із відстроченою реваскуляризацією, кровотечею, що потребує масивної реанімації, і розчавленими ранами. Детальніша інформація представлена в настановах JTS Acute Extremity Compartment Syndrome and the Role of Fasciotomy in Extremity War Wounds.4
- Аеромедична евакуація на великій висоті сама по собі не сприяє розвитку компартмент-синдрому в кінцівці з опіками. Есхаротомію/фасціотомію при термічних опіках слід виконувати лише для клінічної діагностики компартмент-синдрому, підтвердженого вимірюванням тиску компартменту, якщо є така можливість.
- Після есхаротомії або фасціотомії у міру відновлення кровообігу може виникнути пізня кровотеча. Оглядайте післяопераційну рану кожні кілька хвилин протягом 30 хвилин на наявність ознак нової кровотечі, яку зазвичай легко зупинити за допомогою електрокоагулятора.
Абдомінальний компартмент-синдром
Масивне відновлення втрати рідини (> 250 мл/кг протягом 24 годин) є фактором ризику абдомінального компартмент-синдрому, клінічний діагноз якого включає підвищення тиску в сечовому міхурі, підвищення тиску в дихальних шляхах, олігурію та гіпотензію.7,8 Тиск у сечовому міхурі > 20 мм рт. ст. при виникненні цього синдрому вимагає раннього розгляду терапевтичного парацентезу, який може забезпечити часткове зменшення підвищеного внутрішньочеревного тиску, пов’язаного із секвестрацією реанімаційної рідини у пацієнтів з опіками.
Рішення про проведення декомпресійної лапаротомії має враховувати значний ризик розвитку ускладнень і смертності від процедури у пацієнтів із великими опіками або опіками черевної стінки.7 Якщо пацієнту потрібна декомпресійна лапаротомія, виконайте стандартну целіотомію з подальшим тимчасовим закриттям черевної порожнини. Якщо шкіра черевної стінки обпалена, клейкі серветки, що використовуються при терапії ран від’ємним тиском (NPWD), не будуть прилипати до країв шкіри. Бажано використовувати пакет Богота або подібний стерильний пластиковий матеріал, пришитий до країв шкіри.
Хімічні опіки
ПРИМІТКА. Додаткова інформація міститься в настановах JTS Inhalation Injury and Toxic Industrial Chemical Exposure4.
- Оголіть поверхні тіла, усуньте сухі хімічні речовини та рясно промийте чистою водою. Для ретельного очищення шкіри від залишків речовин можуть знадобитися послідовні промивання великого об’єму (>20 л). Не намагайтеся нейтралізувати будь-які хімічні речовини на шкірі. Використовуйте засоби індивідуального захисту, щоб мінімізувати вплив хімічних речовин на медичний персонал. Стратегія і цілі реанімаційних заходів при хімічних опіках ідентичні заходам при термічних ушкодженнях.
- Фрагменти білого фосфору спалахують при контакті з повітрям. Одяг може містити залишки білого фосфору, тому одяг слід зняти. Фрагменти, що застрягли в шкірі та м’яких тканинах, слід зрошувати, якщо це можливо, або закривати ушкоджені ділянки вологими пов’язками з фізрозчином або гідрогелями. Терміново видаліть глибоко застряглі фрагменти в операційній. Уважно стежте за рівнем кальцію та лікуйте гіпокальціємію шляхом внутрішньовенного відновлення втрати рідини.
- Зверніться в Опіковий центр Збройних сил за номером 312-429-2876 (BURN), (210) 916-2876, (210) 222-2876 або надішліть лист на адресу usarmy.jbsa.medcom-aisr.list.armyburncenter@health.mil.
Електричні опіки
- Особи, які надають першу допомогу, повинні зупинити дію струму до пацієнта, уникаючи при цьому травм.
- У випадках зупинки серця внаслідок аритмії після ураження електричним струмом дотримуйтесь розширеного протоколу інтенсивної терапії з підтримки серцевої діяльності (ACLS) і забезпечте моніторинг гемодинаміки, якщо спонтанний кровообіг відновиться.
- Невеликі точки контакту зі шкірою (шкірні опіки) можуть приховувати значні пошкодження м’яких тканин. Уважно спостерігайте за пацієнтом, щоб виявити клінічні ознаки компартмент-синдрому (виконання есхаротомії/фасціотомії описано в розділі «Циркулярний опік» вище, а також у настановах «Компартмент-синдром кінцівки»3). Явно некротичну тканину слід видалити хірургічним шляхом. Зверніть увагу, що есхаротомія, яка усуває турнікет-ефект при циркулярних опіках, не обов’язково знизить підвищений тиск у м’язовому компартменті, викликаний міонекрозом, пов’язаним із електричною травмою; у таких випадках зазвичай вимагається фасціотомія.
- Компартмент-синдром і пошкодження м’язів можуть призвести до рабдоміолізу, що викликає пігментурію та ураження нирок. Звичайною ознакою пігментурії є червоно-коричнева сеча. У пацієнтів з пігментурією потреби в рідинній реанімації значно вищі, ніж передбачаються при термічному опіку такого ж розміру. У дорослих пацієнтів з пігментурією інфузію ізотонічної рідини слід коригувати для підтримки діурезу на рівні 75–100 мл/год. Якщо пігментурія не зникає після кількох годин ресусцитації, розгляньте можливість внутрішньовенної інфузії манітолу, 12,5 г на літр лактатного розчину Рінгера та (або) бікарбонату натрію (150 мЕкв/л у водному розчині декстрози 5 % (D5W)). Ці інфузії можна вводити емпірично; потреби контролювати pH сечі немає. У пацієнтів, які отримують манітол (осмотичний діуретик), необхідно ретельно стежити за внутрішньосудинним статусом, використовуючи центральний венозний тиск (ЦВТ) та інші параметри.
Догляд за раною
Для догляду за великими опіками потрібні значні людські ресурси та запас витратних матеріалів. Слід розглянути можливість швидкого переведення пацієнта до закладу вищого рівня, використовуючи у закладах I та II рівня сухі пов’язки і захист від гіпотермії. Пам’ятайте, що всі перев’язувальні матеріали, ймовірно, будуть негайно усунуті після прибуття до закладу наступного рівня, щоб полегшити обстеження пацієнта.
За можливості висічіть опікові рани (видаліть відшаровану шкіру та пухирі) в операційній, забезпечивши таким чином чисте тепле середовище для огляду ран і накладення стерильної пов’язки. Використовуйте хлоргексидину глюконат або подібний антисептичний засіб для очищення. Висічення й очищення можна полегшити за допомогою спеціальних щіток та (або) марлевих губок. Остаточне видалення опікового струпа (гостре/хірургічне висічення) буде виконано після стабілізації та транспортування пацієнта до опікового центру USAISR.
- Поголіть і очистіть обличчя, наносячи на рани місцеву мазь з антибіотиками чотири рази на добу. При опіках вуха є більший ризик виникнення хондриту; застосовуйте мафенід ацетат у формі крему (Sulfamylon®) двічі на добу, якщо він доступний. Уникайте тиску від фіксаторів ендотрахеальних трубок. Якщо мафенід ацетат (Sulfamylon®) недоступний до або під час транспортування, ретельно очищуйте двічі на день і використовуйте крем із вмістом сульфадіазину срібла або будь-яку іншу місцеву протимікробну мазь. Часто виконуйте обстеження щодо підшкірної флегмони, що поширюється за межі вуха, а також щодо ознак некрозу хряща. Це вимагатиме хірургічного висічення.
- Опіки шкіри голови, тулуба, шиї та кінцівок слід накрити стерильною марлею, змоченою 5% розчином мафеніду ацетату (Sulfamylon®). Застосовуйте розчин чотири рази на добу або за потреби, щоб пов’язки були злегка вологими, але не настільки вологими, щоб викликати мацерацію.
- Крім того, на опіки можна накласти нейлон, просочений сріблом, накрити стерильною марлею та зволожувати стерильною водою. Однією з переваг такого типу опікової пов’язки є можливість залишати пов’язку на місці протягом тривалого періоду (до 7 днів), що допомагає під час відстроченої або тривалої евакуації.
- Не допускайте надмірного зволоження пов’язок, щоб уникнути мацерації тканин. Необхідно часто вимірювати температуру тіла пацієнта, щоб запобігти вторинній гіпотермії, викликаній вологими пов’язками, особливо під час аеромедичної евакуації.
- У пацієнтів, яких неможливо безпечно евакуювати для висічення опіку, розгляньте можливість використання крему із вмістом сульфадіазину срібла, що чергується 2 рази на добу з кремом із вмістом ацетату мафеніду (Sulfamylon), щоб забезпечити проникнення протимікробного засобу в грубий опіковий струп як тимчасовий захід до надання хірургічної допомоги.
Настанови для пацієнтів, яких неможливо евакуювати із зони бойових дій
Лікування, яке надається в зоні бойових дій, не вважається основним. Основний догляд для військовослужбовців США надається в опіковому центрі USAISR у Сан-Антоніо, штат Техас. Військовослужбовців сил коаліції поетапно евакуюють аж до медичних закладів у рідній країні. На жаль, лікування, доступне для місцевих пацієнтів, може не зрівнятися з основним лікуванням, доступним для військовослужбовців США та коаліційних сил. Рішення щодо лікування таких пацієнтів слід приймати з урахуванням доступних місцевих ресурсів охорони здоров’я.
- Обчисліть розмір опіку на основі таблиці Лунда — Браудера (Додаток B і Додаток C.) Медичне сортування поранених з-поміж місцевого населення може знадобитися, якщо їхні опіки перевищують можливості місцевих медичних закладів щодо лікування та реабілітації (наприклад, повношарові опіки > 50 % ЗППТ). При догляді за пораненими, які вважаються безнадійними, забезпечуйте належний комфорт. Враховуйте інгаляційні травми, супутні захворювання та надто ранній чи надто похилий вік, що може збільшити смертність.
- Для пацієнтів із комбінованими неповношаровими та повношаровими опіками на 50 % ЗППТ або більше, де менше половини площі займають повношарові опіки, розпочніть реанімаційні заходи та дозвольте неповношаровим ураженням повністю проявитися, оскільки у момент поступлення пораненого іноді важко визначити повний обсяг повношарового опіку. Приблизно через 48–72 години виконайте повторне обстеження, щоб точніше оцінити відсоток повношарових опіків.
- Розглядайте інгаляційну травму у відношенні до ЗППТ, ураженої опіком, коли вирішуєте, чи класифікувати пацієнта як безнадійного; шанси пацієнта з опіком 40 % ЗППТ та інгаляційною травмою, швидше за все, не будуть такими високими, як у пацієнта із опіком 40 % ЗППТ без інгаляційної травми.
- Опіки спочатку можуть здаватися сумісними з життям, але втрата трансплантата шкіри, інфекції або перетворення донорської ділянки (ділянок) на повношарові ушкодження самі по собі можуть перетворити потенційно сумісну із життям травму на смертельну. Пам’ятайте про цю можливість, яка потенційно може змінити категорію на безнадійну.
- Перехід від агресивного лікування до забезпечення комфортного (передсмертного) догляду — це важке рішення, особливо коли медична бригада виснажливо працювала, щоб максимально забезпечити виживаність. Хірург повинен отримати об’єктивну думку від колег-медиків, медсестер і керівництва закладу при прийнятті рішення про перехід до забезпечення комфорту, оскільки це зміцнить процес і допоможе завершити лікування, особливо для тих, хто займається доглядом за пацієнтом протягом тривалого часу.
- Для пацієнтів із опіком менше 50 % ЗППТ продовжуйте реанімаційні заходи та плануйте раннє висічення і трансплантацію протягом тижня, щоб максимально збільшити шанси на виживання.
- Замінники шкіри, такі як алотрансплантат (шкіра померлого донора) і біологічні пов’язки, такі як ксенотрансплантат (свиняча шкіра), недоступні за межами закладів CONUS (континентальні США). Обсяг висічення опіку має залежати від кількості доступного аутотрансплантата (неповношарового шкірного трансплантата). Не виконуйте висічення ран, якщо аутотрансплантат недоступний. Щоб зберегти життєздатну дерму та підшкірну жирову клітковину, слід застосувати тангенціальне висічення. Нежиттєздатну дерму висікають до здорової дерми зі збереженим капілярним кровообігом. Фасціальне висічення призначене для субдермальних опіків, які поширюються на підшкірну клітковину, а також для опіків, які сильно колонізовані або інфіковані.
- Якщо пацієнти прибувають з відкритими опіковими ранами, виконайте хірургічне висічення ранового ложа та застосовуйте пов’язку з від’ємним тиском (NPWD), доки не буде помічено ріст грануляційної тканини. Якщо NPWD недоступна, накладіть марлеві пов’язки, зволожені протимікробним розчином, таким як 5% мафенід ацетат (Sulfamylon), доки не з’явиться можливість виконати подальше хірургічне висічення.
- Дерматоперфорація неповношарового шкірного трансплантату дозволить максимально збільшити доступність донорської шкіри. Потреба виконувати дерматоперфорацію зі співвідношенням 2:1 виникає рідко; дерматоперфорація ширша за співвідношення 3:1 не рекомендується з огляду на погані результати лікування без комплексної довгострокової реабілітації за межами опікового центру.
- Перед забором донорської шкіри дерматомом використовуйте розведений розчин епінефрину (концентрація 1:1 000 000) для інфільтрації підшкірної клітковини шляхом клізису. Це дозволить мінімізувати крововтрату в донорській ділянці (ділянках). Схожим чином, розведений розчин епінефрину забезпечує місцевий гемостаз під час висічення опіків. Щоб зупинити кровотечу з необробленої поверхні, накладіть неадгезивну пов’язку (наприклад, Telfa), після чого накладіть марлеву серветку, змочену розведеним розчином епінефрину.
- Доставте пацієнта в операційну для поетапного висічення повношарових опіків і виконання трансплантації з метою повного висічення протягом одного тижня після травми. Розгляньте можливість використання NPWD над свіжим аутотрансплантатом з проміжним неадгезивним шаром (наприклад, Dermanet або Silverlon для терапії ран від’ємним тиском). Якщо NPWD недоступна, пришийте ватно-марлеву пов’язку, використовуючи неадгезивний проміжний шар або нейлон із вмістом срібла над неповношаровим шкірним трансплантатом. Не змінюйте післяопераційну пов’язку протягом 3–5 днів.
- Після зняття NPWD використовуйте марлеві пов’язки, зволожені мафенідом ацетатом (Sulfamylon), протягом приблизно 5–7 днів. Коли перфоровані отвори на шкірному трансплантаті закриються, переходьте на місцевий засіб, наприклад бацитрацин або полімікробну мазь.
- Якщо є відповідні ресурси, виконуйте істотні перев’язки в операційній (не у відділенні інтенсивної терапії чи палаті), особливо на початку процесу лікування, коли рани залишаються відкритими. Це дозволяє забезпечити оптимальне знеболення (із захистом дихальних шляхів, за потреби), покращує огляд ран і забезпечує чисте та тепле середовище.
- Колонізація грамнегативними бактеріями та грибками з подальшою інфекцією пов’язана з високою частотою втрати трансплантата та збільшенням смертності. Рекомендується вільно використовувати розведений розчин Дакіна (1/4 концентрації або 0,125 % натрію гіпохлориту) для очищення колонізованих опікових ран. Відкладіть процедури трансплантації до усунення колонізації та інфекції.
- Після загоєння трансплантатів надалі забезпечуйте чистоту пацієнта, використовуючи душ, якщо це можливо.
- Ранній початок пересування та фізіотерапія мають вирішальне значення для досягнення довгострокового функціонального результату у пацієнтів з опіками. Після зняття післяопераційної пов’язки перевірте діапазон рухів усіх уражених суглобів.
- Раннє і безперервне харчування є життєво важливим для загоєння ран. Навіть пацієнтам, які здатні їсти, можуть знадобитися добавки для досягнення цільових показників калорійності. Дорослим з опіками слід забезпечувати приблизно 35 ккал на кг маси тіла на добу. За можливості проконсультуйтеся з дієтологом. Використовуйте назогастральну трубку для введення ентеральної суміші з високим вмістом білків та низьким вмістом жиру, а також щоденно вводьте полівітаміни.
Додаткові аспекти щодо пацієнтів із опіками дитячого віку
Хірургічні бригади в зонах бойових дій часто надають первинну допомогу пораненим дітям з-поміж місцевого населення. Лікування опіків у дітей зазвичай відповідає рекомендаціям для дорослих із деякими змінами, як зазначено нижче.9 Див. Додаток C: «Таблиця визначення площі опіку у дітей Лунда — Браудера».
Прохідність дихальних шляхів може бути швидко втрачена у дітей раннього віку з опіками обличчя або великими опіками, оскільки невеликий набряк слизової оболонки може швидко перекрити малі дихальні шляхи; для запобігання незапланованій екстубації важливо ретельно фіксувати ЕТТ бавовняними стрічками та застосовувати належну седацію.
Периферичний або внутрішньокістковий судинний доступ може бути достатнім на початковому етапі, проте центральний венозний доступ є більш надійним під час виконання формальних реанімаційних заходів при опіках; катетери слід вшивати.
Діти з опіками менше 15 % ЗППТ зазвичай не потребують ресусцитації із обчисленням реанімаційних рідин. Їм можна призначати 1,5-кратну швидкість уведення від розрахункової підтримувальної швидкості (див. «Правило 4-2-1» нижче9) і зважувати підгузки для визначення діурезу. Якщо дитина може їсти, їй слід забезпечити доступ до годування через пляшечку. У деяких дітей можна використовувати ентеральне годування шляхом назогастрального введення реанімаційної суміші за рекомендаціями Всесвітньої організації охорони здоров’я (ВООЗ) (1 л чистої води, 8 чайних ложок цукру, ½ чайної ложки солі та ½ чайної ложки харчової соди).10
- Для дітей з гострими опіками, що займають понад 15 % поверхні тіла, зазвичай вимагається ресусцитація із обчисленням реанімаційних рідин. Встановіть катетер сечового міхура (розмір 6 Fr для немовлят і 8 Fr для більшості дітей раннього віку). Модифікована формула Брука (3 мл/кг/% ЗППТ лактату Рінгера або іншої ізотонічної рідини, розділених протягом 24 годин, із введенням половини протягом перших 8 годин) є обґрунтованою відправною точкою. Це лише відправна точка для ресусцитації, яку слід коригувати на основі діурезу та інших показників перфузії органів. Цільовий показник діурезу у дітей становить 0,5–1 мл/кг/год. Зменшуйте або збільшуйте швидкість уведення ізотонічного розчину приблизно на 20–25% на годину, щоб підтримувати діурез на рівні 0,5–1 мл/кг/год.
- У дітей дуже раннього віку немає достатніх запасів глікогену, щоб підтримувати себе під час реанімаційних заходів. Вводьте підтримувальну дозу D5LR (лактат Рінгера і водний розчин декстрози 5 %) дітям із масою тіла < 20 кг. Застосовуйте правило 4-2-1: 4 мл/кг для перших 10 кг + 2 мл/кг для других 10 кг + 1 мл/кг понад 20 кг. Ця підтримувальна швидкість додається до вливання ізотонічної рідини, об’єм якої обчислено для ресусцитації при опіках, і не титрується.
- У дітей з опіками > 30 % ЗППТ раннє введення може зменшити загальний об’єм ресусцитації. За потреби розпочніть уведення 5 % альбуміну з розрахованою для дитини підтримувальною швидкістю (використовуйте правило 4-2-1) і відніміть це від швидкості введення ізотонічної рідини; швидкість уведення альбуміну підтримується, тоді як об’єм ізотонічної рідини коригується на основі діурезу.
- Контролюйте ресусцитацію у дітей, як і у дорослих, на основі фізикального огляду, вхідних і вихідних вимірювань та аналізу лабораторних даних. Дитина, у якої належним чином виконується ресусцитація, має бути притомною, з пульсом, що прощупується, та теплими дистальними відділами кінцівок; сеча має бути без глюкози. Контролюйте рівень електролітів кожні 8 годин протягом перших 72 годин, щоб виявити гіпо- і гіпернатріємію та гіпокальціємію. Якщо можливо, стежте за рівнем кальцію та поповнюйте його, щоб підтримувати показник iCa >1,1.
- Підшкірна флегмона є найпоширенішим інфекційним ускладненням і зазвичай проявляється протягом 5 днів після травми. Профілактичні антибіотики не зменшують цей ризик, тому застосовувати їх не слід, якщо цього не вимагають інші травми. Більшість антистрептококових антибіотиків, таких як пеніцилін, успішно знищують інфекцію. Для більшості дітей із гарячкою або системною токсичністю рекомендується початкове парентеральне введення.
- Харчування має критично важливе значення для пацієнтів дитячого віку з опіками. Годування через назогастральний зонд можна розпочинати негайно з низькою швидкістю у пацієнтів зі стабільною гемодинамікою та за умови спостереження за переносимістю. Почніть зі стандартної педіатричної ентеральної суміші (наприклад, Pediasure) із цільовими показниками 30–35 ккал/кг/добу і 2 г/кг/добу білків.
- У дітей може швидко розвинутися толерантність до знеболювальних і седативних засобів; зазвичай потрібне підвищення дози. Корисними допоміжними засобами є кетамін і пропофол.
При опіках у ранньому віці у багатьох дітей розвиваються контрактури, що призводять до інвалідності. Часто вони легко піддаються корекції, яку можна виконати в зоні дислокації, маючи доступ до відповідного персоналу і ресурсів. На ранніх етапах зверніться по допомогу в Опіковий центр USAISR за номером 312-429-2876 (BURN), платний номер (210) 916-2876 або (210) 222-2876; надішліть лист на адресу usarmy.jbsa.medcom-aisr.list.armyburncenter@health.mil).
Оптимальним варіантом може бути педіатрична хірургічна допомога, що надається неурядовими організаціями (НУО), проте це вимагає координації зусиль військових, приймаючої країни та НУО.
Запитання щодо лікування дітей можна поставити через гарячу лінію Burn consult (попросіть зв’язати вас із дитячим реаніматологом).
Моніторинг покращення показників (ПП)
Цільова популяція
Усі поранені з опіками (згідно з кодом діагнозу).
Мета (очікувані результати)
- У всіх пацієнтів з опіками з показником < 8 за шкалою GCS, симптоматичною інгаляційною травмою, глибокими опіками обличчя або опіками ≥ 40% поверхні тіла забезпечено прохідність дихальних шляхів (ендотрахеальна трубка, крикотиреотомія або трахеостомія) перед транспортуванням між закладами (з II до III або з III до IV рівня).
- Усі пацієнти з опіками ≥ 20% ЗППТ отримують формальну інфузійну реанімацію, задокументовану в карті пацієнта.
- При циркулярних повношарових опіках виконано есхаротомію.
Кількісні показники результативності/Дотримання рекомендацій
- Кількість і відсоток пацієнтів у цільовій популяції з опіками ≥ 40% ЗППТ або GCS < 8 або інгаляційною травмою зі ступенем тяжкості за AIS > 1 або опіками обличчя з показником AIS для обличчя > 2, у яких забезпечено прохідність дихальних шляхів (ендотрахеальна трубка, крикотиреотомія або трахеостомія) при першій можливості хірургічного втручання.
- Кількість і відсоток пацієнтів з опіком ≥ 20% ЗППТ, для яких заповнена карта пацієнта.
- Кількість і відсоток пацієнтів з циркулярними опіками, яким було виконано есхаротомію.
Джерело даних
- Карта пацієнта
- Реєстр травм Міністерства оборони (Department of Defense Trauma Registry, DoDTR)
- Дані з бази Burn Navigator
Системна звітність і частота звітування
Згідно з цими Настановами, вказане вище становить мінімальні критерії моніторингу ПП. Системна звітність виконуватиметься щороку; додатковий моніторинг ПП та заходи із системної звітності можна виконувати залежно від потреб.
Системний перегляд та аналіз даних виконуватиме керівник Joint Trauma System (JTS) та Відділ PI JTS.
Обов’язки
Керівник травматологічної бригади відповідає за ознайомлення з цими Настановами, належне дотримання вказаних у ньому вимог та моніторинг ПП на місцевому рівні. Медична сестра, що опікується пацієнтом, відповідає за те, щоб внести інформацію в базу даних або карту пацієнта з опіками (Додаток D).
-
- Emergency War Surgery
- Salinas J, Chung KK, Mann EA, et al. Computerized decision support system improves fluid resuscitation following severe burns: an original study. Crit Care Med. Sep 2011;39(9):2031-2038.
- Chung KK, Salinas J, Renz EM, et al. Simple Derivation of the Initial Fluid Rate for the Resuscitation of Severely Burned Adult Combat Casualties: In Silico Validation of the Rule of 10. Journal of Trauma-Injury Infection and Critical Care. Jul 2010;69:S49-S54.
- Joint Trauma System Clinical Practice Guidelines. https://jts.health.mil/index.cfm/PI_CPGs/cpgs
- Gallagher J. Procedure 106: Intraabdominal pressure monitoring. In: Weigand D, ed. AACN Procedure Manual for Critical Care. 6th ed. St. Louis, Missouri: Elsevier Saunders; 2011:967-980.
- Chan CM, Mitchell AL, Shorr AF. Etomidate is associated with mortality and adrenal insufficiency in sepsis: A meta-analysis. Crit Care Med. Nov 2012;40(11):2945-2953.Markell KW, Renz EM, White CE, et al. Abdominal Complications after Severe Burns. Journal of the American College of Surgeons. May 2009;208(5):940-947.
- An G, West MA. Abdominal compartment syndrome: A concise clinical review. Crit Care Med. Apr 2008;36(4):1304-1310.
- Greene N, Bhananker S, Ramaiah R. Vascular access, fluid resuscitation, and blood transfusion in pediatric trauma. International journal of critical illness and injury science. Sep 2012;2(3):135-142.
- Kramer GC, Michell MW, Oliveira H, et al. Oral and enteral resuscitation of burn shock the historical record and implications for mass casualty care. Eplasty. 2010;10.
Додаток А. Алгоритм дій лікаря

Річмондська шкала ажитації — седації (RASS)
| Бал | Термін дії Договору | Опис |
| +4 | Войовничий | Відкрито войовничий чи буйний; безпосередня загроза для персоналу |
| +3 | Дуже збуджений | Тягне або виймає трубки чи катетери або агресивний до персоналу |
| +2 | Збуджений | Часті нецілеспрямовані рухи або десинхронізація з апаратом ШВЛ |
| +1 | Неспокійний стан | Тривожний, але рухи не агресивні |
| 0 | У свідомості, спокійний | Спонтанно звертає увагу на піклувальника |
| -1 | Сонливий | Не повністю у свідомості, але не спить (більше 10 секунд) і підтримує зоровий контакт у відповідь на голосовий подразник |
| -2 | Легка седація | На короткий (менше 10 секунд) час прокидається у відповідь на голосовий подразник |
| -3 | Помірна седація | Будь-який рух у відповідь на голосовий подразник (але не підтримує зоровий контакт) |
| -4 | Глибока седація | Не реагує на голос, але спостерігається будь-який рух у відповідь на фізичну стимуляцію |
| -5 | Неможливо розбудити | Немає відповіді на голосову або фізичну стимуляцію |
Додаток B. Таблиця визначення площі опіку у дорослих Лунда — Браудера
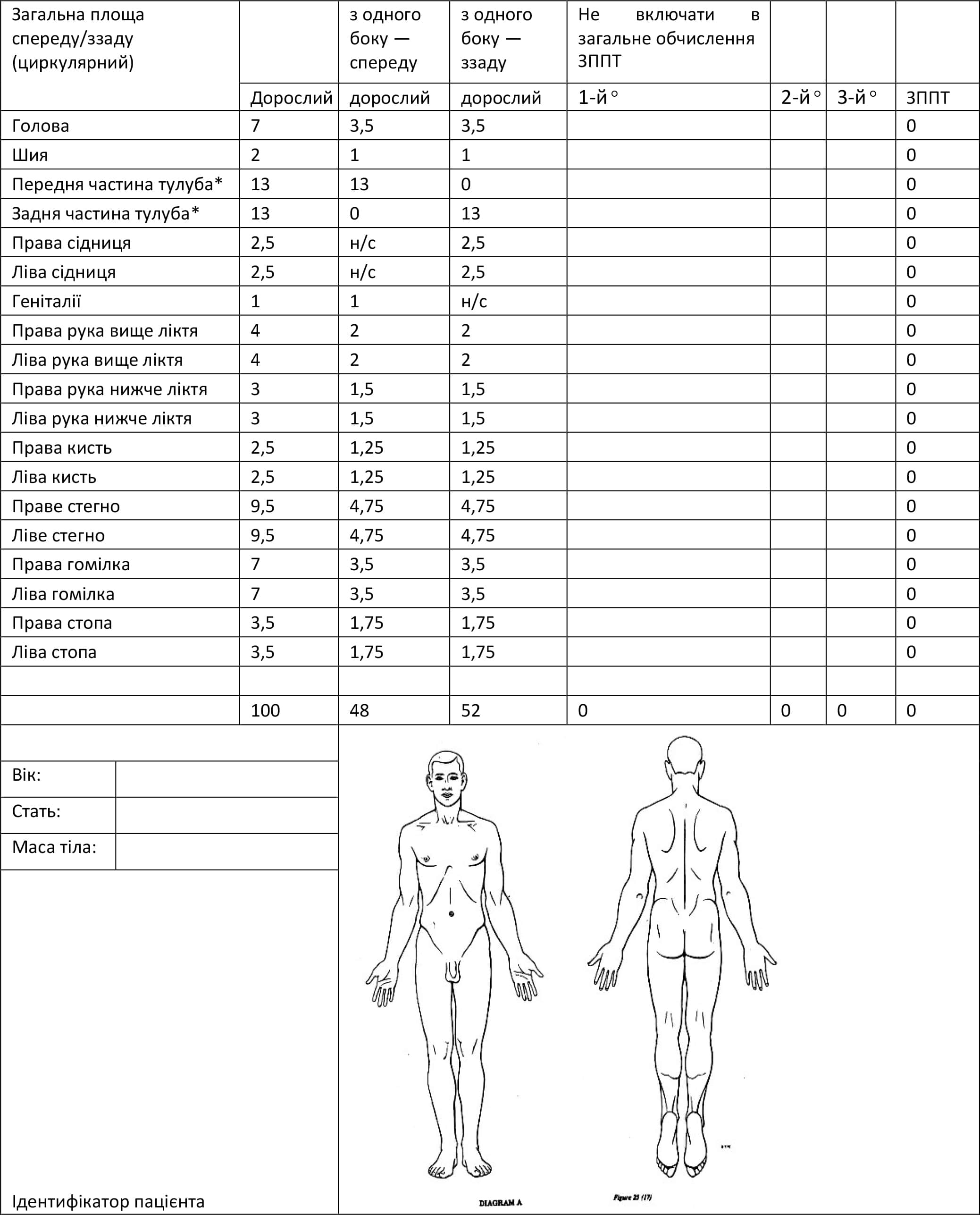
Таблиця опіків у дорослих: Голова
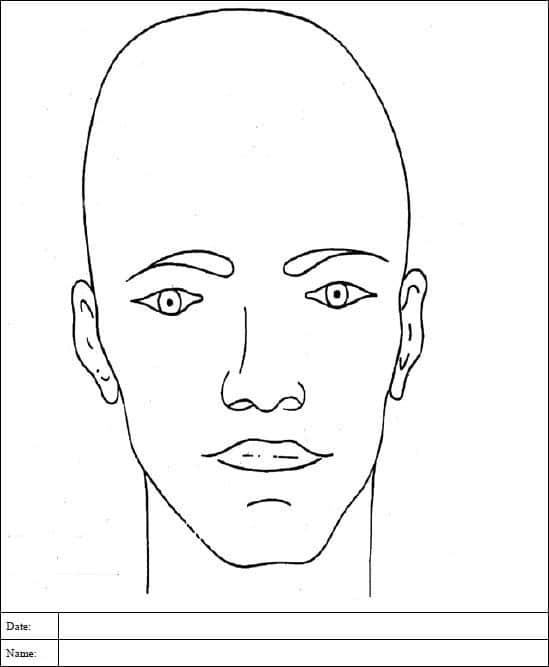
Таблиця опіків у дорослих: Руки
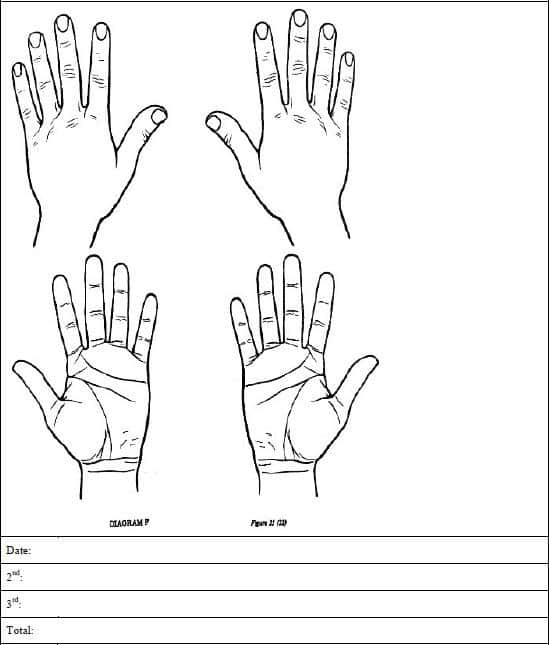
Додаток C. таблиця визначення площі опіку у дітей Лунда — Браудера
Визначення площі опіку у немовлят і таблиця

Визначення площі опіку у дітей і таблиця
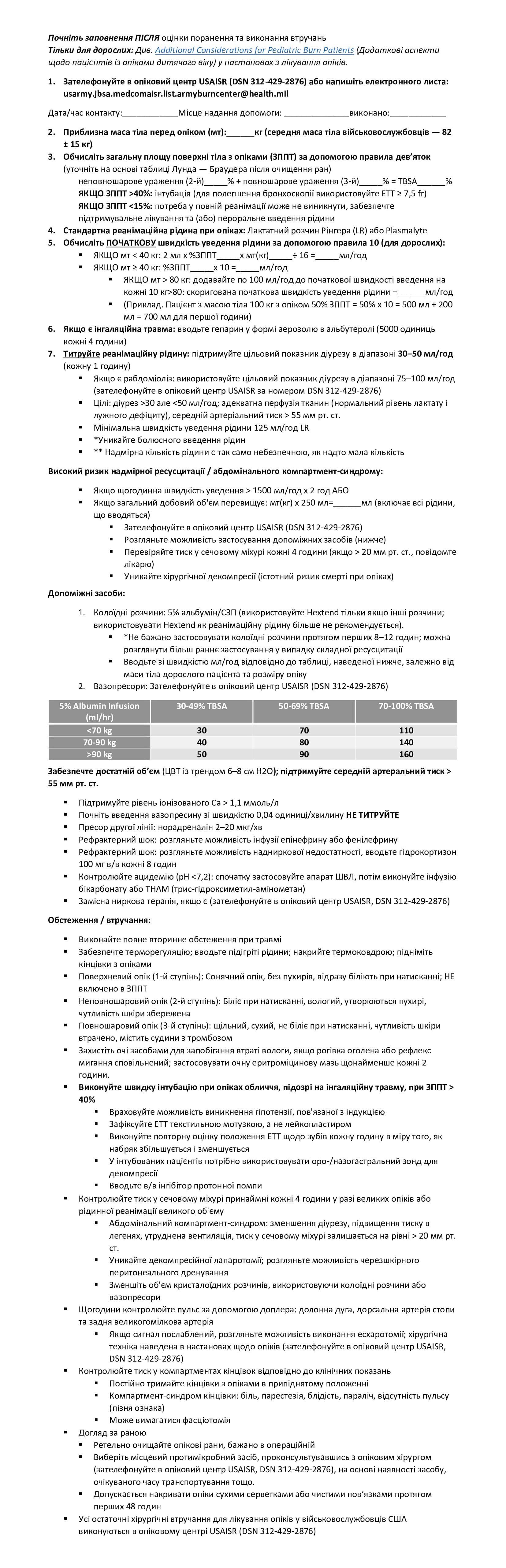
Додаток D. Протокол, робочий бланк і карта пацієнта JTS щодо реанімаційних заходів при опіках
Протокол щодо реанімаційних заходів при опіках
Робочий бланк JTS щодо реанімаційних заходів при опіках дає клініцистам засіб для відстеження відповідних заходів протягом 72 годин. Робочий бланк забезпечує безперервність догляду при передачі пацієнта від лікаря до лікаря на етапі реанімації. Такий формат дозволяє лікарям точно визначати тенденції споживання та виведення рідини, гемодинаміки та застосування вазоактивних препаратів, а також сприяє оптимальним результатам завдяки точному веденню пацієнтів.
- Лікарі в першому медичному закладі, де пацієнт отримує лікування, заводять для нього робочий бланк щодо реанімаційних заходів при опіках. Цей заклад буде вказано в полі «Перший медичний заклад». Заводити бланк можуть лікарі в закладі будь-якого рівня.
- Запишіть сьогоднішню дату в полі «Дата» відповідно до фактичного місця розташування. (Не змінюйте цю дату на основі місця походження або пункту призначення пацієнта; використовуйте місцеву дату).
- Запишіть повне ім’я і номер соціального страхування пацієнта в блоках «Повне ім’я» та «SSN». Вкажіть ім’я і номер SSN на всіх трьох сторінках бланка.
- Запишіть масу тіла пацієнта в полі «Приблизна маса тіла перед опіком (кг)». У фронтових умовах запишіть приблизну масу тіла на основі маси тіла пацієнта до поранення або «сухої ваги». Якщо пацієнт поступає до початку реанімаційних заходів, і точну масу тіла визначити легко, не відкладаючи надання допомоги, наполегливо рекомендується зважити пацієнта та записати результат.
- Запишіть загальну площу поверхні тіла з опіками в полі «% ЗППТ» (не включайте в це обчислення поверхневі травми). Лікарі мають оцінити розмір опіку та використати це значення для визначення потреби в рідинній реанімації. Після переведення пацієнта в іншу установу лікарі, які приймають пацієнта, повинні виконати «перекартування» опіку, враховуючи, що опікова рана може «конвертуватися» (або стати глибшою) між оглядами в одній установі або під час транспортування між двома установами.
- Обчислення рідинної реанімації для пацієнтів з опіками: Використовуйте правило десяток, щоб визначити потребу в рідині протягом перших 24 годин після опіку. (Правило десяток: 10 x % ЗППТ > 40 кг та < 80 кг; якщо > 80 кг, додавайте 100 мл/год на кожні 10 кг > 80 кг). Через 8–12 годин після опіку переоцініть реанімаційні заходи та розгляньте потенціал надмірної ресусцитації. Якщо потреби в рідинній реанімації перевищують 6 мл/кг/% ЗППТ протягом 24 годин, зверніть увагу на рекомендації, надані в Emergency War Surgery Handbook (Посібник з екстреної військової хірургії) та додатку до посібника «Рекомендації щодо лікування опіків IV рівня». [Для медичного центру LRMC: рекомендації опікового відділення USAISR/BAMC також містяться в Посібнику з догляду за опіковими ранами LRMC].
- Лікарі в першому медичному закладі, який надаватиме допомогу пацієнтові, повинні розрахувати потребу в рідині протягом перших 24 годин після опіку та записати цей показник у полі на сторінці 1 з позначкою «Розрахунковий об’єм рідини, який слід вводити пацієнту».
- Лікарі повинні записувати фактично введений об’єм рідини протягом перших 24 годин реанімації в однойменному полі у верхній частині сторінки 2. Ця кількість має дорівнювати фактичному об’єму, введеному протягом перших 24 годин (як зазначено на сторінці 1).
- Лікарі повинні переписати загальний об’єм рідини за 24 години, записаний на сторінках 1 і 2 робочого бланку, на сторінку 3 у поле з позначкою «ФАКТИЧНО введений об’єм рідини». Це дозволить лікарям побачити сукупні дані за перші 48 годин, коли пацієнт вступає в останні 24 години 72-годинного періоду.
- Запишіть місцеву дату й час отримання поранення в полі «Дата і час поранення». Ці дата і час НЕ є часом прибуття пацієнта до медичного закладу, а датою та часом отримання ПОРАНЕННЯ.
- Запишіть назву закладу та (або) медичну бригаду в полі «Заклад / бригада». «Назва закладу / бригади» — це бригада лікарів, які забезпечували лікування пацієнта протягом кожної години, вказаної на робочому бланку. Це може бути бригада, яка працює в закладі (в цьому випадку записується назва закладу), або транспортна бригада (наприклад MEDEVAC, CCATT, AEROVAC).
- У полі «Години після опіку» визначається як кількість годин після отримання опікової рани. Якщо пацієнт прибув до медичного закладу лише через 3 години після опіку, лікарі не записують погодинні значення протягом 1–3 годин, а починають заповнювати рядок, позначений як «4-та» година після опіку. Наскільки це можливо, лікарі повинні консультуватися з медперсоналом із закладів I та II рівня для визначення споживання рідини та діурезу. Передані ними показники можна записувати в рядку для 3-ї години.
- Запишіть поточний місцевий час у полі «Місцевий час». Як і у випадку дати, не змінюйте час на основі місця походження або пункту призначення пацієнта; використовуйте місцевий час.
- Запишіть у стовпець «кристалоїдні / колоїдні» загальний об’єм введених кристалоїдних і колоїдних розчинів, а не конкретні введені рідини. Щоб визначити типи та об’єми рідин, лікарі повинні консультуватися з робочим бланком з реанімаційних заходів. Цей робочий бланк призначений для відстеження загального об’єму. До прикладів кристалоїдних розчинів належать лактат Рінгера, розчин хлориду натрію 0,45%, розчин хлориду натрію 0,9%, D5W (водний розчин декстрози 5 %) та D5LR (лактат Рінгера і водний розчин декстрози 5 %). До прикладів колоїдних розчинів належать альбумін (5 % або 25 %), продукти крові та інші засоби для збільшення об’єму, такі як декстран, геспан або гекстенд. Використання гідроксиетилкрохмалю (гекстенд) як реанімаційної рідини більше не рекомендується.
- У полі «Пресори» задокументуйте назву, дозу та швидкість уведення вазоактивних препаратів. Пацієнти, які отримують вазоактивні препарати, також можуть мати інвазивні пристрої для моніторингу тиску (наприклад, артеріальний доступ, центральний венозний катетер, катетер легеневої артерії). В такому випадку істотні значення слід записувати в колонках «АТ» і «САТ (>55)/ЦВТ».
- Додаткові вказівки щодо реанімаційних заходів при опіках див. у посібнику Emergency War Surgery Handbook (Посібник з екстреної військової хірургії) та Recommendations for Level IV Burn Care (Рекомендації щодо лікування опіків IV рівня).
Робочий бланк JTS для опіків
Робочий бланк JTS щодо реанімаційних заходів при опіках
Додаток E. Зображення ліній для есхаротомії
| 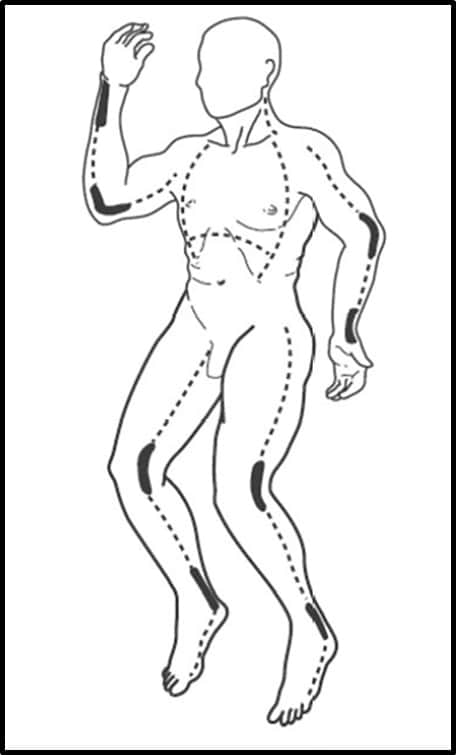
| Пунктирними лініями вказано бажані місця для есхаротомічних розрізів. Жирні лінії вказують на важливість розширення розрізу над ураженими великими суглобами. Розрізи виконують через шкіру в ділянці опіку в підшкірну жирову клітковину за допомогою скальпеля або електрокаутера. При торакальній есхаротомії починайте розріз по середньоключичних лініях. Продовжуйте розріз по передній пахвовій лінії вниз до рівня реберної дуги. За потреби продовжте розріз через епігастрій. При есхаротомії кінцівки зробіть розріз струпа вздовж середньомедіальної або середньолатеральної лінії. Рисунок 26.2-1 Посібник з екстреної військової хірургії; четверте видання для США; 2013 (сторінка 379). |
Додаток F. Додаткова інформація щодо застосування за незатвердженими показаннями згідно з CPG
Мета
Мета цього Додатка — надати роз’яснення політики та практики Міноборони щодо включення в Настанови CPG «незатверджених» показань для продуктів, які були схвалені Управлінням з контролю якості продуктів харчування і лікарських засобів США (FDA). Це стосується незатверджених показань при застосуванні у пацієнтів, які належать до збройних сил.
Вихідна інформація
Використання продуктів, схвалених FDA, за незатвердженими показаннями, надзвичайно поширене в медицині США і зазвичай не регулюється окремими нормативними актами. Проте, згідно з федеральним законодавством, у деяких обставинах застосування схвалених лікарських засобів за незатвердженими показаннями підлягає нормативним актам FDA, що регулюють використання «досліджуваних лікарських засобів». До цих обставин належить використання в рамках клінічних досліджень, а також, у військовому контексті, використання за незатвердженими показаннями згідно з вимогами командування. Деякі види використання за незатвердженими показаннями також можуть підлягати окремим нормативним актам.
Додаткова інформація щодо застосування за незатвердженими показаннями згідно з CPG
Включення в Настанови CPG застосувань за незатвердженими показаннями не належить до клінічних випробувань і не є вимогою командування. Більше того, таке включення не передбачає, що армійська система охорони здоров’я вимагає, щоб лікарі, які працюють в структурах Міноборони, застосовували відповідні продукти за незатвердженими показаннями або розглядали їх як «стандарт лікування». Натомість, включення в Настанови CPG застосувань за незатвердженими показаннями допомагає відповідальним медичним робітникам виконувати клінічну оцінку завдяки інформації про потенційні ризики та переваги альтернативних видів лікування. Рішення щодо клінічної оцінки належить відповідальному медичному працівнику в рамках відносин «лікар — пацієнт».
Додаткові процедури
Виважений розгляд
Відповідно до вказаної мети, при розгляді застосувань за незатвердженими показаннями в Настановах CPG окремо вказується, що такі показання не схвалені FDA. Крім того, розгляд підкріплений даними клінічних досліджень, в тому числі інформацією про обережне використання продукту та всі попередження, видані FDA.
Моніторинг забезпечення якості
Процедура Міноборони щодо застосувань за незатвердженими показаннями передбачає регулярний моніторинг забезпечення якості з реєстрацією результатів лікування та підтверджених потенційних побічних явищ. З огляду на це ще раз підкреслюється важливість ведення точних медичних записів.
Інформація для пацієнтів
Належна клінічна практика передбачає надання відповідної інформації пацієнтам. У кожних Настановах CPG, що передбачають застосування за незатвердженими показаннями, розглядається питання інформації для пацієнтів. За умови практичної доцільності, слід розглянути можливість включення додатка з інформаційним листком для пацієнтів, що видаватиметься до або після застосування продукту. Інформаційний листок має в доступній для пацієнтів формі містити такі відомості: a) це застосування не схвалене FDA; b) причини, чому медичний працівник зі структури Міноборони може прийняти рішення використати продукт з цією метою; c) потенційні ризики, пов’язані з таким застосуванням.






























