ВСТУП
Ці Настанови з клінічної практики (ClinicalPracticeGuideline, CPG) для Тривалої допомоги в польових умовах (ProlongedFieldCare, PFC) на першому етапі медичної допомоги призначені для використання після виконання Настанов з Допомоги пораненим в умовах бойових дій (TacticalCombatCasualtyCare, TCCC), за умови неможливості негайної евакуації на вищий рівень медичної допомоги. Медик, що надає тривалу допомогу в польових умовах, повинен, перш за все, бути експертом у TCCC. Дані CPG на основі доказової медицини призначені для того, щоб надати медичним працівникам рекомендації щодо лікування опіків у непристосованих умовах. Рекомендації подані у форматі «найкраще, краще, мінімум», що передбачає альтернативні або імпровізовані методи, коли оптимальні госпітальні варіанти лікування недоступні.
Більш вичерпні рекомендації щодо допомоги при опіках доступні у Настановах з клінічної практики “Лікування опіків”JTS за посиланням: https://jts.health.mil/index.cfm/PI_CPGs/cpgs
НЕВІДКЛАДНА ДОПОМОГА ПРИ ОПІКАХ
Опіки, що охоплюють більш, ніж 20% від загальної площі поверхні тіла (ЗППТ), або ті, що стали наслідком інгаляційного пошкодження димом (та призвели до порушень прохідності дихальних шляхів і дихання), є небезпечними для життя. Опіки, які впливають на зір, заважають ефективно використовувати руки або викликають сильний біль, можуть завадити військовому виконувати його роботу.
Пацієнти з опіками мають високий ризик переохолодження. Майте це на увазі і проведіть негайні заходи щодо запобігання гіпотермії шляхом закутування хворого. Агресивно відігрівайте пацієнта, якщо температура тіла знижується менше 36°C (96.8 °F).
Телемедицина: Лікування опіків є складним. Крім того, опіки є добре видимими, а отже, значну частину інформації про постраждалого можна повідомити за допомогою фотографій або відео. Розпочніть телемедичну консультацію якнайшвидше.
Інститут хірургічних досліджень армії США (USAISR) Опіковий центр
DSN 312-429-2876 (429-BURN)
Комерційний номер (210) 916-2876 або (210) 222-2876
Електронна пошта usarmy.jbsa.medcom-aisr.list.armyburncenter@health.mil
ПРОХІДНІСТЬ ДИХАЛЬНИХ ШЛЯХІВ
Мета: Уникайте обструкції дихальних шляхів, яка може виникнути внаслідок інгаляційного пошкодження або набряку, спричиненого опіком.
Пацієнти з інгаляційним пошкодженням димом можуть мати симптоми різного ступеня тяжкості.
- Пацієнти з інгаляційним пошкодженням димом можуть мати симптоми різного ступеня тяжкості.
- Пацієнти з тяжким перебігом інгаляційного пошкодження димом (напр., дихальна недостатність, стридор) потребують негайного надійного забезпечення прохідності дихальних шляхів (введена в трахею трубка з манжетою), оскільки вони мають ризик швидкої втрати прохідності дихальних шляхів. Забезпечте таким постраждалим кисневу підтримку та вентиляцію.
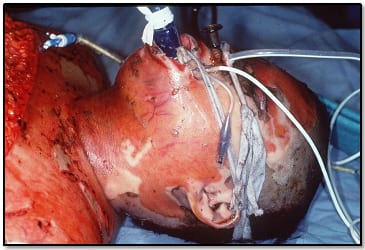
- Усі пацієнти з опіками більше 40% ЗППТ повинні бути інтубовані, оскільки загальний набряк тіла призведе до порушення прохідності дихальних шляхів. Пацієнтам з опіками обличчя навколо рота може також знадобитися інтубація (Малюнок 1).
Малюнок 1. Сильні опіки обличчя із забезпеченням прохідності дихальних шляхів.
- Найкраще: Швидка послідовна інтубація (досвідченим медиком) з подальшою безперервною седацією та підтримкою прохідності дихальних шляхів, додатковий кисень, портативний апарат ШВЛ.
- Краще: Крікотиреотомія з подальшою безперервною седацією та підтримкою прохідності дихальних шляхів, подача додаткового кисню через кисневий концентратор, портативний апарат ШВЛ.
- Мінімум: Крікотиреотомія, кетамін, мішок Амбу з клапаном позитивного тиску в кінці видиху (ПТКВ)
ПРИМІТКИ:
- Пацієнти з симптомами легкого інгаляційного пошкодження димом (напр., кашель, без порушень дихання) можуть знаходитися під наглядом.
- Опіки або вибухи в замкнутому просторі пов'язані з більш високим ризиком інгаляційної травми, ніж опіки, отримані на відкритій місцевості.
- Введення надгортанного повітроводу (напр., ларингеальної маски [LMA], King LT [Ambu, http://www.ambuusa.com/], або Combitube [MedtronicMinimallyInvasiveTherapies, http://www.medtronic.com/covidien]) не є доцільним, оскільки набряк буде й далі збільшуватися наступні 48 годин, а ці пристрої не забезпечують прохідність при набряку голосових зв'язок.
- Ендотрахеальна трубка повинна бути закріплена навколо шиї за допомогою бавовняних стрічок або чогось подібного. Пластир неможливо добре прикріпити до обличчя у хворих з опіками.
- Встановіть назогастральний (або орогастральний) зонд для декомпресії шлунка в інтубованих пацієнтів.
- Проводьте часте ендотрахеальне відсмоктування в інтубованих пацієнтів для забезпечення прохідності трубки та видалення слизу/згустків (приблизно раз на годину або частіше, якщо оксигенація [SpO2] падає).
- Якщо є ознаки інгаляційного пошкодження, використайте 3–5 мл фізіологічного розчину для полегшення відсмоктування та запобігання аспірації з трубки та її обструкції.
- Моніторування значення CO2 наприкінці видиху (ETCO2) є важливим для всіх інтубованих пацієнтів. Підвищення ETCO2 може вказувати на закупорку ендотрахеальної трубки або погану вентиляцію з іншої причини (напр., бронхоспазм, стягуючий струп на грудях).
- Використовуйте ПТКВ у всіх інтубованих пацієнтів.
- Проведіть хірургічну есхаротомію грудної клітки при стягуючих, циркулярних, повношаровихопіках, які ускладнюють дихання. Розріз повинен проходити через усю товщину опіку аж до підшкірної клітковини (Додаток А). Можливі біль та кровотеча.
- Використовуйте бронходилятатори (напр., інгаляції з альбутеролом) для інтубованих пацієнтів з інгаляційним пошкодженням, якщо можливо.
- Штучна вентиляція легень у пацієнтів з опіками може бути складною і потребувати додаткових налаштувань внаслідок змін дихальної функції через перевантаження об'ємом, набряк та гострий респіраторний дистрес-синдром (ГРДС).Рекомендується телемедична консультація з кваліфікованими медичними працівниками.
ОЦІНКА РОЗМІРУ ОПІКІВ
Мета: Точне визначення розміру опікової рани для визначення необхідного об’єму для рідинної ресусцитації.
Оцінка розміру опікової рани може бути складною. Якомога раніше долучіть спеціалістів до дистанційної консультації. Якщо можливо, надішліть їм фото очищених і висічених ран.
- Найкраще: Коли рани очищені/висічені, перерахуйте загальну площу поверхні опіків за допомогою діаграми Лунда-Браудера (Додаток B).
- Краще: Те ж саме, що і “мінімум”.
- Мінімум: Для невеликих ран: обчисліть розмір опіку за допомогою долоні пацієнта (включно з пальцями), площа якої дорівнює 1% від ЗППТ. Для більших ран: обчисліть початковий розмір опіку пацієнта за допомогою Правила дев'яток (Додаток С).
ПРИМІТКА: Значна похибка в оцінці розміру опікової рани (більш, ніж на 10%) може призвести до погіршення стану постраждалого. Недооцінка може призвести до недостатньої ресусцитації та органної недостатності (тобто, ниркової недостатності та шоку); переоцінка - до ускладнень надмірної волемічноїресусцитації (тобто, дихальної недостатності, компартмент-синдрому).
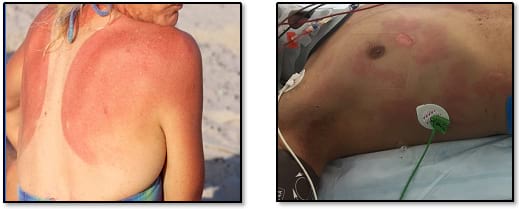
Опіки 1-го ступеня (поверхневі) виглядають як сонячний опік легкого-середнього ступеня. Вони червоні, легко бліднуть, не утворюють пухирів і болючі при дотику. НЕ враховуйте поверхневі опіки при визначенні площі опіку для розрахунку об’єму рідинної ресусцитації (Малюнок 2).
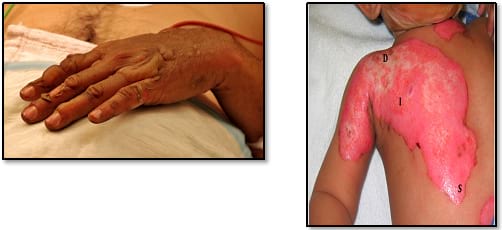
Опіки 2-го ступеня (неповношарові) - вологі, з пухирями, болючі, бліднуть. Ці опіки слід враховувати при визначенні площі опіку (Малюнок 3).
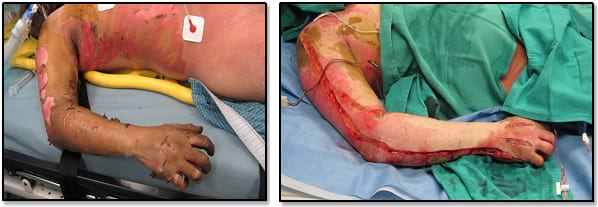
Опіки 3-го ступеня (повношарові) виглядають щільними, сухі, не бліднуть, не болять і часто містять видимі при огляді тромбовані судини. Ці опіки слід враховувати при визначенні площі опіку (Малюнок 4).
Малюнок 2. Опіки першого ступеня. (Не враховуйте їх при визначенні загальної площі опіку!)
| A. Сонячний опік | B.Опіки переважно першого ступеня з невеликою ділянкою поверхневого опіку другого ступеня. |
Малюнок 3. Опіки другого ступеня.
| A. Опік другого ступеня з непошкодженими пухирями. | B.Глибокі (D), проміжні /середньої глибини (I) і поверхневі (S) опіки другого ступеня. |
Малюнок 4. Опіки третього ступеня
| A. Опік третього ступеня перед очищенням та висіченням нежиттєздатної, відмерлої шкіри. | B. Опік третього ступеня зі струпом. |
Малюнок 4. Опіки третього ступеня. (Продовження)
| C. Опіки третього ступеня після очищення, висічення та есхаротомії. | D. Обширні опіки третього ступеня з формуванням струпа. |

РІДИННА РЕСУСЦИТАЦІЯ
Мета: Протягом перших 24-48 годин після опіку відбувається перехід плазми в міжклітинний простір обпечених та необпечених тканин, що призводить до гіповолемічного шоку (коли опік становить більше 20% ЗППТ). Мета ресусцитації пацієнта з опіковим шоком – поповняти ці постійні втрати, уникаючи при цьому надмірної інфузії.
Найкраще: Ізотонічні кристалоїдні розчини (наприклад, Рінгер Лактат, Плазмаліт [Baxter, http://www.baxter.com/]);
- НЕГАЙНО розпочніть ВВ або ВК інфузію.
- ВВ або ВК катетеризацію можна проводити через обпечену шкіру, якщо це необхідно.
- НЕ вводьте рідини болюсно (за винятком пацієнтів з гіпотензією, у цьому випадку - лише до відновлення пульсу, який пальпується).
- Початкова швидкість ВВ інфузії - 500мл/год; починайте інфузію під час первинної оцінки стану пацієнта.
- Дорослі: Виміряйте розмір опіку (відносно ЗППТ) і помножте на 10. Ви отримаєте необхідну швидкість введення рідини. Наприклад, якщо площа опіку 30%: 30 × 10 = 300. Стартова швидкість введення 300 мл/год.
- Для пацієнтів з вагою більше 80 кг вводьте додаткові 100 мл/год на кожні 10 кг. Наприклад, для пацієнта вагою 100 кг при опіках 30% стартова швидкість становить 300 мл/год + 200мл/год = 500мл/год.
- Якщо ресусцитація затримується, НЕ намагайтеся “наздогнати об’єм”, даючи додаткову рідину.
- Формула для дітей: 3 × загальна площа опіку × маса тіла в кг = необхідний об'єм інфузії протягом перших 24 годин. Введіть половину отриманого при розрахунках об’єму протягом перших 8 годин.
Краще: Ентеральний (оральний або шлунковий) прийом розчину електролітів
- Достатня регідратація вимагатиме пиття за розкладом та під наглядом, вживаючи приблизно таку ж кількість рідини, яка була б уведена ВВ або ВК (див. вище).
- Пероральна регідратація допустима у пацієнтів з опіками приблизно до 30% від ЗППТ (див. таблицю “Регідратація” нижче).
- Якщо є назогастральний зонд, краще проводити інфузію електролітних розчинів через нього (наприклад, зі швидкістю 300–500 мл/год. Але слідкуйте за появою нудоти та блювання)
Мінімум: Ректальна інфузія електролітних розчинів. Ректальна інфузія до 500 мл/год може бути доповнена пероральною регідратацією (див. таблицю “Регідратація” нижче)
Регідратація
Звичайна водопровідна/питна вода неефективна для ресусцитації при шоку і може призводити до гіпонатріємії. Для зменшення цього ризику, рідини, які вводяться перорально або ректально, повинні бути у вигляді готового комерційного або самостійно приготовленого розчину електролітів.
Приклади:
- Розчин для пероральної регідратації Всесвітньої організації охорони здоров'я (ВООЗ) (інструкція на пакуванні; або за рецептом: в 1 л питної води розчинити 6 чайних ложок цукру та 0,5 чайної ложки солі)
- Змішайте 1 л 5% розчину глюкози з 2 л Плазмаліту
- На 1 л води: додайте 8 ч.л. цукру, 0,5 ч.л. солі, 0,5 ч.л. харчової соди
У четверту частину води типу «Gatorade» (Stokely-VanCampInc., http://www.gatorade.com/): додайте чверть ч.л. солі, чверть ч.л. харчової соди (Якщо харчової соди немає, подвойте кількість солі в рецепті.)
У випадку опіків принципи гіпотензивної ресусцитації згідно з TCCC НЕ ЗАСТОСОВУЮТЬСЯ (якщо немає сильної кровотечі).
ОДНАК
За нетипових обставин, при опіках, поєднаних із кровотечею, яку неможливо зупинити прямим тиском (напр., кровотеча грудної клітки, черевної порожнини, таза), агресивна рідинна ресусцитація може призвести до посилення кровотечі. Зважуючи ризик неконтрольованої кровотечі з одного боку та ризик погіршення опікового шоку внаслідок недостатньої ресусцитації з другого, слід залучити спеціалістів (особиста або телемедична консультація). Будьте готові до переливання крові.
МОНІТОРИНГ
Мета: Підтримати адекватну оксигенацію та вентиляцію, уникати гіпотензії, слідкувати за реакцією на ресусцитацію.Записуйте дані артеріального тиску (АТ), частоти серцевих скорочень (ЧСС), діурезу, психічного стану, рівня болю, оксигенації та температури. Записуйте дані в Таблицю ресусцитації пацієнтів з опіком (Додаток D).
ЖИТТЄВІ ПОКАЗНИКИ
- Найкраще: Портативний монітор, що забезпечує безперервне відображення життєвих показників; капнографія при інтубації; постійно документуйте життєві показники (спочатку кожні 15 хвилин, потім кожні 30–60 хвилин, якщо пацієнт стабільний більше 2 годин).
- Краще: Капнометрія додатково до мінімальних вимог (якщо пацієнт заінтубований).
- Мінімум: Манжета для вимірювання артеріального тиску, стетоскоп, пульсоксиметрія та часте документування життєвих показників.
ДІУРЕЗ
Діурез є основним показником адекватності ресусцитації при шоку внаслідок опіку.
Мета: Відрегулювати швидкість ВВ введення (або перорального/ректального) до цільового рівня діурезу - 30-50 мл/год. Для дітей: регулюйте швидкість інфузії до цільового рівня діурезу 0,5–1 мл/кг/год.
- Найкраще: Встановлення катетера Фолея
- Якщо діурез занадто низький, збільшуйте швидкість ВВ інфузії на 25% кожні 1-2 години (наприклад, якщо діурез - 20 мл/год, а швидкість інфузії 300 мл/год – потрібно збільшити швидкість на 0,25 × 300 = 75 мл/год. Нова швидкість становитиме 375 мл/год.)
- Якщо діурез занадто високий, зменшіть швидкість інфузії на 25%.
- Краще: Збирайте сечу та вимірюйте її об’єм за допомогою готової або імпровізованої градуйованої ємності.
- Потрібно зібрати всю самовільно виділену сечу і ретельно виміряти; для дорослої особи є достатнім показник >180 мл за кожні 6 годин.
- Пляшка від води типу Nalgene® (ThermoFisherScientificInc., http://www.nalgene.com є прикладом імпровізованої градуйованої ємності)
- Мінімум: Використовуйте інші заходи
- Якщо неможливо вимірювати діурез, коригуйте ВВ інфузію таким чином, щоб ЧСС був менше 140, пальпувався периферичний пульс, зберігалось гарне капілярне наповнення та не було порушень психічного стану.
- Виміряйте АТ і розгляньте можливість лікування гіпотензії, але пам'ятайте: при опіковому шоку АТ дуже довго не знижується через вивільнення катехоламінів. З іншого боку, АТ може бути неточним (штучно низьким), якщо його вимірювати на обпечених кінцівках.
ПРИМІТКА: Електрична травма
- У пацієнтів з опіками внаслідок контакту з високовольтним електрообладнанням, з пошкодженням м'язів та інтенсивною пігментацією сечі (та, подібно, у пацієнтів з рабдоміолізом або синдромом тривалого стиснення) цільовий рівень діурезу є вищим і становить 70–100 мл/год у дорослих. Див. Настанови з клінічної практики “Краш-синдром - Тривала допомога в польових умовах”.
- Якщо поступового очищення сечі від пігментів не відбувається (сеча повинна світлішати кожні три-чотири години), пацієнту, ймовірно, потрібна термінова хірургічна декомпресія та висічення пошкоджених тканин.
ОПІКИ КІНЦІВОК
Обпечені кінцівки є вразливими до пошкоджень внаслідок післяопікового набряку.
Мета: Профілактика та лікування набряку обпечених кінцівок для попередження виникнення довготривалих пошкоджень.
ЗНЕБОЛЕННЯ
Зверніться до Настанови з клінічної практики “Знеболення та седація під час тривалої допомоги в польових умовах”.
Опіки можуть бути болючими і призводити до гіповолемії. Через це перевага надається частому ВВ введенню малих доз опіоїдів або кетаміну.
- В опікових пацієнтів з гіповолемією, при сильному болю або при виконанні болючих процедур, можна використовувати кетамін, але менше повної знеболювальної дози (Наприклад, введіть 0,1–0,2 мг/кг ВВ струминно, після чого оцініть стан хворого та повторюйте дозу за потреби кожні 5-10 хвилин).
- При тривалому наданні допомоги пацієнтам з опікамиінфузіякетаміну може забезпечити більш стале знеболення та допомогти зберегти запаси знеболювальних препаратів.
- Лікування опікової рани надзвичайно болюче. Забезпечте достатнє знеболення до початку очищення, висічення, есхаротомії рани або зміни пов'язки. Зверніться до Настанов “Знеболення та седація під час тривалої допомоги в польових умовах” або отримайте телемедичну консультацію щодо належного дозування знеболювальних препаратів для виконання процедур під час лікування опіків.
- Розгляньте варіант призначення перорального або ВВ бензодіазепіну, якщо пацієнт стривожений (поширене явище при повторних болючих процедурах).
ІНФЕКЦІЯ
Опікові рани легко інфікуються.
Мета: Попередження інфікування опікових ран за допомогою ретельного лікування. Якщо в межах 24 годин очікується евакуація до вищого рівня медичної допомоги, просто накрийте опіки чистою сухою марлею та залиште пухирі непошкодженими. Завжди уникайте вологих пов’язок через ризик гіпотермії. Якщо евакуація в межах доби не передбачається, а час, ліки та людські ресурси дозволяють, забезпечте лікування якнайшвидше після пошкодження (в межах перших 24 годин). Якщо ресурси були недоступні спочатку, забезпечте лікування та догляд за раною, як тільки з’явиться така можливість.
- Найкраще: Очистіть рани та видаліть відмерлу шкіру, обережно протираючи марлею, змоченою водним розчином хлоргексидинуглюконату (наприклад, Hibiclens, MölnylckeHealthCare, http://www.hibiclens.com/), застосуйте крем з топічним антибіотиком (сульфадіазин срібла [Silvadene, PfizerInc., http://www.pfizer.com/] або мафеніду ацетат [Sulfamylon, Mylan, http://www.mylan.com/]), а потім перев’яжіть бинтом. Повторюйте щодня.
Альтернатива: замість крему використовуйте покриття для рани з нейлону, імпрегнованого сріблом (Silverlon, ArgentumMedical, http://www.silverlon.com/), накриваючи його зверху марлевою пов’язкою.
- Якщо покриття типу Silverlon накладається на чисту рану, воно може бути залишене на 3-5 днів.
- Зовнішні марлеві покриття для ран (наприклад, Kerlix [Covidien]) слід зволожувати (але не замочувати) принаймні щодня. Використовуйте стерильну (або принаймні чисту, неконтаміновану) воду або фізіологічний розчин.
- Якщо зовнішні марлеві покриття просочуються ексудатом або забруднюються іншим чином швидше, ніж за три дні, то їх потрібно замінити, залишаючи покриття типу Silverlon на місці.
- Якщо в пацієнта з’являються будь-які ознаки інфекції, Silverlon має бути знятий та рана обстежена раніше, ніж за 3-5 днів.
- Silverlon може бути знятий та промитий за допомогою стерильної, або хоча б чистої неконтамінованої води та використаний повторно аж до 5 днів.
- Краще: Очистіть рану та видаліть відмерлу шкіру, промиваючи водою з антибактеріальним милом, накладіть будь-які доступні пов’язки; оптимізуйте гігієнічний догляд за раною та всім тілом пацієнта настільки, наскільки дозволяють навколишні обставини.
- Мінімум: Накрийте чистою тканиною або сухою марлею. Не чіпайте пухирів. Уникайте вологих пов’язок.
АНТИБІОТИКИ
- Внутрішньовенні (ВВ) або пероральні антибіотики, зазвичай, не використовуються профілактично в пацієнтів з опіками за відсутності інших відкритих ран, що потребують їх застосування (напр., відкриті переломи).
- Після декількох днів, якщо в пацієнта з’являється целюліт, тобто інфекційне запалення глибоких шарів шкіри та підшкірної клітковини (виглядає як поширення еритеми за краї ділянки опіку), призначте антибіотики, ефективні проти грампозитивних організмів (наприклад, цефазолін або кліндаміцин).
- Якщо у пацієнта розвивається інвазивна інфекція опікової рани (ознаки: сепсис/септичний шок, зміна кольору рани, можливий неприємний запах), призначте антибіотики широкого спектра дії проти грампозитивних та грамнегативних організмів які, в ідеалі, також активні проти синьогнійної палички/Pseudomonasaeruginosa (наприклад, ертапенем + ципрофлоксацин).
Особливості розрахунку рідин та обладнання під час планування. Дивіться Додаток Е.
Підсумкова таблиця. Дивіться Додаток F.
ПРО АВТОРІВ
Полковник (у відставці) Кансіо, Медичний корпус Армії США, - старший хірург опікових травм у Центрі опіків Армії США. Керівник відділу мультиорганної підтримки. Працював хірургом 504-го парашутно-десантного піхотного полку 82-ї повітряно-десантної дивізії, операції «Справедлива справа» та «Буря в пустелі»; працював з SOCCENT та 86-м госпіталем бойової підтримки під час операції «Свобода Іраку»; і з передовою хірургічною командою під час операції “Нескорена свобода”.
Майор Пауелл, Медичний корпус Армії США, лікар інтенсивної терапії, який зараз служить хірургом 4-го Батальйону 3-ї групи Спеціальних сил (повітряно-десантних) і реаніматологом в Армійському медичному центрі Womack.
Майстер-сержант Адамс, Військово-повітряні сили США, є IDMT-P, FP-C, ATP та радником бойової авіації у Центрі повітряних бойових дій Сил спеціальних операцій ВПС (AFSOAWC)/ Управлінні нерегулярними бойовими діями, де очолює/координує бойові завдання Внутрішньої авіаційної оборони від зовнішніх загроз/Глобального залучення до охорони здоров’я у складі Командування Сил спеціальних операцій в Африці (SOCAF). Брав участь у багатьох бойових операціях в Іраку/Афганістані та Африці, підтримуючи Операції підтримки баз, евакуацію поранених (CASEVAC) і місії CAA TCCC/CASEVAC. Також періодично виконує обов’язки цивільного авіаційного парамедика з невідкладних станів.
Лейтенант Булл, Медичний корпус Військово-морських сил США, колишній хірург 3-го Рейдерського батальйону Морської піхоти Командування сил спеціальних операцій, є лікарем сімейної медицини у військово-морському госпіталі CampLejeune. Він також є медичним офіцером Підводних військово-морських сил.
Майор Келлер, Медичний корпус Військово-повітряних сил США, є лікарем екстреної медичної допомоги, який працює як командний хірург 720-го Спеціальної тактичної групи (AFSOC). Раніше служив авіаційним хірургом CSAR, неодноразово відправлявся в Ірак і Афганістан, підтримуючи рятувальні сили. Майор Келлер також є досвідченим фахівцем з тактичної ЕМД, надавав підтримку багатьом правоохоронним органам, включаючи загони SWAT та ViceДейтонського поліцейського відділка, а також ФБР.
Підполковник Герні, Медичний корпус Армії США, є загальним, травматологічним та опіковим хірургом. Зараз працює керівником відділення з розробки систем допомоги при травмі JTS, і заступником директора опікового центру в Сан-Антоніо, Техас. Вона неодноразово відправлялася в Ірак і Афганістан у складі госпіталів бойової підтримки та передових хірургічних команд.
Підполковник Памплін, Медичний корпус Армії США, є сертифікованим реаніматологом і наразі є директором відділення Віртуальних телемедичних консультацій при невідкладних станах в Армійському медичному центрі Медіган Об'єднаної бази Льюїс-Маккорд, Вашингтон. Раніше був директором відділення Інтенсивної терапії при опіках Армії США та керівником відділу Клінічних випробувань лікування опіків і травм в Інституті хірургічних досліджень Армії США, Сан-Антоніо, штат Техас. Працював директором з симуляційних тренувань у Програмі екстракорпоральної мембранної оксигенації Військово-медичного центру Сан-Антоніо, і директором хірургічного відділення інтенсивної терапії, Армійського медичного центру Брука.
Полковник Шакелфорд, Медичний корпус ВПС США, є хірургом-травматологом, наразі працює керівником відділу підвищення ефективності Об’єднаної системи лікування травм, Сан-Антоніо, Техас. Вона є членом Комітету ТССС, раніше працювала директором Об’єднаної системи лікування травм.
ДОДАТОК A: ЕСХАРОТОМІЧНІ РОЗРІЗИ
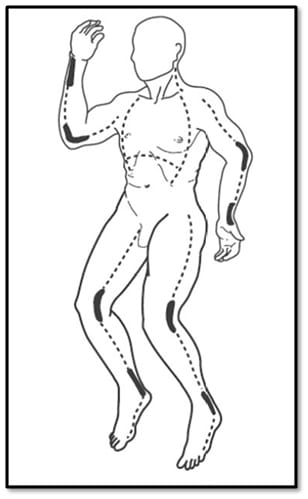 | Розрізи на кінцівках виконуються вздовж серединно-медіальних або серединно-латеральних суглобових ліній. Жирні лінії показують необхідність та важливість виконання розрізів над кожним ураженим суглобом. Розрізи на грудній клітці виконуються з метою звільнити мобільну частину тканини для відновлення нормальних рухів грудної клітки під час дихання. Джерело: Зображення 26.1, С. 379, Розділ 26 (Опіки). У: Анонімний автор, Екстрена військова хірургія, 4-й перегляд у Сполучених Штатах. Форт Сем Х'юстон, Техас: Офіс головного хірурга, Інститут Бордена, 2013 (Anonymous, EmergencyWarSurgery, 4th UnitedStatesRevision. FortSamHouston, TX: Office oftheSurgeonGeneral, BordenInstitute, 2013). |
| Зображення А1. Фотографія пацієнта, якому виконується есхаротомія ноги з використанням електрокоагуляції. Мета полягає в тому, щоб пройти через обпалену шкіру до життєздатної тканини (тобто, підшкірної жирової клітковини). | Зображення А2. Фото пацієнта, якому виконується есхаратомія ноги та стопи скальпелем. Як видно на фото, при використанні скальпеля можлива більша втрата крові, ніж при використанні електрокоагуляції. |
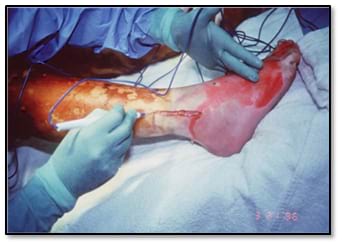 | 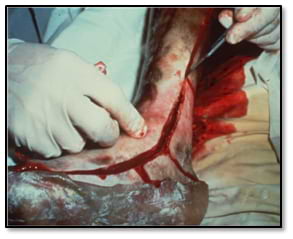 |
ДОДАТОК B: ТАБЛИЦЯ ЛУНДА-БРАУДЕРА ДЛЯ ВИЗНАЧЕННЯ ПЛОЩІ ОПІКУ
| ДІЛЯНКА | Новонароджені – до 1-го року | 1-4 роки | 5-9 років | 10-14 років | 15 років | ДОРОСЛИЙ | 2-ий ступінь | 3-ій ступінь | ЗАГАЛОМ |
| Голова | 19 | 17 | 13 | 11 | 9 | 7 | | | |
| Шия | 2 | 2 | 2 | 2 | 2 | 2 | | | |
| Передня частина тулуба | 13 | 13 | 13 | 13 | 13 | 13 | | | |
| Задня частина тулуба | 13 | 13 | 13 | 13 | 13 | 13 | | | |
| Права сідниця | 2-1/2 | 2-1/2 | 2-1/2 | 2-1/2 | 2-1/2 | 2-1/2 | | | |
| Ліва сідниця | 2-1/2 | 2-1/2 | 2-1/2 | 2-1/2 | 2-1/2 | 2-1/2 | | | |
| Статеві органи | 1 | 1 | 1 | 1 | 1 | 1 | | | |
| Права рука, верхня частина | 4 | 4 | 4 | 4 | 4 | 4 | | | |
| Ліва рука, верхня частина | 4 | 4 | 4 | 4 | 4 | 4 | | | |
| Права рука, нижня частина | 3 | 3 | 3 | 3 | 3 | 3 | | | |
| Ліва рука, нижня частина | 3 | 3 | 3 | 3 | 3 | 3 | | | |
| Права кисть | 2-1/2 | 2-1/2 | 2-1/2 | 2-1/2 | 2-1/2 | 2-1/2 | | | |
| Ліва кисть | 2-1/2 | 2-1/2 | 2-1/2 | 2-1/2 | 2-1/2 | 2-1/2 | | | |
| Праве стегно | 5-1/2 | 5-1/2 | 5-1/2 | 5-1/2 | 5-1/2 | 5-1/2 | | | |
| Ліве стегно | 5-1/2 | 5-1/2 | 5-1/2 | 5-1/2 | 5-1/2 | 5-1/2 | | | |
| Права нога | 5 | 5 | 5-1/2 | 6 | 6-1/2 | 7 | | | |
| Ліва нога | 5 | 5 | 5-1/2 | 6 | 6-1/2 | 7 | | | |
| Права стопа | 3-1/2 | 3-1/2 | 3-1/2 | 3-1/2 | 3-1/2 | 3-1/2 | | | |
| Ліва стопа | 3-1/2 | 3-1/2 | 3-1/2 | 3-1/2 | 3-1/2 | 3-1/2 | | | |
ДІАГРАМА ОПІКІВ
Вік ________________________
Стать______________________
Дата отримання опіку _____________________
Лікар ISR*______________________
КОЛІРНЕ КОДУВАННЯ
Блакитний = 2-ий ступінь
Червоний = 3-ій ступінь
*ISR - TheInstituteofSurgicalResearch (Інститут хірургічних досліджень)
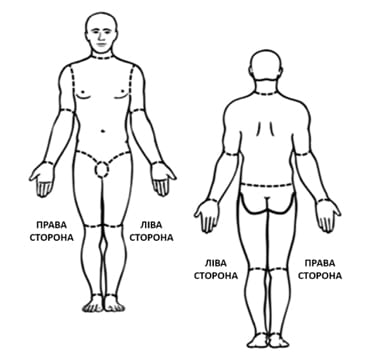
ДОДАТОК C: ВИЗНАЧЕННЯ ПЛОЩІ ОПІКУ ЗА ПРАВИЛОМ ДЕВ’ЯТОК
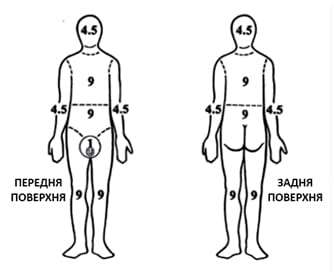
Використовуйте це зображення для того, щоб обчислити площу ураженої опіками 2 та 3 ступеня ділянки у відсотках від загальної площі поверхні тіла (% ЗППТ). Ділянки, уражені опіками 1 ступеня, НЕ враховуються. Наприклад, опіки другого та третього ступеня передньої частини тулуба, правої верхньої кінцівки спереду і ззаду становлять 27% ЗППТ. Якщо ж тут є подинокі ділянки неураженої шкіри та/або опіки першого ступеня, знизьте % ЗППТ. Значення % ЗППТ є приблизним. Пере- або недооцінювання розміру опікової рани може мати негативні наслідки під час проведення невідкладних заходів.
ДОДАТОК D: ОБ’ЄДНАНА СИСТЕМА ЛІКУВАННЯ ТРАВМ (JTS) ТАБЛИЦЯ РЕСУСЦИТАЦІЇ ПАЦІЄНТІВ З ОПІКОМ
| Дата | | Лікувальний заклад, де надавалась початкова допомога | |
| Ім’я | Номер соціального страхування | Розрахована маса тіла до опіку (кг) | % ЗППТ (не враховуйте поверхневі опіки 1-го ступеня) | Розрахунок згідно з правилом десяток (якщо маса тіла>40 та <80 кг, %ЗППТ х 10 = початкова швидкість введення лактату Рінгера) | Розрахунок максимального об’єму рідини на 24 години (250 мл х кг). Уникайте надмірної ресусцитації, за необхідності використовуйте додаткові засоби |
| | | | | | |
| Дата та час травми | | BAMC/ISR Команда з лікування опіків DSN 312-429-2876:___Так___Ні |
| Місце лікування/Команда | Години від отримання опіку | Місцевий час | Кристалоїд* (лактат Рінгера) | Колоїд | Загалом | Діурез (мета: 30-50 мл/год) | Дефіцит основ/Лактат | ЧСС | Середній АТ (>55) | ЦВТ (6-8 мм рт. ст.) | Пресори (Вазопресин 0.04 од/хв)
Тиск сечового міхура (Q4) |
| | 1 | | | | | | | | |
| | 2 | | | | | | | | |
| | 3 | | | | | | | | |
| | 4 | | | | | | | | |
| | 5 | | | | | | | | |
| | 6 | | | | | | | | |
| | 7 | | | | | | | | |
| | 8 | | | | | | | | |
| | 9 | | | | | | | | |
| | 10 | | | | | | | | |
| | 11 | | | | | | | | |
| | 12 | | | | | | | | |
| | 13 | | | | | | | | |
| | 14 | | | | | | | | |
| | 15 | | | | | | | | |
| | 16 | | | | | | | | |
| | 17 | | | | | | | | |
| | 18 | | | | | | | | |
| | 19 | | | | | | | | |
| | 20 | | | | | | | | |
| | 21 | | | | | | | | |
| | 22 | | | | | | | | |
| | 23 | | | | | | | | |
| | 24 | | | | | | | | |
| | 25 | | | | | | | | |
| | 26 | | | | | | | | |
| | 27 | | | | | | | | |
| | 28 | | | | | | | | |
| | 29 | | | | | | | | |
| | 30 | | | | | | | | |
| | 31 | | | | | | | | |
| | 32 | | | | | | | | |
| | 33 | | | | | | | | |
| | 34 | | | | | | | | |
| | 35 | | | | | | | | |
| | 36 | | | | | | | | |
| | 37 | | | | | | | | |
| | 38 | | | | | | | | |
| | 39 | | | | | | | | |
| | 40 | | | | | | | | |
| | 41 | | | | | | | | |
| | 42 | | | | | | | | |
| | 43 | | | | | | | | |
| | 44 | | | | | | | | |
| | 45 | | | | | | | | |
| | 46 | | | | | | | | |
| | 47 | | | | | | | | |
| | 48 | | | | | | | | |
| | 49 | | | | | | | | |
| | 50 | | | | | | | | |
| | 51 | | | | | | | | |
| | 52 | | | | | | | | |
| | 53 | | | | | | | | |
| | 54 | | | | | | | | |
| | 55 | | | | | | | | |
| | 56 | | | | | | | | |
| | 57 | | | | | | | | |
| | 58 | | | | | | | | |
| | 59 | | | | | | | | |
| | 60 | | | | | | | | |
| | 61 | | | | | | | | |
| | 62 | | | | | | | | |
| | 63 | | | | | | | | |
| | 64 | | | | | | | | |
| | 65 | | | | | | | | |
| | 66 | | | | | | | | |
| | 67 | | | | | | | | |
| | 68 | | | | | | | | |
| | 69 | | | | | | | | |
| | 70 | | | | | | | | |
| | 71 | | | | | | | | |
| | 72 | | | | | | | | |
| Загальна кількість рідини: | | |
ДОДАТОК E: ОСОБЛИВОСТІ РОЗРАХУНКУ РІДИН ТА ОБЛАДНАННЯ ПІД ЧАС ПЛАНУВАННЯ
Припущення: Один пацієнт з опіком 50% від ЗППТ та масою тіла 80 кг потребує 4 мл х кг х % ЗППТ для ресусцитації у перший день (16 л), половину від цього на другий день (8 л), та половину від останнього на третій день (4 л).
Примітка: Формула Паркланда (4 мл х кг х % ЗППТ), за допомогою якої можна вирахувати необхідну кількість рідини для перших 24 годин, використовується тільки для планування; визначення об’єму для погодинної рідинної ресусцитації має починатися з правила десяток.
Найкраще:
- Рідини: ВВ рідина (розчин лактату Рінгера або Плазмаліт), щоб забезпечити ресусцитацію на 72 години (28 л).
- Обладнання: Портативний монітор з капнографією; лабораторне обладнання для вимірювання електролітів сироватки, газів артеріальної крові та лактату; катетер Фолея з градуйованою системою збору; портативний апарат ШВЛ, портативний аспіратор; електрокоагулятор або скальпель; кисень або концентратор кисню; набір для забезпечення прохідності дихальних шляхів включно з катетером для ендотрахеальної аспірації.
- Медикаменти: Знеболювальні засоби (див. Настанови зі знеболення та седації).
- Спеціальні перев’язувальні матеріали при опіках: хлоргексидин для очищення ран, сульфадіазин срібла (Silvadene) та/або мафеніду ацетат (Sulfamylon-крем) (дві банки 400 г для одного пацієнта на один день), або перев’язувальні матеріали з імпрегнованого сріблом нейлону (Silverlon).
- Неспецифічні перев’язувальні матеріали: бинт, пов’язка на тулуб, пластир або степлер.
- Запобігання гіпотермії: Спальний мішок або набір для запобігання та лікування гіпотермії.
- Моніторинг: Портативний монітор, що забезпечує постійне відображення життєвих показників; капнографія, якщо пацієнт інтубований; регулярний запис динаміки життєвих показників, кількості введеної та виділеної рідини, оцінки за шкалою ком Глазго та інтенсивності больових відчуттів; Таблиця ресусцитації опікових травм
- Заготовлені матеріали: Попередньо запаковані додаткові набори рідин та перев’язувальних матеріалів, розраховані на 24 години - для випадків ресусцитації довше 24 годин або більше, ніж одного пацієнта.
- Комунікація: Відеоконсультація в реальному часі.
Краще:
- Рідини: ВВ рідина (розчин лактату Рінгера або Плазмаліт), щоб забезпечити ресусцитацію на 24 години (16 л); пероральна регідратація розчином електролітів.
- Обладнання: Манжета для вимірювання артеріального тиску, стетоскоп, пульсоксиметр, капнометр, портативний апарат ШВЛ, кисень або концентратор кисню, набір для забезпечення прохідності дихальних шляхів, включно з катетером для ендотрахеальної аспірації;
- Градуйована ємність для підрахунку виділеної сечі.
- Знеболювальні засоби
- Неспецифічні перев’язувальні матеріали: бинт, пов’язка на тулуб, пластир або степлер.
- Запобігання гіпотермії: Спальний мішок/набір для запобігання та лікування гіпотермії/ термоізоляційне покривало (типу BlizzardBlanket, BlizzardProtectionSystemsLtd., http://www.blizzardsurvival.com/).
- Моніторинг: Частий моніторинг життєвих показників, огляд, об’єм введеної рідини та діурез, таблиця для документування.
- Комунікація: телефон, електронна пошта, електронні фотографії.
Мінімум:
- Рідини: Ресусцитація з комерційним або самостійно приготованим розчином електролітів (пероральна, ентеральна, ректальна).
- Обладнання: Манжета для вимірювання артеріального тиску, стетоскоп, пульсоксиметр, мішок типу Амбу з маскою і клапаном позитивного тиску в кінці видиху (ПТКВ), набір для забезпечення прохідності дихальних шляхів.
- Градуйований контейнер або імпровізована градуйована ємність для моніторингу діурезу
- Знеболювальні засоби
- Чисте простирадло/тканина, будь-які наявні пов’язки для травматичних уражень
- Запобігання гіпотермії: Cпальний мішок/термоізоляційне покривало/ковдри.
- Моніторинг: Часта перевірка життєвих показників, обстеження, об’єм введеної рідини та діурез; запис на попередньо надрукованій або імпровізованій схемі.
- Комунікація: Телефон.
ДОДАТОК F: ПІДСУМКОВА ТАБЛИЦЯ
| Прохідність дихальних шляхів |
| Найкраще | - Швидка послідовна інтубація
- Безперервна седація + підтримка прохідності дихальних шляхів і аспірація
- Кисень та портативний апарат ШВЛ
|
| Краще | - Крікотиреотомія
- Безперервна седація + аспірація з дихальних шляхів
- Концентратор кисню і портативний апарат ШВЛ
|
| Мінімум | - Крікотиреотомія
- Кетамін
- Мішок типу Амбу з маскою і клапаном позитивного тиску в кінці видиху (ПТКВ)
|
| Оцінка розміру опіків |
| Найкраще | - Для початкової оцінки: правило дев’яток
- Після очищення/висічення ран: перерахуйте розмір опіку за допомогою таблиці Лунда-Браудера
|
| Краще | - Те ж саме, як і “мінімум”
|
| Мінімум | - Для великих опіків: правило дев’яток
- Для невеликих опіків: використовуйте долоню пацієнта = 1% ЗППТ
|
| Рідинна ресусцитація |
| Найкраще | - Використовуйте ізотонічні кристалоїди: лактат Рінгера або Плазмаліт
- Починайте введення зі швидкістю, розрахованою за правилом десяток (%ЗППТ х 10; + 100 мл/год на кожні 10 кг понад 80 кг маси тіла)
|
| Краще | - Оральна ресусцитація за допомогою розчину електролітів (уникайте простої води)
- Можлива при опіках до 30% ЗППТ
- Пиття рідин під наглядом та за розкладом, щоб досягти цільової швидкості введення рідини
|
| Мінімум | - Ректальна інфузія розчину електролітів
- Можна вводити до 500 мл/год
- Можна використовувати на додачу до оральної регідратації
|
| Телеконсультація |
- Раннє встановлення зв’язку
- Управління апаратом ШВЛ
- Розрахунок площі опіків
- Геморагічний шок + опіки
| - Опіки >20% ЗППТ
- Електричний опік
- Необхідність есхаратомії
- Інфекція
|
| Моніторинг |
| Життєві показники |
| Найкраще | - Портативний монітор
- Капнографія
- Документування життєвих показників, введення рідин та діурезу до таблиці
|
| Краще | - Манжета для вимірювання АТ, стетоскоп
- Пульсоксиметрія, капнографія
- Документування життєвих показників, введення рідин та діурезу до таблиці
|
| Мінімум | - Манжета для вимірювання АТ, стетоскоп
- Пульсоксиметрія
- Документування життєвих показників в таблицю
|
| Діурез |
| Найкраще | - Катетер Фолея, титруйте інфузію, щоб забезпечити діурез 30-50 мл/год
- Збільшуйте або зменшуйте швидкість введення рідини на 25% кожну годину, якщо цільові показники діурезу не досягнуті
|
| Краще | - Збирайте сечу в градуйовану ємність
- >180 мл кожні 6 годин є нормою
|
| Мінімум | - Використовуйте інші показники. Якщо неможливо вимірювати діурез, коригуйте ВВ інфузію таким чином, щоб ЧСС був менше 140, пальпувався периферичний пульс, зберігалось гарне капілярне наповнення та не було порушень психічного стану.
- Лікуйте гіпотензію, якщо потрібно, але це пізня ознака гіповолемії
|
| Опіки кінцівок |
| Найкраще | - Припідняте положення, фізичні вправи
- Щогодинний моніторинг пульсу, доплерографія
- Есхаротомія, якщо є циркулярний опік 3-го ступеня
|
| Краще | - Припідняте положення, фізичні вправи
- Щогодинний моніторинг пульсу
- Есхаротомія, лише за умови, якщо не пальпується дистальний пульс, а евакуація затримується
|
| Мінімум | - Припідняте положення, фізичні вправи
- Щогодинний моніторинг пульсу
|
| Знеболення |
| Найкраще | - Інфузія кетаміну
- Доповніть ВВ опіоїдами та мідазоламом (наприклад, Versed), частими малими дозами
|
| Краще | - Кетамін ВВ
- Доповніть ВВ опіоїдами та мідазоламом, частими малими дозами
|
| Мінімум | - Фентаніл (льодяник)
- Пероральний ацетомінофен/оксикодон (наприклад, Перкоцет, EndoPharmaceuticals, http://www.endo.com/)
|
| Інфекція |
| Профілактика інфекції |
| Найкраще | - Очистіть рану та видаліть відмерлу шкіру, використовуючи марлю та водний розчин хлоргексидину (типу Hibiclens)
- Нанесіть протимікробний крем (Silvadene або Sulfamylon), накладіть марлеву/бинтову пов’язку
- Альтернатива: Покладіть на чисту рану покриття типу Silverlon, покрийте марлевою/бинтовою пов’язкою
|
| Краще | - Очистіть рану та видаліть відмерлу шкіру, використовуючи воду з антибактеріальним милом
- Перев’яжіть доступними матеріалами
- Оптимізуйте догляд за раною настільки, наскільки дозволяють зовнішні обставини
|
| Мінімум | - Накрийте ділянку опіку чистою тканиною або сухою марлею
- Не чіпайте пухирі
|
| Лікування інфекції |
| Найкраще | - Якщо є целюліт (інфекційне запалення глибоких шарів шкіри та підшкірної клітковини, яке має вигляд еритеми, що розповсюджується за межі ділянки опіку), введіть ВВ антибіотики (наприклад, цефазолін або кліндаміцин)
- Якщо розвивається інвазивна інфекція (сепсис, зміна кольору рани, неприємний запах), призначте антибіотики широкого спектра дії проти грампозитивних, грамнегативних організмів та синьогнійної палички/Pseudomonasaeruginosa (наприклад, ертапенем + ципрофлоксацин).
|
| Краще | - Те ж саме, як і “мінімум”
|
| Мінімум | - Якщо є целюліт (еритема, яка розповсюджується за краї ділянки опіку) або інвазивна інфекція, лікуйте антибіотиками
- Будь-які доступні антибіотики
|
ДОДАТОК G: ДОДАТКОВА ІНФОРМАЦІЯ ЩОДО НЕ ПЕРЕДБАЧЕНОГО ІНСТРУКЦІЄЮ ЗАСТОСУВАННЯ ЛІКАРСЬКИХ ЗАСОБІВ У НАСТАНОВАХ З КЛІНІЧНОЇ ПРАКТИКИ
МЕТА
Мета цього Додатка — надати роз’яснення політики та практики Міністерства оборони США щодо включення в Настанови з клінічної практики «незатверджених» показів для продуктів, які були схвалені Управлінням з контролю якості продуктів харчування і лікарських засобів США (FDA). Це стосується використання препаратів не за призначенням для пацієнтів, які належать до Збройних сил США.
ВИХІДНА ІНФОРМАЦІЯ
Незатверджене (тобто «не за призначенням» - “off-label”) використання продуктів, схвалених FDA, надзвичайно поширене в медицині США і зазвичай не регулюється окремими нормативними актами. Проте, згідно з Федеральним законодавством, за деяких обставин застосування схвалених лікарських засобів за незатвердженими показами регулюється положеннями FDA про «досліджувані нові ліки». До цих обставин належить використання в рамках клінічних досліджень, а також, у військовому контексті, використання за незатвердженими показами згідно з вимогами командування. Деякі види використання за незатвердженими показами також можуть підлягати окремим нормативним актам.
ДОДАТКОВА ІНФОРМАЦІЯ ЩОДО ЗАСТОСУВАННЯ ЗА НЕЗАТВЕРДЖЕНИМИ ПОКАЗАМИ У НАСТАНОВАХ З КЛІНІЧНОЇ ПРАКТИКИ
Включення до Настанов з клінічної практики використання медикаментів за незатвердженими показами не належить до клінічних випробувань і не є вимогою командування. Більше того, таке включення не передбачає, що Військова система охорони здоров’я вимагає від медичних працівників, які працюють в структурах Міноборони США, застосовувати відповідні продукти за незатвердженими показами або вважає це «стандартом медичної допомоги». Швидше, включення до CPGs використання засобів «не за призначенням» має поглиблювати клінічне судження відповідального медичного працівника шляхом надання інформації щодо потенційних ризиків та переваг альтернативного лікування. Рішення приймається на основі клінічного судження відповідальним медичним працівником у контексті відносин між лікарем і пацієнтом.
ДОДАТКОВІ ПРОЦЕДУРИ
Виважений розгляд
Відповідно до цієї мети, в обговореннях використання медикаментів «не за призначенням» в CPG конкретно зазначено, що це використання, яке не схвалено FDA. Крім того, такі обговорення є збалансованими у представленні даних клінічних досліджень, включаючи будь-які дані, які свідчать про обережність у використанні продукту, і, зокрема, включаючи усі попередження, видані FDA.
Моніторинг забезпечення якості
Що стосується використання «не за призначенням», діяльність Міністерства оборони США полягає у підтримці регулярної системи моніторингу забезпечення якості результатів і відомих потенційних побічних ефектів. З цієї причини підкреслюється важливість ведення точних клінічних записів.
Інформація для пацієнтів
Належна клінічна практика передбачає надання відповідної інформації пацієнтам. У кожних Настановах з клінічної практики, де йдеться про використання засобу «не за призначенням», розглядається питання інформування пацієнтів. За умови практичної доцільності, слід розглянути можливість включення додатка з інформаційним листком для пацієнтів, що видаватиметься до або після застосування продукту. Інформаційний листок має в доступній для пацієнтів формі повідомляти наступне: a) що дане застосування не схвалене FDA; b) причини, чому медичний працівник Міністерства оборони США може прийняти рішення використати продукт з цією метою; c) потенційні ризики, пов’язані з таким застосуванням.































