Передмова
Повномасштабна війна в Україні поставила безпрецедентні виклики перед національною системою охорони здоров’я, зокрема — у сфері безпечного та своєчасного транспортування пацієнтів у критичному стані. У відповідь на ці виклики було започатковано важливу ініціативу, спрямовану на посилення спроможності системи екстреної медичної допомоги шляхом розроблення комплексного набору посібників із транспортування пацієнтів у критичному стані (CCT).
Ці матеріали були створені у співпраці національних і міжнародних експертів — на запит Всесвітньої організації охорони здоров’я та Державного закладу “ Український науково практичний центр екстреної медичної допомоги та медицини катастроф МОЗ України” — за фінансової підтримки Європейського Союзу. Посібники ґрунтуються на найкращих міжнародних практиках і водночас ретельно адаптовані до українських умов, що забезпечує їхню актуальність і практичне застосування в реальній системі охорони здоров’я.
П’ять розділів цього видання покликані уніфікувати й удосконалити процеси, інфраструктуру та структуру управління, які необхідні для надання якісної медичної допомоги під час транспортування пацієнтів у критичному стані.
- Розділ 1 визначає стратегічні та операційні засади функціонування системи транспортування пацієнтів у критичному стані ( далі CCTS).
- Розділ 2 містить клінічні настанови для забезпечення безпечного та ефективного надання допомоги під час транспортування пацієнтів у критичному стані.
- Розділ 3 охоплює стандартизовані операційні процедури.
- Розділи 4 і 5 є навчальними посібниками для фахівців та інструкторів, сприяючи як поширенню знань, так і сталому професійну розвитку у межах CCTS.
Ці посібники — не лише технічні документи. Вони є свідченням стійкості, солідарності та непохитної відданості справі збереження життя. Вони уособлюють спільне бачення системи охорони здоров’я, здатної діяти швидко, скоординовано й ефективно навіть за найскладніших умов.
Закликаємо всіх медичних працівників, представників органів влади, освітян і партнерів активно впроваджувати ці інструменти, використовувати їх у повсякденній практиці та сприяти їх поширенню по всій території України. Це дозволить забезпечити надання допомоги кожному пацієнту саме тоді, коли вона найбільш необхідна, а також зробить систему сильнішою, більш скоординованою та стійкою до майбутніх викликів.
Вступ
Безпечне й ефективне транспортування пацієнтів у критичному стані між закладами охорони здоров’я є важливою складовою сучасної системи медичної допомоги. Воно забезпечує своєчасний доступ до спеціалізованих послуг, що в багатьох випадках визначають шанс на виживання.
Рекомендації щодо функціонування системи транспортування пацієнтів у критичному стані (CCTS) містять комплексну рамкову структуру, що підтримує розвиток, впровадження та постійне вдосконалення відповідних складових як на національному, так і на міжнародному рівнях. Документ підготовлено на основі всебічного аналізу та тісної співпраці з експертами у сфері глобального здоров’я. Його мета — стандартизувати ключові процеси, вимоги до інфраструктури та структури управління, які необхідні для надання якісної медичної допомоги під час транспортування пацієнтів.
В умовах зростання складності надання медичної допомоги потреба у надійних, скоординованих і прозорих системах CCT є актуальною як ніколи. Документ висвітлює багатоаспектні виклики, пов’язані з транспортуванням пацієнтів у критичному стані: від нормативно-правового регулювання та вимог до оснащення — до підготовки бригад і впровадження протоколів безпеки пацієнтів. Представлені рекомендації ґрунтуються на доказовій базі та надають практичні інструменти для медичних працівників, організаторів охорони здоров’я і представників органів влади.
Цей документ також утверджує принцип справедливості — забезпечення доступу до медичної допомоги незалежно від географічного розташування або соціально-економічного статусу пацієнта.
Окрім цього, він орієнтований на майбутнє: інтегрує новітні технології та сприяє формуванню культури безперервного професійного розвитку в системі охорони здоров’я.
Документ призначений для широкої цільової аудиторії — керівників закладів охорони здоров’я, працівників екстреної медичної допомоги, клініцистів, представників органів державної влади та всіх залучених до процесу транспортування пацієнтів у критичному стані. Сподіваємося, що викладені принципи та підходи стануть основою для створення дієвих систем CCT, які сприятимуть покращенню якості медичної допомоги та збереженню життя.
Подяки

Повномасштабне вторгнення Російської Федерації в Україну у 2022 році та пов’язана з ним війна призвели до різкого збільшення кількості пацієнтів у критичному стані як поблизу лінії фронту, так і в інших регіонах країни. Окремі заклади охорони здоров’я (далі ЗОЗ) зазнали перевантаження та потребували допомоги. Це зумовило необхідність створення системи розподілу та транспортування пацієнтів у критичному стані по території України та за її межі.
З огляду на закритий повітряний простір і значні відстані, автотранспортне перевезення пацієнтів у критичному стані постало як окрема спеціалізована галузь медицини, що на той час залишалася практично не врегульованою належними клінічними рекомендаціями. Ці матеріали покликані заповнити цю прогалину..
Від імені ДЗ „УНПЦ ЕМД та МК МОЗ України” щиро дякую всім фахівцям і організаціям, чий професійний досвід і плідна співпраця стали вирішальними у створенні цього ресурсу. Завдяки їхнім спільним зусиллям вдалося зробити вагомий крок у реалізації нашої спільної мети — удосконалення системи екстреної медичної допомоги в Україні, передусім для пацієнтів у критичному стані, які потребують допомоги саме тоді, коли вона є життєво необхідною.
Неможливо подякувати кожному окремо, оскільки багато фахівців долучилися до рецензування, надали зворотний зв’язок та внесли змістовні пропозиції під час розробки матеріалів, що склали пакет ресурсів з транспортування пацієнтів у критичному стані (Critical Care Transfer Package). Нижче зазначено основних партнерів:
- Artesans-ResQ Німеччина: Джонатан Бен Вінке
- Artesans-ResQ Україна: Ілля Білоконов; Максим Дорманн
- Міністерство охорони здоров’я України: Арман Качарян
- Український науково-практичний центр екстреної медичної допомоги та медицини катастроф МОЗ України: Ольга Білощицька
- Регіональне бюро ВООЗ у Європі: Джонатан Бен Вінке (технічний консультант); Рейчел Джейн Флетчер (технічний консультант); Гуннар Фарстад (технічний консультант); Тімоті Дас (технічний консультант); Ігор Перегінець (регіональний директор з питань надзвичайних ситуацій)
- Окрема подяка Європейському товариству екстреної медицини (EUSEM) за їхній фаховий перегляд і коментарі: Вільгельм Берінгер; Роберт Ліч; Крістоф Тесторі; Абдо Хурі; Ерік Ревю; Александр Нюрнбергер; Рут Браун; Йованка Блунк; Карен Пітерс; Атул Бансал
Особлива вдячність — усім українським фахівцям екстреної медичної допомоги, які взяли участь у тренінгах та поділилися своїми ідеям.. Ваші відгуки допомогли значно покращити цей матеріал.
Окремо висловлюємо щиру вдячність пану Джонатану Вінке, який вклав надзвичайно багато зусиль, часу та енергії у розробку цього пакету ресурсів — від концепції до фінального втілення. Його робота охопила регіони України, до яких рідко дістаються іноземні фахівці. Працюючи пліч-о-пліч із українськими колегами зі служби екстреної медичної допомоги, він надавав підтримку під час складних перевезень пацієнтів у критичному стані, ділився практичними знаннями й досвідом.Глибоке розуміння контексту і щире ставлення до українських колег стали важливою основою для співпраці. Без його особистої участі створення цього комплексу матеріалів було б неможливим.
Візуальне оформлення та макет публікації стали можливими завдяки креативній роботі бригади 4PLUS4, за що висловлюємо особливу подяку Акселю Карлссону та Беатріс Ґраф-Перейра.
Переклад здійснено командою бюро перекладів AplusLS у складі: Ольги Рожнятовської, Богдана Висоцького, Юлії Конаш та директора бюро Наталії Зачинської. Окрема подяка висловлюється Галині Юріївні Цимбалюк за редакторську роботу над перекладом, зокрема за перевірку точності й коректності медичної термінології та її узгодження з офіційними стандартами й протоколами.
Підготовка та публікація цих матеріалів стала можливою завдяки фінансовій підтримці Служби інструментів зовнішньої політики Європейської Комісії (FPI).
З повагою,
д-р Віталій Крилюк
Директор
Державного закладу
Український науково-практичний центр екстреної медичної допомоги та медицини катастроф Міністерства охорони здоров’я України.

СКОРОЧЕННЯ
| AC | змінний струм |
| AME | сертифіковане медичне обладнання для транспортування |
| ARDS | гострий респіраторний дистрес-синдром (ГРДМ) |
| BP | артеріальний тиск (АТ) |
| CCRV | транспортний засіб для реагування на випадки критичного стану |
| ССТ | транспортування пацієнтів у критичному стані |
| CCTs | транспортування пацієнтів у критичному стані (множина) |
| CCTS | система ССТ |
| CCTT | бригада ССТ |
| CPAP | постійний позитивний тиск у дихальних шляхах |
| CRM | управління ресурсами бригади |
| ECG | електрокардіограма (ЕКГ) |
| ЕКМО | екстракорпоральна мембранна оксигенація |
| EHR | електронна медична історія пацієнта |
| ЕМК | електронна медична документація |
| ЕМ5 | екстрена медична допомога (ЕМД) |
| EMTs | фахівці екстреної медичної допомоги |
| ЕtСО2 | концентрація CO2 в кінці видоху |
| ЕІО2 | частка кисню в дихальній суміші |
| GCS | шкала коми Глазго (ШКГ) |
| HEMS | служба екстреної медичної допомоги за допомогою гелікоптера |
| HIPAA | Закон про портативність і підзвітність медичного страхування (США) |
| Hrs. | год |
| I:E | співвідношення вдих/видиху |
| ICU | відділення інтенсивної терапії (ВІТ) |
| IO | докістковий доступ |
| IPBP | інвазивне вимірювання артеріального тиску |
| ISBAR | Ідентифікація, Ситуація, Передумови, Оцінка, Рекомендації |
| IV | в/в доступ |
| KPIs | ключові показники ефективності (КПI) |
| NEO | неонатологія |
| NEWS2 | національна шкала раннього реагування, версія 2 |
| NIBP | неінвазивне вимірювання артеріального тиску |
| NPA | носоглотковий повітровід |
| PED | педіатрія |
| ПТКВ | позитивний тиск у кінці видиху (ПТКВ) |
| PPE | засоби індивідуального захисту (ЗІЗ) |
| RCCTT | регіональні бригади транспортування пацієнтів у критичному стані |
| RHF | приймаючий ЗОЗ |
| RN | сестра медична/брат медичний |
| SBAR | Ситуація, Передумови, Оцінка, Рекомендації |
| SHF | направляючий ЗОЗ |
| SOPs | стандартні операційні процедури (СОП) |
| 5рО2 | сатурація кисню в крові |
| WHO | Всесвітня організація охорони здоров’я (ВООЗ) |
| VS | проти (порівняльна форма: versus) |
Розділ 1. Ключові аспекти
Огляд системи транспортування пацієнтів у критичному стані (CCTS)
Система транспортування пацієнтів у критичному стані (CCTS) ретельно розроблена для організації міжлікарняного транспортування пацієнтів з тяжкими або загрозливими для життя станами. Її структура забезпечує, щоб кожен етап транспортування — від початкового прийняття рішення до остаточної передачі пацієнта — здійснювався відповідно до сучасних стандартів медичної допомоги, безпеки та ефективності. Система CCT є одним із ключових досягнень в організації транспортування пацієнтів у критичному стані. Її структурований підхід сприяє покращенню як клінічних результатів, так і ефективності роботи в цілому. Постійне вдосконалення системи — з урахуванням змін у нормативно-правовому полі та впровадженням нових технологій — дозволяє їй зберігати провідні позиції у сфері невідкладної допомоги та слугувати прикладом для систем екстреної медичної допомоги в інших країнах.
Архітектура та інфраструктура системи
Інфраструктура системи є надійною та високоефективною: вона передбачає функціонування централізованих координаційних центрів, оснащених сучасними засобами зв’язку для ефективного управління транспортуванням. Для забезпечення своєчасного та адекватного надання допомоги пацієнтам система включає різні засоби транспортування, зокрема наземні та повітрянібригади екстреної медичної допомоги (ЕМД), з урахуванням географічних умов і характеру невідкладного стану.
Управління та нормативно-правова база
Управління системою транспортування пацієнтів у критичному стані (CCTS) здійснюється багатопрофільним координаційним органом, до складу якого входять представники сфери охорони здоров’я, служби ЕМД та органів державного управління. Цей орган відповідає за дотримання професійних стандартів, етичних принципів і впровадження процедур вдосконалення системи, зокрема через безперервний професійний розвиток персоналу. Такий підхід гарантує цілісність CCTS і забезпечує її здатність адаптуватися до змін у потребах системи охорони здоров’я.
Процес транспортування пацієнтів у критичному стані
Процес транспортування пацієнтів у критичному стані (CCT) визначається детально регламентованими протоколами та настановами, які стандартизують порядок здійснення транспортувань. Він включає первинну оцінку стану пацієнта, скоординовану комунікацію між медичним закладом, що направляє пацієнта (направляючий ЗОЗ), та медичним закладом, що приймає пацієнта (приймаючий ЗОЗ), а також всебічну оцінку ризиків для забезпечення безпеки пацієнта та безперервності медичної допомоги.
Підготовка персоналу та забезпечення якості
У системі CCT особлива увага приділяється підготовці персоналу та його безперервному професійному розвитку. Важливою складовою цього процесу є проходження сертифікованих курсів, на яких відпрацьовуються ключові навички та компетентності з ведення пацієнтів у критичному стані, зокрема під час транспортування. Такий підхід дозволяє забезпечити належний рівень готовності всіх членів бригади CCT до дій у складних клінічних і логістичних умовах.
Моніторинг ефективності та технологічна інтеграція
Систематранспортуванняпацієнтівукритичномустані(CCTS)включаєвикористаннявисокотехнологічних засобів моніторингу та ключових показників ефективності (KPIs) для оцінки результативності й ефективності транспортувань. Упровадження сучасних технологій — таких як моніторинг стану пацієнта в режимі реального часу та електронні медичні записи — сприяє покращенню комунікації та точності переданих клінічних даних..
Виклики та рекомендації
Попри складну та багаторівневу структуру, система транспортування пацієнтів у критичному стані (CCTS) продовжує стикатися з низкою викликів. Серед них — нерівномірне ресурсне забезпечення, юридичні бар’єри та недостатня узгодженість у взаємодії між медичними закладами. Для подолання цих труднощів важливо забезпечити регулярне оновлення клінічних настанов, злагоджену співпрацю з усіма дотичними сторонами, адаптацію протоколів до місцевих умов та впровадження сучасних медичних технологій.
Цей огляд узагальнює стратегічні засади та практичні аспекти функціонування, які мають ключове значення для всіх учасників процесу організації та реалізації транспортування пацієнтів у критичному стані (CCT), формуючи чітке бачення цілей, викликів і шляхів досягнення високої якості надання медичної допомоги.
Розділ 2. Нормативно-правова база та управлінська структура
Ключові рекомендації: розділ 2
| No. | Назва | Визначення |
| 1 | Мультидисциплінарний керівний орган | Створити керівний орган із залученням представників сфери охорони здоров’я, екстреної медичної допомоги (ЕМД), органів державної влади, уповноважених структур у сфері нормативного регулювання, а також представників громадських організацій у сфері захисту прав пацієнтів. |
| 2 | Чіткий розподіл ролей і відповідальності | Чітко визначити та донести до відома всі ролі та обов’язки членів керівного органу. |
| 3 | Надійна система дотримання вимог | Впровадити та підтримувати систему, що забезпечує дотримання чинного законодавства, нормативно-правових актів та стандартів. |
| 4 | Протоколи з безпеки та клінічного ведення | Розробити та впровадити клінічні настанови і протоколи з безпеки пацієнтів , з передбаченим механізмом їх регулярного оновлення за участю профільних експертів. |
| 5 | Спеціалізовані комітети та робочі групи | Сформувати спеціалізовані комітети для нагляду за різними аспектами функціонування системи транспортування пацієнтів у критичному стані (CCTS), зокрема в частині дотримання клінічних стандартів, організації процесів та фінансового контролю. |
| 6 | Активна взаємодія із зацікавленими сторонами | Забезпечити сталі механізми комунікації з усіма зацікавленими сторонами для досягнення прозорості та спільного прийняття рішень. |
| 7 | Моніторинг та оцінювання ефективності | Запровадити систему моніторингу та оцінки ефективності роботи системи транспортування пацієнтів у критичному стані (CCTS) на основі затверджених показників ефективності (ключових результатів ) та з проведенням періодичних аудитів. |
| 8 | Підзвітність та дотримання етичних норм | Забезпечити дотримання принципів підзвітності та етичних стандартів шляхом впровадження ефективних механізмів реагування на випадки порушень або недотримання встановлених вимог. |
| 9 | Культура безперервного вдосконалення | Сприяти формуванню культури безперервного вдосконалення шляхом впровадження механізмів зворотного зв’язку, а також регулярного перегляду стандартних операційних процедур (СОП) і управлінських структур з урахуванням місцевих умов та змін у потребах системи охорони здоров’я. |
| 10 | Адаптація управлінської моделі до локального контексту | Адаптувати структуру управління відповідно до місцевих нормативно-правових вимог, ресурсного забезпечення та потреб зацікавлених сторін для забезпечення ефективного управління. |
Правові та регуляторні засади
Державна реєстрація та акредитація
Система транспортування пацієнтів у критичному стані (CCTS) повинна відповідати вимогам щодо ліцензування та сертифікації, визначеним уповноваженими органами. Це передбачає відповідність транспортних засобів, обладнання та персоналу встановленим стандартам і кваліфікаційним критеріям, необхідним для надання допомоги під час транспортування пацієнтів.
Медико-правова відповідальність і випадки недбалості
Правові аспекти, пов’язані з медичною відповідальністю та випадками професійної недбалості, мають важливе значення для системи транспортування пацієнтів у критичному стані (CCTS). Необхідно запровадити чіткі протоколи та процедури, спрямовані на мінімізацію ризику помилок або недбалих дій під час транспортування пацієнтів з тяжкими або загрозливими для життя станами. Окрему увагу слід приділити наявності механізмів страхового захисту для членів бригад,які транспортують критичного пацієнта (CCTT), закладів охорони здоров’я та самих пацієнтів.
Конфіденційність та захист персональних даних пацієнта
Система транспортування пацієнтів у критичному стані (CCTS) має відповідати чинному законодавству щодо захисту персональних даних і забезпечення конфіденційності медичної інформації. Зокрема, це стосується інформованої згоди пацієнта, безпечного використання електронних медичних записів та впровадження протоколів обробки даних відповідно до вимог законодавства про захист персональних даних.
Правові механізми інформованої згоди та прийняття клінічних рішень
У випадках, коли пацієнт не може надати інформовану згоду через критичний стан, слід враховувати правові аспекти, пов’язані з прийняттям рішень та участю уповноважених представників. Необхідно встановити чіткі настанови щодо отримання згоди від законних представників або дотримання чинного правового регулювання надання екстреної медичної допомоги без прямої згоди пацієнта.
Міжтериторіальні (міжрегіональні) регуляторні питання
Якщо система транспортування пацієнтів у критичному стані (CCTS) охоплює кілька адміністративно-територіальних одиниць або за виходить за межі державного кордону можуть виникати правові питання, пов’язані з ліцензуванням, нормативними вимогами та організацією перевезення пацієнтів між різними юрисдикціями (регіонами чи країнами). Для забезпечення безперебійної роботи системи та належного рівня медичної допомоги необхідно дотримуватись чинного законодавства кожної зі сторін, що бере участь у процесі.
Угоди про співпрацю та партнерство
Налагодження співпраці з медичними закладами, службами екстреної медичної допомоги (ЕМД) та іншими зацікавленими сторонами має базуватися на офіційно укладених угодах. Такі документи повинні чітко визначати ролі, відповідальність, розподіл ризиків і правила обміну інформацією між усіма учасниками процесу.
Ведення медичної документації
Із правової точки зору критично важливим є точне та детальне документування всіх етапів транспортування пацієнта, здійснених медичних втручань і комунікацій. Належне ведення записів забезпечує підзвітність, підтримку системи контролю якості та правовий захист у разі виникнення конфліктних ситуацій, юридичних претензій або проведення службового розслідування.
Eтичні принципи
Попри те, що етичні питання не завжди врегульовані законодавчо, вони відіграють важливу роль у функціонування системи транспортування пацієнтів у критичному стані (CCTS). Надання медичної допомоги під час транспортування має базуватися на повазі до прав пацієнта, обов’язку діяти в його найкращих інтересах і недопущенні дій, які можуть завдати шкоди.
Важливо консультуватися з фахівцями у сфері права та представниками уповноважених органів для забезпечення повної відповідності системи транспортування пацієнтів у критичному стані (CCTS) чинним правовим і нормативним вимогам, що діють у відповідному регіоні або країні.
Функціональні ролі та розподіл відповідальності суб’єктів системи
У системі транспортування пацієнтів у критичному стані (CCTS) різні категорії учасників відіграють важливу роль і несуть визначені обов’язки, спрямовані на забезпечення ефективної та скоординованої медичної допомоги під час транспортування пацієнтів із тяжкими або загрозливими для життя станами.
Нижче подано основні категорії зацікавлених сторін та їх відповідні ролі й обов’язки:
Медичні заклади:
- Медичні заклади, що направляють пацієнта (5НЕ) : відповідають за визначення потреби у транспортуванні пацієнта , стабілізацію його стану в межах наявних ресурсів, а також за ініціювання процесу транспортування.
- Медичні заклади, що приймають пацієнта (КНЕ): Зобов’язані прийняти пацієнта, якого транспортують, забезпечити його своєчасну та належну госпіталізацію, а також надати необхідну спеціалізовану медичну допомогу й втручання.
Бригада транспортування пацієнтів у критичному стані (CCTT):
- Медичні працівники ( лікарі та парамедики) : відповідають за оцінку стану пацієнта та надання медичної допомоги під час транспортування. Повинні володіти необхідними знаннями, навичками та компетентністю для надання допомоги пацієнтам у критичному стані, зокрема — для проведення розширеної серцево-легеневої реанімації та заходів інтенсивної терапії.
- Екстрені медичні техніки (ЕМТ): відповідають за безпечне та ефективне транспортування пацієнта. Повинні мати спеціалізовану підготовку з невідкладної допомоги під час транспортування, включно з моніторингом життєво важливих показників та використанням апаратури для підтримки життєдіяльності.
Система екстреної медичної допомоги (ЕМД):
- Диспетчерська служба та комунікація: забезпечують отримання запитів на транспортування, координацію з медичні заклади, що направляють пацієнта SHF та медичні заклади, що приймають пацієнта RHF, а також направлення відповідних ресурсів, зокрема транспорту й персоналу системи CCT.
- Система транспортування: забезпечують безпечне та своєчасне транспортування пацієнтів між медичними закладами. Повинні діяти відповідно до протоколів і процедур, що регулюють транспортування у критичному стані.
Уповноважені органи та установи, що здійснюють акредитацію:
- Уповноважені (контролюючі) органи: здійснюють нормативно-правове регулювання у системі CCT, встановлюють вимоги до організації та функціонування системи, контролюють процеси ліцензування, сертифікації, а також дотримання законодавства та вимог безпеки.
- Акредитаційні установи: Проводять оцінювання та акредитацію провайдерів,які надають послуги з транспортування пацієнтів у критичному стані з метою підтвердження їх відповідності встановленим стандартам якості й безпеки. Сприяють удосконаленню системи шляхом впровадження механізмів оцінювання якості та найкращих практик.
Представники органів державної влади:
- Фінансування та розподіл ресурсів: органи державної влади несуть відповідальність за виділення належного фінансового та кадрового забезпечення для функціонування та розвитку системи транспортування пацієнтів у критичному стані (CCTS). Вони також беруть участь у розробці політик і настанов, що регулюють діяльність системи.
- Розробка політики: уряди та відповідні державні органи влади відповідають за створення та впровадження нормативних актів, стандартів і клінічних протоколів, пов’язаних із CCTS.
Їх завданням є забезпечення функціонування системи відповідно до затверджених норм та інтеграція системи у загальну інфраструктуру охорони здоров’я.
Пацієнти та члени їхніх родин:
- Поінформована згода: пацієнти та їхні родичі зобов’язані брати активну участь у процесі прийняття рішень, надавати необхідну медичну інформацію та надавати письмову поінформовану згоду на транспортування.
- Дотримання вказівок і співпраця: пацієнти та їхні родини повинні дотримуватись інструкцій, наданих медичними працівниками, та співпрацювати з бригадою CCT для забезпечення безпечного й безперешкодного процесу транспортування.
Співпраця та ефективна комунікація між усіма зацікавленими сторонами є критично важливими для успішного функціонування системи CCT і надання належної медичної допомоги під час транспортування пацієнтів у критичному стані.
Структура управління та підзвітність
Керівний орган
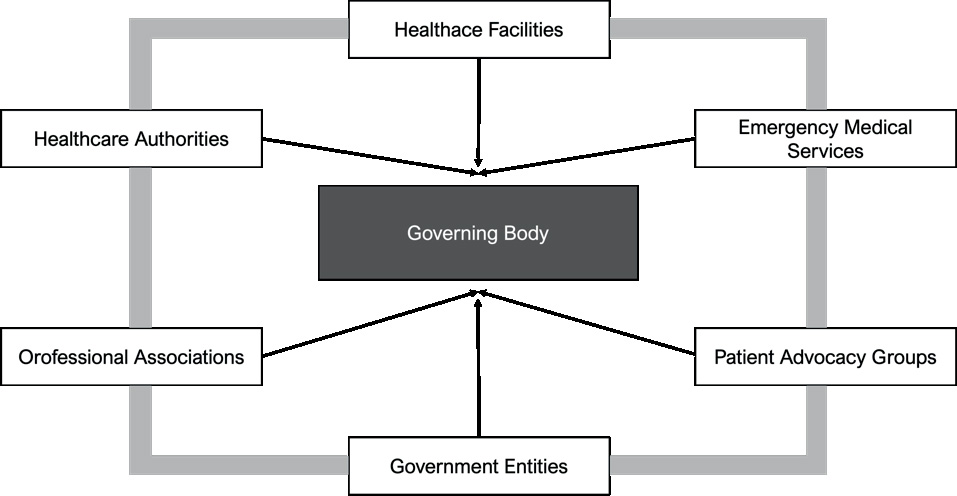
Рисунок 1: Центральний керівний орган системи транспортування пацієнтів у критичному стані (CCTS) може включати представників різних зацікавлених сторін, залучених до функціонування системи.
- Центральний керівний орган створюється для здійснення нагляду за діяльністю, політиками та стратегічним управлінням системи транспортування пацієнтів у критичному стані (CCTS).
- До складу керівного органу входять представники відповідних зацікавлених сторін, зокрема медичних закладів, служб екстреної медичної допомоги (ЕМД), уповноважених контролюючих органів та органів державної влади.
- До обов’язків керівного органу належить визначення стратегічних цілей і напрямів розвитку та функціонування системи транспортування пацієнтів у критичному стані (CCTS), розробка клінічних протоколів та організаційних підходів, а також контроль за дотриманням чинних нормативно-правових актів і стандартів.
- Потенційні члени керівного органу
Органи управління у сфері охорони здоров’я та інші уповноважені органи:
- Представники національних або регіональних органи управління у сфері охорони здоров’я та інші уповноважені органи, відповідальні за нагляд за наданням медичних послуг, зокрема в частині транспортування пацієнтів у критичному стані (CCTS).
- Ці органи забезпечують дотримання нормативно-правових вимог, встановлюють стандарти та надають методичні рекомендації щодо функціонування системи CCT.
Медичні заклади:
- Представники медичних закладів, залучених до процесу транспортування пацієнтів у критичному стані, зокрема лікарень або спеціалізованих медичних центрів.
- Ці представники визначають потребу пацієнта у транспортуванні, обсяг необхідної допомоги, розподіл ресурсів та оптимальний маршрут відповідно до клінічної ситуації.
Центри екстреної медичної допомоги (ЕМД):
- Представники закладів охорони здоров’я або структурних підрозділів, що надають екстрену медичну допомогу на догоспітальному етапі та здійснюють медичне транспортування пацієнтів.
- Фахівці екстреної медичної допомоги (ЕМД) забезпечують організацію та надання догоспітальної допомоги пацієнтам у критичному стані, а також взаємодіють із системою CCT з метою підтримання безперервності медичної допомоги та безпеки транспортування.
Професійні асоціації:
- Представники професійних асоціацій і товариств, пов’язаних із екстреною медичною допомогою, медициною невідкладних станів чи невідкладною медициною чи медичним транспортуванням.
- Ці учасники володіють спеціалізованими знаннями та беруть участь у розробці клінічних настанов, протоколів та професійних стандартів.
Органи державної влади:
- Представники відповідних міністерств або державних органів, що відповідають за планування, фінансування та формування політики в галузі охорони здоров’я.
- Ці представники забезпечують узгодженість функціонування системи CCT з національними стратегіями у сфері охорони здоров’я, сприяють міжвідомчій взаємодії та відповідають за фінансове забезпечення заходів, пов’язаних із функціонуванням системи.
Організації із захисту прав пацієнтів:
- Представники громадських об’єднань або ініціативних груп, які здійснюють представництво інтересів пацієнтів, у тому числі в контексті транспортування у критичному стані.
- Вони надають необхідну інформацію щодо забезпечення пацієнтоорієнтованого підходу, належної комунікації та аспектів безпеки пацієнтів у процесі транспортування.
Склад центрального керівного органу має бути інклюзивним і репрезентативним, охоплюючи всі ключові категорії зацікавлених сторін, залучених до функціонування системи транспортування пацієнтів у критичному стані (CCTS). Забезпечення різноманітності поглядів є важливим для прийняття всебічно обґрунтованих управлінських рішень, підвищення прозорості та підзвітності системи.Персональний склад та організаційна структура центрального керівного органу визначаються з урахуванням особливостей місцевої системи охорони здоров’я, чинного законодавства та наявних заінтересованих сторін.
Керівництво системи CCT:
- Для здійснення управління поточною діяльністю системи транспортування пацієнтів у критичному стані (CCTS) призначається керівний склад системи.
- До його складу входить директор або керівник ССТ5, який забезпечує загальне управління, координує операційні процеси та надає стратегічні настанови.
- Керівництво системи відповідає за впровадження рішень, ухвалених керівним органом, реалізацію нормативних документів, ефективне використання ресурсів та безперебійне функціонування систем.
Комітети та робочі групи:
- Різні комітети та робочі групи створюються для опрацювання окремих напрямів діяльності системи транспортування пацієнтів у критичному стані (CCTS) та сприяння співпраці між зацікавленими сторонами.
- Прикладами таких комітетів можуть бути: робоча група з клінічних протоколів, яка відповідає за розробку та оновлення клінічних настанов і стандартних операційних процедур (СОП); комітет з управління якістю, що здійснює моніторинг ефективності системи та впроваджує заходи з покращення якості; фінансовий комітет, відповідальний за планування та контроль використання фінансових ресурсів системи.
- Ці комітети беруть участь у розробці процедур і підходів до функціонування системи, реалізації управлінських рішень і підтримці безперервного вдосконалення системи CCT.
Взаємодія із зацікавленими сторонами:
- Ефективна взаємодія та співпраця із зацікавленими сторонами є невід’ємними елементами структури управління системою транспортування пацієнтів у критичному стані (CCTS).
- З метою забезпечення участі представників заінтересованих сторін — зокрема закладів охорони здоров’я, екстреної медичної допомоги (ЕМД), медичних працівників та громадських організацій у сфері захисту прав пацієнтів — впроваджуються постійно діючі механізми комунікації та відповідні платформи для взаємодії.
- Взаємодія із зацікавленими сторонами сприяє ухваленню обґрунтованих рішень, підвищенню прозорості процесів управління та своєчасному реагуванню на зауваження, пропозиції або проблеми, пов’язані з функціонуванням системи CCT.
Моніторинг та оцінювання ефективності:
- Структура управління системою транспортування пацієнтів у критичному стані (ССТ5) включає механізми моніторингу та оцінювання результативності й якості функціонування системи..
- Визначаються ключові показники ефективності (КПЕ), індикатори якості, та цільові орієнтири для оцінки ефективності, оперативності та безпеки роботи системи.
- Регулярно проводяться аудити, огляди та оцінювання з метою виявлення напрямів для покращення та забезпечення дотримання встановлених стандартів і клінічних протоколів.
Підзвітність і дотримання вимог:
- У структурі управління системою транспортування пацієнтів у критичному стані (ССТ5) визначено пріоритетність дотримання вимог чинного законодавства , нормативно-правових актів, стандартів у сфері охорони здоров’я та принципів підзвітності.
- Встановлюються чіткі межі відповідальності та канали звітності для забезпечення прозорості діяльності та дотримання етичних і професійних норм.
- Запроваджуються механізми моніторингу та реагування на випадки порушення вимог чинного законодавства, встановлених стандартів, внутрішніх регламентів або стандартних операційних процедур (СОП).
Безперервне вдосконалення якості та безпеки медичної допомоги:
- Структура управління системою транспортування пацієнтів у критичному стані (ССТ5) сприяє формуванню культури безперервного вдосконалення.
- Для виявлення напрямів удосконалення впроваджуються механізми зворотного зв’язку, зокрема опитування, реєстрацію несприятливих подій, аналіз скарг і пропозицій від заінтересованих сторін.
Структура управління та система підзвітності є основою для ефективного керування, міжвідомчої взаємодії та належного нагляду в межах функціонування системи транспортування пацієнтів у критичному стані (CCTS). Вони забезпечують прозорість процесів, гарантії якості та безперервне вдосконалення заходів, пов’язаних із транспортуванням пацієнтів у критичному стані.
Важливо адаптувати цю структуру до конкретного контексту функціонування CCTS з урахуванням чинного законодавства, доступних ресурсів і специфіки взаємодії між заінтересованими сторонами.
Розділ 3. Проєктування ССТ та інфраструктура
Ключові рекомендації: Розділ 3
| No. | Назва | Опис |
| 11 | Уніфікація клінічних настанов | Розробити стандартизовані клінічні настанови для забезпечення єдиного підходу до надання медичної допомоги в межах транспортування пацієнтів у критичному стані (CCT). |
| 12 | Регулярне оновлення стандартних операційних процедур (СОП) | Періодично переглядати та оновлювати СОП відповідно до нових клінічних даних, технологічних рішень та відгуків користувачів системи. |
| 13 | Раціональний розподіл ресурсів | Забезпечити належне матеріально-технічне та кадрове забезпечення для врахування варіативності у наявності обладнання, персоналу та інфраструктури медичних закладів. |
| 14 | Комплексні програми підготовки персоналу | Впровадити навчальні програми, які регулярно оновлюються згідно з актуальними клінічними протоколами та СОП. |
| 15 | Посилення співпраці між медичними закладами | Розвивати мережеву взаємодію між направляючими ЗОЗ та приймаючим ЗОЗ для спрощення логістики транспортування та обміну найкращими практиками |
| 16 | Координація із зацікавленими сторонами | Створити канали для збору й аналізу відгуків від учасників транспортування з метою вдосконалення системи. |
| 17 | Механізми зворотного зв’язку | Передбачити механізми збору та аналізу зворотного зв’язку від учасників процесу транспортування пацієнтів у критичному стані з метою подальшого вдосконалення функціонування системи. |
| 18 | Ключові показники ефективності (КПЕ) | Визначити й регулярно моніторити КПЕ для оцінки ефективності впроваджених клінічних протоколів та СОП. |
| 19 | Інтеграція технологій | Використовувати цифрові рішення для покращення комунікації, збору даних і моніторингу пацієнтів у режимі реального часу. |
| 20 | Адаптивність до змін у сфері охорони здоров’я | Забезпечити здатність системи транспортування пацієнтів у критичному стані (CCTS) своєчасно адаптувати організаційні процеси та клінічні підходи до змін у нормативно-правовому полі, медичній практиці та викликах системи охорони здоров’я |
Вступ
Забезпечити здатність системи транспортування пацієнтів у критичному стані (CCTS) своєчасно адаптувати організаційні процеси та клінічні підходи до змін у нормативно-правовому полі, медичній практиці та викликах системи охорони здоров’я. Завдяки ретельному плануванню та інтеграції систем зв’язку, транспортних засобів, технологічних рішень і фізичної інфраструктури, CCTS здатна забезпечити безперебійну координацію дій і належний рівень медичної допомоги. У цьому розділі розглядаються основні компоненти та ключові аспекти, пов’язані з проєктуванням системи та створенням необхідної інфраструктури для CCTS, з метою покращення клінічних результатів і оптимізації процесу транспортування.
Централізований координаційно-комунікаційний центр
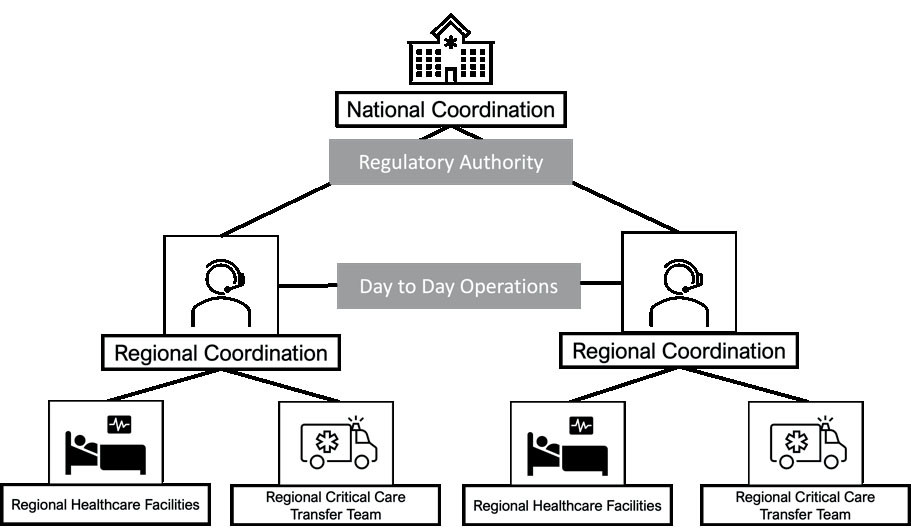
Рисунок 2: Структура координації системи транспортування пацієнтів у критичному стані (CCTS) включає рівні національного та регіонального управління. У верхній частині схеми знаходиться національний координаційний центр (National Coordination), яка здійснює наглядову функцію через уповноважений орган (Regulatory Authority).
Ключовим елементом системи оперативного управління є щоденне оперативне управління (Day-to-Day Operations), яке здійснюється через два підрозділи регіональної координації (Regional Coordination), представлені піктограмами операторів із гарнітурою.
На нижньому рівні відображені регіональні заклади охорони здоров’я (Regional Healthcare Facilities ) та регіональні бригади з транспортування пацієнтів у критичному стані (Regional Critical Care Transfer Teams), що підпорядковуються регіональним координаційним центрам.
Ключові функції з координації ССТ
Національні координаційні центри як регуляторні органи:
- Розробляють національні стандарти, клінічні настанови та міжрегіональні нормативно-правові акти, що регулюють діяльність системи CCTS.
- Здійснюють нагляд за ефективністю функціонування системи на національному рівні.
- Розподіляють ресурси (фінансування, спеціалізоване обладнання) відповідно до потреб і пріоритетів областей.
- Сприяють міжрегіональній координації та обміну знаннями.
Регіональні координаційні центри (операційне управління):
- Керують щоденною діяльністю системи ССТ5 у межах відповідних регіонів.
- Координують транспортування пацієнтів у критичному стані: розподіляють ресурси, планують маршрути, забезпечують комунікацію між медичними закладами, що направляють (SHF), і тими, що приймають пацієнтів (RHF).
- Контролюють дотримання національних стандартів і клінічних протоколів.
- Працюють у тісній взаємодії з національними координаційними центрами для вирішення регіональних проблем і впровадження покращень на системному рівні.
Регіональні бригади транспортування пацієнтів у критичному стані (RCCTT):
- Складаються з медичних працівників, які пройшли спеціалізовану підготовку та володіють фаховими знаннями щодо транспортування пацієнтів у критичному стані.
- Здійснюють і контролюють процес транспортування в межах відповідного регіону.
- Проводять клінічну оцінку пацієнтів, стабілізують їх стан перед транспортуванням, забезпечують належне ведення медичної документації та здійснюють передачу пацієнта.
- Координують дії з регіональними координаційними центрами, медичними закладами, що направляють і приймають пацієнтів (SHF і RHF), а також із транспортними службами для забезпечення безпечного та безперебійного транспортування
Медичний заклад, що направляє пацієнта (SHF):
- Проводить оцінку стану пацієнта та визначає доцільність транспортування у критичному стані.
- Здійснює стабілізацію пацієнта та готує його до транспортування.
- Ініціює контакт із регіональним координаційним центром з метою подання запиту на транспортування та надання необхідної медичної інформації про пацієнта.
- Координує логістичні питання, зокрема організацію транспорту та наявності необхідних ресурсів.
Медичний заклад, що приймає пацієнта (RHF):
- Завчасно готує відповідний підрозділ (палату, бокс, відділення) до прийому пацієнта у важкому стані.
- Ознайомлюється з медичною документацією, наданою закладом, що направляє пацієнта
- Забезпечує надання медичної допомоги відповідно до стану пацієнта після його прибуття.
- Здійснює прийом пацієнта відповідно до встановленої процедури передачі з метою забезпечення безперервності медичної допомоги
Ці функції в сукупності забезпечують ефективну та скоординовану роботу системи транспортування пацієнтів у критичному стані (CCTS). Національні координаційні центри здійснюють регуляторний нагляд, регіональні координаційні центри — щоденне управління, бригади транспортування (CCTT/ RCCTT) безпосередньо реалізують перевезення, а медичні заклади, що направляють (SHF) і приймають (RHF) пацієнтів, забезпечують належну підготовку та безперервність медичної допомоги в межах єдиної системи.
Види медичного транспорту та пов’язані ресурси
Наявність різних видів транспорту та відповідних ресурсів у складі системи транспортування пацієнтів у критичному стані (CCTS) є необхідною умовою для забезпечення ефективного й оперативного переведення пацієнтів. Це дозволяє гарантувати своєчасний доступ до медичної допомоги незалежно від географічного розташування, сприяючи скороченню часу транспортування та підвищенню рівня безпеки. Застосування різних видів транспорту — зокрема наземних та повітряних бригад екстреної медичної допомоги (ЕМД) — дає змогу ефективно діяти в умовах складного рельєфу, віддалених або важкодоступних регіонів. Кожен тип транспорту укомплектовано спеціалізованими ресурсами та оснащено кваліфікованими бригадами, здатними стабілізувати стан пацієнта та надавати необхідну екстрену допомогу під час транспортування. Наявність кількох варіантів транспортування забезпечує гнучкість і адаптивність системи, дозволяє планувати індивідуальні маршрути з урахуванням клінічних потреб та здійснювати оптимальний розподіл ресурсів. Така структура також передбачає створення резервних потужностей і дублюючих механізмів, що мінімізує ризики переривання транспортування через несприятливі технічні або зовнішні чинники. Підсумовуючи, використання різних видів транспорту та спеціалізованих ресурсів у межах CCTS підвищує доступність медичної допомоги, гарантує належний рівень догляду та оптимізує ефективність переведення пацієнтів у критичному стані.
Класифікація видів медичного транспорту
У системі транспортування пацієнтів у критичному стані (CCTS) використовуються різні види транспорту для забезпечення транспортування пацієнтів у тяжкому стані або загрозливими для життя станами. Вибір конкретного виду транспорту залежить від низки чинників, зокрема географічного розташування, доступної інфраструктури, ресурсного забезпечення та клінічного стану пацієнта.Нижче наведено основні види транспорту, що зазвичай застосовуються в межах CCTS:
Автомобілі ЕМД
Автомобілі швидкої медичної допомоги є базовим елементом системи транспортування пацієнтів у критичному стані (CCT). Вони оснащені необхідними медичними засобами та обладнанням, а також забезпечені медичним персоналом,який пройшов підготовку з надання екстреної медичної допомоги відповідно до затверджених стандартів, включно з наданням допомоги під час транспортування. Наземний транспорт є доцільним для транспортування на короткі відстані та має вирішальне значення для транспортування пацієнтів у межах міста або регіонів із розвиненою мережею автомобільних шляхів.
Повітряні засоби швидкої медичної допомоги
Повітряні засоби швидкої медичної допомоги, зокрема гелікоптери та літаки, є важливим компонентом системи транспортування пацієнтів у критичному стані (CCTS) для транспортування на великі відстані або до важкодоступних і віддалених територій. Повітряний транспорт забезпечує швидке та ефективне переведення пацієнтів як безпосередньо з місця надзвичайної події, так і між медичними закладами. Він оснащений спеціалізованим медичним обладнанням і забезпечений висококваліфікованими медичними бригадами, здатними надавати спеціалізовану медичну допомогу під час польоту.
Транспортні засоби для транспортування пацієнтів у критичному стані
Транспортні засоби для транспортування пацієнтів у критичному стані відповідають вимогам до надання інтенсивної медичної допомоги під час транспортування та мають відповідне спеціалізоване оснащення. Вони укомплектовані обладнанням для розширеної підтримки життєдіяльності, зокрема апаратами штучної вентиляції легень (ШВЛ), кардіомоніторами, інфузійними помпами та необхідними лікарськими засобами. Такі транспортні одиниці обслуговуються підготовленими медичними працівниками, здатними здійснювати медичні втручання та моніторинг протягом усього маршруту.
Гелікоптерні служби екстреної медичної допомоги (HEMS)
HEMS — це спеціалізовані гелікоптерні служби, що забезпечують оперативне реагування та транспортування пацієнтів у критичному стані. Їх особливо доцільно використовувати у випадках, коли вирішальним є фактор часу, наприклад при травмах або при надзвичайних ситуаціях у важкодоступних районах.
Повітряні засоби
Повітряні засоби— це літаки, спеціально обладнані для медичного транспортування. Вони, як правило, застосовуються для транспортування на великі відстані, у тому числі для міжнародної або міжконтинентальної медичної евакуації. Такі повітряні судна здатні забезпечити безперервну підтримку життєво важливих функцій і використовуються для транспортування пацієнтів, які потребують високоспеціалізованої допомоги або обладнання під час польоту.
Огляд наявних ресурсів
Автомобіль для транспортування пацієнтів у критичному стані
Автомобіль для транспортування пацієнтів у критичному стані є спеціалізованим транспортним засобом, призначеним та обладнаним для транспортування тяжкохворих або травмованих пацієнтів між медичними закладами (SHF ‣ RHF). Він забезпечує контрольоване середовище з наявністю необхідного медичного оснащення для підтримання стабільного стану пацієнта протягом усього маршруту транспортування.
Такий автомобіль, як правило, має більшу місткість, ніж стандартний автомобіль. Це дозволяє розмістити критично важливе обладнання, зокрема: апарати штучної вентиляції легень (ШВЛ); кардіомонітори та дефібрилятори; інфузійні помпи; системи розширеної підтримки життєдіяльності. Окремі модифікації можуть бути оснащені: регульованими ношами - каталками, що мають декілька позицій регулювання висоти; розширеним простором для медичної бригади (RCCTT) з можливістю маніпуляцій; вбудованими відсіками для зберігання медичних засобів і лікарських препаратів.
Автомобілі для транспортування пацієнтів у критичному стані забезпечуються спеціалізованою медичною бригадою, до складу якої можуть входити парамедики, сестри/брати медичні та лікарі, що мають відповідну підготовку з надання екстреної медичної допомоги та компетентні у веденні й моніторингу пацієнтів із загрозливими для життя станами. Медичні працівники забезпечують безперервне надання медичної допомоги та здійснення клінічних втручань у процесі транспортування, контролюючи життєво важливі показники, вводячи лікарські засоби та реагуючи на будь-які невідкладні ситуації, що можуть виникнути.
Автомобіль оснащений сучасними системами зв’язку, які забезпечують постійний контакт із медичними закладами, що направляють і приймають пацієнта, даючи змогу здійснювати координацію в режимі реального часу та оперативно передавати інформацію про стан пацієнта. Для підвищення рівня комфорту та безпеки можуть бути передбачені технічні елементи, зокрема система пневматичної підвіски, яка знижує вібраційне навантаження під час транспортування.
Основним призначенням автомобіля для транспортування пацієнтів у критичному стані є забезпечення безпечного й ефективного переведення тяжкохворих або травмованих осіб між медичними закладами. Такий автомобіль виконує функцію мобільного відділення інтенсивної терапії, що дає змогу продовжити надання невідкладної медичної допомоги протягом усього маршруту. Завдяки контрольованому середовищу, спеціалізованому медичному обладнанню та наявності кваліфікованої бригади медичних працівників, цей транспортний засіб гарантує пацієнтові необхідну підтримку та моніторинг під час його транспортування до відповідного медичного закладу для подальшого лікування.
Гелікоптерна служба екстреної медичної допомоги (HEMS)
Гелікоптерна служба екстреної медичної допомоги (HEMS), є спеціалізованою медичною службою, що забезпечує оперативне реагування та транспортування пацієнтів у критичному стані за допомогою гелікоптерів. HEMS застосовується не лише у випадках надзвичайних ситуацій, але й відіграє важливу роль перевезенні пацієнтів між закладами охорони здоров’я (ЗОЗ), які потребують невідкладної медичної допомоги.
У контексті перевезенні пацієнтів між ЗОЗ пацієнтів гелікоптерна служба екстреної медичної допомоги (HEMS) часто використовується для транспортування пацієнтів у критичному стані з одного медичного закладу до іншого, наприклад, із лікарні базового рівня (наприклад, колишньої районної) до спеціалізованого або високоспеціалізованого закладу охорони здоров’я, залежно від клінічного профілю. Таке транспортування необхідне у випадках, коли заклад, що направляє, не має відповідних ресурсів, спеціалістів або вузькопрофільних медичних послуг для належного ведення пацієнта.
HEMS забезпечує оперативне переведення пацієнтів у тяжкому стані завдяки використанню повітряного транспорту, що дозволяє значно скоротити час транспортування до закладу, який приймає, і гарантує своєчасний доступ до медичної допомоги вищого рівня. У процесі переведення, пацієнта супроводжує бригада висококваліфікованих медичних фахівців, яка зазвичай складається з медичних сестер інтенсивної терапії, парамедиків, а в окремих випадках — і лікарів, підготовлених до надання спеціалізованої медичної допомоги пацієнтам у критичному стані.
Медична бригада HEMS забезпечує безперервність надання допомоги під час транспортування, здійснюючи моніторинг життєвих функцій, введення необхідних лікарських засобів та реагування на невідкладні ситуації. Паралельно з цим здійснюється зв’язок із медичним закладом, який приймає пацієнта, для передачі актуальної інформації про стан хворого та забезпечення належного прийому та продовження лікування після прибуття.
Використання HEMS у переведеннях між ЗОЗ пацієнтів у критичному стані має низку переваг. По-перше, це швидкий та ефективний спосіб транспортування, що дозволяє обійти наземні перешкоди та уникнути затримок. По-друге, він забезпечує можливість безперервного надання невідкладної допомоги під час транспортування, сприяючи стабілізації стану пацієнта. По-третє, він відкриває доступ до спеціалізованих медичних послуг та експертизи, доступних у закладі, що приймає
Отже, HEMS відіграє ключову роль у транспортуванні пацієнтів у критичному стані між ЗОЗ, забезпечуючи оперативне, безпечне та ефективне транспортування до медичних закладів, здатних надати необхідну спеціалізовану допомогу, що безпосередньо сприяє поліпшенню результатів лікування.
Повітряні засоби
У межах системи транспортування пацієнтів у критичному стані (CCTS) літак відіграє ключову роль як спеціалізований засіб для транспортування тяжкохворих пацієнтів на великі відстані. У межах системи CCT застосування такого повітряного транспорту дає змогу оперативно доправити пацієнта до спеціалізованих закладів, що надають допомогу, недоступну в закладі, який його направляє.
У випадках, коли пацієнта необхідно перевести з одного регіону до іншого, особливо якщо йдеться про значну відстань, літак із нерухомим крилом дозволяє ефективно транспортувати пацієнта до закладу, що приймає. Це має вирішальне значення тоді, коли клінічний стан пацієнта вимагає проведення невідкладних медичних втручань, безперервного моніторингу або доступу до вузькопрофільної допомоги, яка відсутня в закладі, що направляє.
Використання літаків із нерухомим крилом у межах системи CCT має низку переваг. Насамперед, вони дозволяють здійснювати транспортування тяжкохворих пацієнтів на великі відстані, зокрема у разі міжнародних або міжконтинентальних перевезень. Це особливо актуально для територій з розгалуженою мережею медичних закладів, де пацієнтів необхідно транспортувати на значні відстані для отримання спеціалізованої допомоги.
Крім того, такі літаки забезпечують стабільне й контрольоване середовище під час транспортування. Салон повітряного судна обладнаний сучасною медичною апаратурою та оснащенням, яке підтримує життєво важливі функції пацієнта та дозволяє проводити необхідні клінічні втручання протягом усього маршруту.
Додатковою перевагою є можливість розміщення спеціалізованої медичної бригади, що може включати лікарів, медичних сестер/братів лікарів ( в тому числі анестезіологів ), які мають відповідну підготовку для надання невідкладна допомоги під час перельоту. Ці фахівці забезпечують безперервність лікування та оперативне реагування на будь-які невідкладні ситуації, що можуть виникнути.
У межах системи транспортування пацієнтів у критичному стані (CCTS) літаки функціонують у тісній взаємодії з національними та регіональними координаційними центрами для забезпечення злагодженого процесу транспортування пацієнтів у критичному стані між ЗОЗ. Координаційні центри взаємодіють із медичними закладами, що направляють і приймають пацієнтів, для належного планування, логістичного супроводу та забезпечення медичної підтримки. Вони відповідають за належне сортування пацієнта, підготовку закладу, що приймає, і координацію всіх необхідних ресурсів та персоналу.
Загалом, використання літаків у складі системи транспортування пацієнтів у критичному стані (CCTS) значно розширює можливості системи з надання своєчасної та ефективної допомоги пацієнтам у критичному стані на великих відстанях. Це забезпечує доступ до спеціалізованого лікування незалежно від географічних обмежень і сприяє поліпшенню результатів лікування шляхом своєчасного переведення пацієнтів до належних медичних установ.
Автомобіль екстреної медичної допомоги класу С (CCRV)
Автомобіль екстреної медичної допомоги класу С (Critical Care Response Vehicle, CCRV) спеціально розроблений для розширення функціональних можливостей стандартних автомобілів швидкої допомоги шляхом оснащення їх спеціалізованим обладнанням і залучення висококваліфікованої бригади з метою здійснення транспортування пацієнтів, які потребують інтенсивної терапії.
Основне завдання автомобіля екстреної медичної допомоги класу CCRV полягає в забезпеченні негайного реагування на запити про транспортування пацієнтів у критичному стані, гарантуванні їх безпечного транспортування між ЗОЗ із застосуванням спеціалізованої медичної підтримки. Оснащення таких транспортних засобів включає системи підтримки життєдіяльності, засоби моніторингу та обладнання для введення медикаментів, що дозволяє забезпечити високоякісну інтенсивну терапію під час транспортування.
Бригада автомобіля екстреної медичної допомоги класу С CCRV складається з медичних фахівців, які пройшли спеціальну підготовку з транспортування тяжкохворих пацієнтів. До її складу можуть входити сестри медичні, парамедики лікарі ( в тому числі анестезіологи) з відповідними компетентностями та досвідом. Їхня присутність гарантує безперервне спостереження, проведення медичних втручань і належну підтримку пацієнта протягом усього маршруту, що підвищує рівень його безпеки та загального прогнозу.
Використання автомобіль екстреної медичної допомоги класу С (CCRV) є особливо цінним у ситуаціях, коли потрібне негайне втручання в умовах, коли використання повітряного транспорту або спеціалізованих мобільних реанімаційних засобів є недоцільним або неможливим через погодні умови, географічні обмеження чи нестачу ресурсів. У таких випадках автомобіль екстреної медичної допомоги класу С (CCRV) забезпечує оперативне прибуття на місце, проведення стабілізаційних заходів і подальше транспортування до відповідного закладу охорони здоров’я.
Крім того, автомобіль екстреної медичної допомоги класу С (CCRV) є ефективним рішенням транспортування пацієнтів у критичному стані між ЗОЗ у межах однієї області, де використання повітряного транспорту не є обґрунтованим. Це дозволяє раціонально використовувати наявні ресурси в межах системи CCT, забезпечуючи своєчасне переведення тяжкохворих пацієнтів незалежно від відстані чи рівня необхідної допомоги.
Інтеграція CCRV у структуру системи CCT вимагає ретельної координації з національними та регіональними координаційними центрами, що забезпечує ефективну комунікацію, диспетчеризацію та моніторинг наявності та розгортання таких транспортних засобів. Це сприяє дотриманню встановлених пріоритетів та правил сортування пацієнтів у системі критичних транспортувань.
Інтеграція CCRV у систему CCT дозволяє розширити можливості реагування системи охорони здоров’я на потреби у критичних транспортуваннях, оптимізувати використання ресурсів і забезпечити своєчасну, якісну медичну допомогу пацієнтам у критичному стані під час їх транспортування між ЗОЗ. CCRV виконує роль проміжної ланки між стандартними автомобілями ЕМД та спеціалізованими транспортними засобами інтенсивної терапії, тим самим підвищуючи ефективність роботи всієї системи та покращуючи результати лікування.
Вимоги до медичної інфраструктури
Вимоги до інфраструктури для системи транспортування пацієнтів у критичному стані (CCTS) охоплюють фізичні та логістичні елементи, необхідні для забезпечення безперебійного й ефективного транспортування пацієнтів у критичному або тяжкому стані. До цих вимог належать:
Інфраструктурні об’єкти:
- Добре обладнані заклади охорони здоров’я, здатні надавати спеціалізовану медичну допомогу у відділеннях інтенсивної терапії.
- Виділені зони в межах закладів охорони здоров’я для прийому та стабілізації пацієнтів, яких транспортують.
- Достатній простір і ресурси для розміщення медичного персоналу, обладнання та витратних матеріалів.
Системи оперативного зв’язку:
- Надійні й потужні системи зв’язку для забезпечення оперативної координації між координаційним центром, закладами охорони здоров’я та бригадами транспортування.
- Ефективні засоби зв’язку, зокрема телекомунікаційні системи, радіозв’язок або спеціалізовані канали комунікації для координації та обміну інформацією.
Інфраструктура медичного транспортування:
- Розвинена мережа доріг і транспортних маршрутів, що з’єднують заклади охорони здоров’я як у межах регіону, так і між регіонами.
- Добре облаштовані та доступні зони посадки для аеромедичних перевезень..
- Достатні площі для паркування та зручного доступу наземного транспорту й спецавтомобілів для критичних перевезень на території медичних закладів.
Медичне обладнання та технологічне оснащення:
- Наявність необхідного медичного обладнання й технологій у медичних закладах для надання невідкладної допомоги та моніторингу стану пацієнтів під час транспортування.
- Обладнання для спеціалізованої підтримки життєдіяльності, зокрема апарати ШВЛ, кардіомонітори, дефібрилятори та інфузійні насоси, що забезпечують комплексну медичну допомогу в процесі транспортування.
Системи забезпечення безпеки:
- Впровадження належних заходів безпеки для захисту пацієнтів, медичного персоналу та обладнання під час транспортування.
- Дотримання протоколів безпеки та нормативних вимог, зокрема заходів інфекційного контролю, з метою мінімізації ризику інфекцій, пов’язаних із наданням медичної допомоги.
Служби підтримки:
- Доступ до допоміжних служб, таких як лабораторія, радіологія, аптека та служба переливання крові, для забезпечення діагностичних і терапевтичних потреб пацієнтів під час транспортування.
- Належна наявність медичного та допоміжного персоналу, включно з лікарями, медсестрами, парамедиками, які мають підготовку у сфері невідкладної допомоги та протоколів транспортування.
Ці вимоги до інфраструктури є критично важливими для створення надійної та ефективної системи транспортування пацієнтів у критичному стані (CCTS). Вони гарантують наявність необхідної матеріально-технічної бази, систем зв’язку, транспортних ресурсів і допоміжних служб, що забезпечують своєчасне та безпечне транспортування пацієнтів, покращуючи результати лікування й оптимізуючи загальне функціонування системи критичних перевезень.
Вимоги до оснащення медичного транспорту
Для забезпечення безпечного та ефективного транспортування пацієнтів у критичному або тяжкому стані в рамках Системи транспортування пацієнтів у критичному стані (CCTS) надзвичайно важливо встановити мінімальний стандарт обладнання, який поширюється на всі транспортні ресурси системи.т Усе обладнання, що використовується під час транспортування, повинно мати відповідне маркування виробника, яке підтверджує його придатність до експлуатації в умовах транспортування. Варто враховувати, що обладнання, придатне до використання у наземному транспорті, може не мати повітряного сертифіката відповідності (Airworthy Medical Equipment – AME) і, відповідно, не підходити для використання під час повітряного транспортування. AME-сертифікати є індивідуальними для кожної одиниці обладнання, прив’язані до конкретного типу повітряного судна і повинні бути отримані від акредитованого постачальника до початку польоту.
Нижче наведено перелік основного рекомендованого обладнання для CCTS (деталізований опис буде представлений у Розділі 5):
Засоби для забезпечення прохідності дихальних шляхів:
- Засоби для забезпечення та підтримання прохідності дихальних шляхів
- Ларингоскоп
- Відеоларингоскоп
Системи подачі кисню:
- Джерело кисню високого тиску (балони на 10 літрів і 2 літри)
- Відповідні конектори для підключення до апарату ШВЛ
Апарат штучної вентиляції легень із функцією:
- Наявність сигналізації при від’єднанні пацієнта від дихального контуру
- Сигналізація перевищення тиску
- Сигналізація об’єму вдиху
- Можливість застосування позитивного тиску в кінці видиху (РЕЕР)
- Регулювання концентрації кисню в дихальній суміш (ЕіО2)
- Регулювання співвідношення вдих/видих (І:Е)
- Контроль частоти дихання
- Режими вентиляції з контролем тиску та об’єму
- Підтримка тиском (Ргеггиге Биррогґ)
- Режим СРАР (постійний позитивний тиск у дихальних шляхах)
- Живлення від акумулятора та електромережі (230 В)
Портативні монітори / дефібрилятори із функцією:
- Освітлений, чіткий дисплей
- Візуальні та звукові сигнали тривоги
- ЕКГ (12-канальний і 4-канальний)
- Неінвазивне вимірювання артеріального тиску
- Два канали інвазивного вимірювання артеріального тиску
- Вимірювання температури тіла
- моніторинг СО2 в кінці видиху (ЄҐСО2)
- 5рО2 (сатурація кисню)
- Біфазна дефібриляція
- Синхронізована кардіоверсія
- Зовнішня електрокардіостимуляція
Шприцеві насоси із функцією:
- Точне й контрольоване введення лікарських засобів
- Сумісність із різними розмірами шприців (наприклад, 5 мл, 10 мл, 20 мл)
- Зручний інтерфейс для програмування та регулювання швидкості інфузії
- Регульована швидкість інфузії у мл/год і мл/хв
- Можливість болюсного введення або дозування з перервами
- Сигнали тривоги при оклюзії, низькому заряді батареї, завершенні інфузії тощо
- Виявлення положення поршня шприца для забезпечення правильного встановлення
- Живлення від батареї та/або електромережі (АС) — гнучкість у різних умовах
- Компактний і легкий корпус — зручно переносити
- Чіткий та видимий дисплей для контролю параметрів інфузії
- Перелік препаратів для швидкого й точного вибору
- Сумісність із системами внутрішньовенного введення та з’єднувачами
- Легке завантаження й вивантаження шприців
Кадрове забезпечення та підвищення кваліфікації
Загальні вимоги
Склад бригади часто вважається «слабким місцем» у системі транспортування пацієнтів у критичному стані (CCTS) з кількох причин:
Наявність кваліфікованих медичних фахівців:
Успішне функціонування CCTS залежить від наявності висококваліфікованої та спеціально підготовленої бригади медичних працівників, які мають досвід ведення пацієнтів у критичному стані під час транспортування. Проте у багатьох регіонах спостерігається обмежений кадровий резерв фахівців з необхідною кваліфікацією — особливо у вузьких спеціальностях, як-от інтенсивна терапія, екстрена медицина або неонатологія. Цей кадровий дефіцит створює значні труднощі при формуванні збалансованих, професійних і готових до роботи бригад.
Міждисциплінарна співпраця
Система CCT вимагає тісної співпраці та координації між представниками різних медичних спеціальностей, зокрема лікарями, медсестрами та парамедиками. Кожен член бригади володіє унікальними навичками та знаннями, необхідними для забезпечення всебічної медичної допомоги під час транспортування. Водночас ефективна міждисциплінарна співпраця часто є викликом, адже вона потребує чіткого обміну інформацією, спільного прийняття рішень і взаєморозуміння ролей та відповідальності кожного учасника процесу.
Безперервність і сталість складу бригади
Підтримання стабільного та згуртованого складу бригади має вирішальне значення для злагодженого функціонування системи CCT. Однак медичні працівники часто поєднують роботу в кількох установах, що призводить до регулярних змін у складі бригад. Така ротація може порушити динаміку взаємодії, ускладнити комунікацію між членами бригади й негативно позначитися на загальній ефективності та злагодженості дій системи.
Навчання та підвищення кваліфікації
Належна підготовка і навчання членів бригади мають ключове значення для забезпечення високих стандартів надання медичної допомоги в рамках CCTS. Водночас комплексні й спеціалізовані програми підготовки щодо надання допомоги критичному пацієнту під час транспортування не завжди є доступними. Забезпечити бригаду належним рівнем знань, практичних навичок і компетентностей може бути складно, особливо за умов обмежених ресурсів для постійного професійного розвитку та сертифікації.
Розподіл ресурсів
Склад бригади з критичного транспортування пацієнтів системи (CCT) значною мірою залежить від наявності ресурсів, зокрема персоналу, обладнання та інфраструктури. Обмежені ресурси можуть унеможливити формування повноцінної кваліфікованої бригади, що призводить до нестачі кадрів і збільшення навантаження на наявних працівників. Це, у свою чергу, може негативно вплинути на здатність бригади своєчасно та якісно надавати допомогу тяжкохворим або травмованим пацієнтам під час транспортування.
Для вирішення проблеми кадрового складу в системі CCT необхідно застосовувати комплексний підхід, який передбачає стратегії залучення та утримання кваліфікованих фахівців, розвиток міждисциплінарної співпраці, впровадження необхідних програм підготовки, забезпечення безперервності складу бригад і належного розподілу ресурсів. Подолання цих викликів дозволить підвищити ефективність і результативність системи CCT, а також покращити результати лікування критичного пацієнта, який потребує транспортування.
Професійна компетентність бригад транспортування
Медична експертиза:
- Глибокі знання та компетентність в галузі інтенсивної терапії, зокрема щодо ведення тяжкохворих або травмованих пацієнтів під час транспортування.
- Володіння технікою проведення складних медичних процедур і втручань, специфічних для критичних міжлікарняних перевезень.
- Знання та навички використання медичного обладнання й технологій, що застосовуються під час транспортування критичного пацієнта.
Командна робота та комунікація:
- Розвинуті комунікативні навички для ефективної взаємодії з членами бригади, медичними працівниками та іншими зацікавленими сторонами, залученими до процесу транспортування.
- Здатність працювати злагоджено в мультидисциплінарній бригаді, забезпечуючи чітку й послідовну комунікацію для безперебійної координації.
- Вміння надавати точну та своєчасну інформацію приймаючим медичним закладам і відповідним медичним працівникам.
Реагування на надзвичайні ситуації та прийняття рішень:
- Здатність швидко оцінити стан пацієнта та визначити пріоритетність транспортування відповідно до терміновості.
- Вміння ухвалювати швидкі та критично важливі рішення в екстрених ситуаціях під час транспортування.
- Навички стабілізації пацієнтів у критичному стані під час транспортування з урахуванням змін у їхньому стані чи ускладнень.
Уміння вирішувати проблеми та адаптуватися:
- Високий рівень аналітичного мислення для вирішення проблем, що виникають у процесі транспортування, зокрема логістичних або клінічних.
- Гнучкість і здатність коригувати плани та протоколи відповідно до індивідуальних потреб пацієнта та конкретної ситуації.
- Вміння оперативно реагувати на непередбачувані події чи ускладнення, забезпечуючи безпеку пацієнта.
Професіоналізм та етична практика:
- Відданість високим стандартам професійної етики та конфіденційності пацієнтів протягом усього процесу транспортування.
- Дотримання чинних законодавчих і нормативних вимог щодо транспортування пацієнтів у критичному стані, із захистом прав та безпеки пацієнта.
Безперервне навчання та вдосконалення:
- Прагнення до професійного вдосконалення, відкритість до нових знань і ознайомлення з ефективними підходами у сфері перевезення критичних пацієнтів.
- Готовність брати участь у навчальних програмах, симуляційних тренінгах і курсах підвищення кваліфікації для вдосконалення знань і навичок.
Ці ключові компетенції дають змогу бригаді CCT забезпечити безпечну, ефективну та орієнтовану на пацієнта допомогу під час міжлікарняних перевезень у межах системи CCT.
Склад бригади транспортування
Мінімальний склад бригади CCT (Critical Care Transfer Team) передбачає наявність лікаря та парамедика. Така конфігурація забезпечує базові потреби пацієнта в медичній та невідкладній допомозі під час транспортування. Водночас слід підкреслити, що цей мінімальний склад є гнучким і може бути розширений або адаптований залежно від конкретних клінічних обставин та складності стану пацієнта.
Лікар
| Лікар у бригаді ССТ |
| Роль | Виконує функцію лідера бригади Здійснює клінічний нагляд за станом пацієнта та приймає медичні рішення під час транспортування. Виконує роль клінічного наставника та є джерелом експертної підтримки для інших членів бригади |
| Обов’язки | - Лідерство та координація роботи бригади
- Забезпечення безпеки та стабільності стану пацієнта під час транспортування
- Відповідає за прийняття клінічних рішень та забезпечення безперервності медичної допомоги пацієнту.
- Проведення оцінки стану пацієнта
- Прийняття критичних рішень щодо догляду та лікування
- Розробка та реалізація відповідного плану транспортування
- Моніторинг, ведення, управління та документування стану пацієнта протягом усього транспортування
- Ефективна комунікація з членами бригади та приймаючим медичним закладом
- Проведення необхідних медичних втручань і лікування
- Управління екстреними ситуаціями та ускладненнями, які можуть виникнути
- Дотримання встановлених клінічних протоколів і настанов
- Забезпечення ефективної командної взаємодії та співпраці
- Виконує функцію наставника та джерела фахової підтримки для інших членів бригади.
- Участь у заходах безперервного професійного розвитку та післядипломної освіти з метою підтримки належного рівня кваліфікації, оновлення знань та ознайомлення з сучасними підходами у сфері надання допомоги пацієнтам у критичних станах і медичного транспортування.
|
| Ключові компетентності | Досвід роботи у ВІТ: - Володіє сучасними знаннями та клінічною підготовкою щодо ведення пацієнтів у критичних станах у ВІТ.
Стабілізація пацієнта: - Володіє високим рівнем практичних навичок щодо стабілізації та підтримки стану пацієнта до та під час медичного транспортування, включаючи: забезпечення прохідності дихальних шляхів, контроль дихання та гемодинаміки, введення необхідних лікарських засобів, а також виконання невідкладних медичних втручань відповідно до клінічної ситуації.
Інтенсивна терапія - Володіє методами інтенсивної терапії, які застосовуються в умовах транспортування критичного пацієнта, зокрема інтубацією, вентиляційною підтримкою, серцево-судинною підтримкою( в тому числі введенням вазоактивних препаратів).
Управління критичними станами: - Компетентний у веденні пацієнтів із сепсисом, дихальною або серцево-судинною недостатністю та гострими неврологічними порушеннями в умовах транспортування, забезпечуючи відповідну терапію та моніторинг.
|
Парамедик
| Парамедик у бригаді ССТ |
| Роль | Ефективний член бригади
Технічна компетентність |
| Обов’язки | - Забезпечення безпечного транспортування пацієнта з урахуванням його стану та потреб
- Проведення оцінки стану пацієнта та моніторинг життєвих показників
- Введення медикаментів і здійснення лікувальних заходів за вказівкою лікаря
- Забезпечення прохідності дихальних шляхів і підтримка належної вентиляції, з виконанням інтубації за показаннями
- Виконання необхідних процедур, таких як встановлення венозного доступу, обробка ран, накладання шин
- Ефективна комунікація з лікарем, членами бригади та персоналом приймаючого закладу
- Документування всіх втручань, спостережень і змін у стані пацієнта
- Підтримання справного стану обладнання та контроль за наявністю необхідних засобів під час транспортування
- Дотримання протоколів, настанов і стандартних операційних процедур для безпечного транспортування
- Співпраця з водієм і лікарем для забезпечення злагодженого та ефективного процесу транспортування
|
| Ключові компетентності | - Фахова підготовка у сфері невідкладної медичної допомоги та інтенсивної терапії
- Високий рівень навичок у клінічному обстеженні пацієнтів, моніторингу та наданні допомоги
- Глибокі знання з фармакології та введення лікарських засобів
- Здатність забезпечувати прохідність дихальних шляхів, включно з використанням сучасних методик
- Володіння інвазивними методами, такими як венозний доступ або обробка ран
- Ефективна комунікація та командна взаємодія
- Впевнене користування медичним обладнанням та технологіями
- Здатність швидко приймати рішення та діяти в екстрених ситуаціях та в умовах стресу
- Професійна обізнаність із процедурами транспортування пацієнтів та вимогами безпеки
- Постійне професійне вдосконалення та навчання для підтримки актуальних знань у сфері екстреної допомоги при транспортуванні
|
Додаткові члени бригади
Додатковий персонал, який може входити до складу бригади CCT під час транспортування (CCTT) поряд із лікарем і парамедиком:
Анестезіолог
Основна роль: надає спеціалізовану респіраторну допомогу та підтримку під час транспортування пацієнтів.
Обов’язки: оцінює та забезпечує прохідність дихальних шляхів, керує вентиляцією, проводить респіраторні процедури, моніторить насичення киснем, взаємодіє з бригадою щодо респіраторних втручань.
Ключові компетенції: знання в галузі респіраторної терапії, вміння користуватись відповідним обладнанням, розуміння патофізіології дихання, вміння керувати параметрами ШВЛ.
Медична сестра
Основна роль: забезпечує комплексний сестринський догляд та підтримку критично хворих пацієнтів під час транспортування.
Обов’язки: оцінює стан пацієнта, проводить моніторинг, вводить медикаменти, виконує медсестринські маніпуляції, керує внутрішньовенним доступом, документує дані, координує догляд у бригаді.
Ключові компетенції: Навички клінічної оцінки й медсестринських втручань, розуміння принципів інтенсивної терапії, здатність до роботи з важкими пацієнтами, комунікабельність, організованість, володіння медичним обладнанням.
Екстрений медичний технік (EMT)
Основна роль: допомагає бригаді з оцінкою стану пацієнта, стабілізацією та логістикою транспортування.
Обов’язки: надає домедичну допомогу та допомагає бригаді до надання ЕМД, допомагає з переміщенням пацієнта, контролює життєві показники, використовує обладнанням і матеріалами, забезпечує безпеку під час транспортування.
Ключові компетенції: вміння надавати домедичну допомогу, вміння допомагати бригаді під час надання ЕМД, вміння дотримуватися протоколів, комунікабельність і командна робота, обізнаність у логістиці транспортування.
Медсестра інтенсивної терапії (Critical Care Nurse)
Основна роль: забезпечує спеціалізований сестринський догляд за критично хворими пацієнтами, особливо за тими, хто потребує інтенсивної терапії.
Обов’язки: оцінює стан, моніторить пацієнта, вводить медикаменти, використовує обладнання, виконує сестринські втручання, координує догляд, надає емоційну підтримку пацієнтам і родичам.
Ключові компетенції: досвід надання медсестринського догляду в умовах реанімації та інтенсивної терапії, здатність до роботи з пацієнтами у критичних станах, володіння складними медсестринськими методиками, аналітичне мислення, здатність інтерпретувати клінічні дані (життєві показники, лабораторні результати, моніторингові криві тощо), знання обладнання та протоколів інтенсивної терапії.
Програма підготовки CCT
Загальні принципи навчання
Спеціалізована концепція підготовки для бригад з транспортування пацієнтів у критичному стані (CCTT — Critical Care Transfer Teams) є необхідною та має бути обов’язковою, разом із процедурою повторної сертифікації, з кількох причин:
Фахова підготовка з транспортування критичних пацієнтів
Транспортування критичних пацієнтів передбачають унікальні виклики та потребують спеціалізованих знань і навичок. Спеціалізована концепція навчання забезпечує членам CCT (системи критичних перевезень) комплексну освіту й підготовку, адаптовану до складностей транспортування тяжкохворих або травмованих пацієнтів. Вона забезпечує належний рівень професійної підтримки для проведення критичних втручань, роботи з медичним обладнанням, реагування на ускладнення та надання належної допомоги під час транспортування.
Уніфікація клінічних підходів
Спеціалізована концепція навчання встановлює стандартизовані клінічні підходи та протоколи для критичних перевезень. Це забезпечує послідовність у догляді за пацієнтом, комунікації, командної роботи та ухвалення рішень між усіма членами бригади. Стандартизація зменшує ризики помилок, підвищує безпеку пацієнтів і сприяє ефективному та злагодженому процесу транспортування.
Управління ризиками та безпека пацієнтів
Критичні транспортування мають притаманні ризики через важкий стан і підвищену вразливість пацієнтів.
Спеціалізована концепція навчання зосереджується на стратегіях управління ризиками, наголошуючи на безпеці пацієнтів і запобіганні ускладнень під час транспортування. Членів бригади навчають виявляти та мінімізувати потенційні ризики, користуватися відповідним обладнанням і методами, а також ефективно реагувати на невідкладні ситуації чи ускладнення.
Безперервний професійний розвиток
Медицина й охорона здоров’я — це галузі, що стрімко розвиваються, з постійним оновленням знань, технологій та найкращих практик. Спеціалізована навчальна концепція з процедурою повторної сертифікації забезпечує постійний професійний розвиток членів CCTT. Періодичні оновлення, оцінювання та перевірка навичок сприяють збереженню знань, вдосконаленню умінь і відповідності сучасним стандартам екстреної медицини.
Гарантія якості та підвищення ефективності
Навчальна концепція з системою сертифікації створює основу для контролю якості та покращення результативності в межах CCT. Вона дозволяє здійснювати постійний моніторинг індивідуальних компетенцій, командної взаємодії та відповідності найкращим практикам. Регулярні оцінювання допомагають виявити слабкі місця, усунути прогалини у знаннях і формувати культуру постійного вдосконалення.
Ефективна командна взаємодія
Спеціалізоване навчання об’єднує медичних працівників з різних дисциплін у єдину злагоджену бригаду. Воно сприяє ефективній співпраці, взаєморозумінню та злагодженій комунікації під час критичних перевезень. Програми навчання можуть включати симуляції та практичні тренування, що моделюють
реальні ситуації, дозволяючи членам бригади відпрацювати ролі, покращити навички прийняття рішень і підвищити ефективність командної роботи
Довіра пацієнтів та зацікавлених сторін
Спеціалізована концепція навчання з процедурою повторної сертифікації зміцнює довіру пацієнтів, їхніх родин і зацікавлених сторін, залучених до процесу транспортування. Це демонструє, що бригади CCT пройшли ефективну підготовку, володіють актуальними знаннями та навичками і можуть надавати медичну допомогу на високому рівні. Це вселяє довіру та впевненість, формуючи позитивне сприйняття системи CCT серед пацієнтів, медичних працівників та закладів охорони здоров’я.
У цілому спеціалізована програма навчання з обов’язковою повторною сертифікацією гарантує, що бригади CCT, які працюють у системі CCT, володіють необхідною фаховістю, пройшли уніфіковану підготовку, що безпосередньо забезпечує безпеку пацієнтів і підтримує безперервний професійний розвиток.
Курс і навчальна програма ССТ
Базовий курс для фахівців
| Базовий курс з транспортування пацієнтів у критичному стані |
| Тривалість | 4 дні (32 години) |
| Максимальна кількість слухачів | 10 |
| Кількість інструкторів | 4 |
| Основні напрями навчання |
| I | Фізіологія транспортування пацієнтів у критичному стані |
| II | Координація дій і комунікація між медичними закладами на етапі підготовки до переведення пацієнта |
| III | Тріаж і забезпечення стабільності пацієнта під час транспортування |
| В/В | Оцінка стану пацієнта та ключові клінічні ознаки, що вказують на ризик при транспортуванні |
| V | Моніторинг (неінвазивний та інвазивний) і інтерпретація результатів |
| VI | Вентиляція та та оперативне реагування на ускладнення |
| VII | Дренажі та катетери |
| VIII | Седативні препарати та вазопресори |
| IX | Керування інфузійною терапією |
| X | Процедури приймання та передачі пацієнтів |
| XI | Управління ресурсами бригади |
| XII | Протоколи та керівні настанови |
| XIII | Ресусцитація |
Загальний підхід
Спеціалізований навчальний курс для бригад CCT передбачає максимально практичний підхід, що включає навчальні станції та розширені симуляційні вправи. Курс спрямований на надання практичного досвіду та реалістичних сценаріїв для підвищення спроможності бригади ефективно здійснювати транспортування пацієнтів у критичному стані.
Ключові елементи навчального курсу:
Навчальні станції:
Курс починається з навчальних станцій, на яких учасники відпрацьовують базові навички, необхідні для транспортування пацієнтів у критичному стані. Ці станції зосереджені на забезпеченні прохідності дихальних шляхів, проведення розширених реанімаційних заходів, інвазивному моніторингу, роботі з обладнанням та інших критичних процедурах. Учасники отримують індивідуальні інструкції та наставництво для оволодіння цими навичками.
Симуляційні вправи:
Навчання значною мірою базується на симуляційному підході із застосуванням високореалістичних манекенів та наближених до реальності сценаріїв. Учасники працюють над змодельованими сценаріями транспортування, які відтворюють виклики та складнощі, що виникають у реальних ситуаціях. Ці вправи дозволяють бригаді відпрацьовувати ефективну комунікацію, прийняття рішень, взаємодію в бригаді та ведення пацієнтів у різних критичних умовах.
Обговорення клінічних випадків:
Упродовж курсу проводяться інтерактивні обговорення клінічних випадків, які заохочують учасників до аналізу та обговорення складних клінічних сценаріїв. Такі обговорення сприяють розвитку критичного мислення, навичок розв’язання проблем і прийняття рішень, характерних для транспортування пацієнтів у критичному стані. Учасники вчаться оцінювати стан пацієнта, визначати пріоритетні втручання та ухвалювати обґрунтовані клінічні рішення.
Міждисциплінарна взаємодія:
У курсі акцентується важливість міждисциплінарної взаємодії в межах бригад CCT. Учасники працюють разом із лікарями, парамедиками та іншими фахівцями системи охорони здоров’я в змодельованих сценаріях, що сприяє ефективній командній роботі, комунікації та координації. Така співпраця підвищує здатність бригади забезпечувати безперервну та ефективну допомогу під час транспортування.
Зворотний зв’язок і дебрифінг:
Після кожної симуляційної вправи або проходження навчальної станції учасники отримують негайний зворотний зв’язок і беруть участь у сесіях дебрифінгу. Такі сесії дають можливість для роздумів, обговорення й аналізу індивідуальної та командної ефективності. Зворотний зв’язок і дебрифінг сприяють усвідомленню сильних і слабких сторін, виявленню резервів подальшого розвитку та підтримують безперервне навчання і розвиток навичок.
Безперервне оцінювання:
Упродовж навчального курсу учасники проходять регулярне оцінювання своїх знань, навичок та професійної компетентності у сфері транспортування пацієнтів у критичному стані. Це оцінювання може включати письмові тести, практичні завдання та симуляційні оцінки. Процес безперервного оцінювання забезпечує досягнення очікуваних результатів навчання та відповідність встановленим стандартам.
Поєднання навчальних станцій, симуляційних сценаріїв, обговорення клінічних випадків і безперервного оцінювання надає членам бригади CCT практичний і комплексний навчальний досвід. Орієнтація на практичну підготовку, реалістичні сценарії та міждисциплінарну взаємодію підвищує рівень підготовленості, впевненості та здатності бригади надавати безпечну й ефективну допомогу під час транспортування пацієнтів у критичному стані.
Курс для інструкторів
| Курс з підготовки інструкторів з транспортування пацієнтів у критичному стані (ССТ Instructor Course) |
| Тривалість | 4 дні (32 години.) |
| Учасники | Призначені інструктори, які пройшли базовий курс |
| Максимальна кількість слухачів | 10 |
| Кількість інструкторів: | 2 |
| Основні напрями навчання |
| I | Професійний розвиток інструктора |
| II | Розробка та впровадження навчального курсу |
| III | Симуляційне навчання |
| В/В | Тренування практичних навичок |
| V | Обговорення клінічних випадків |
| VI | Управління ресурсами бригади |
| VII | Оцінювання та перевірка знань |
Загальний підхід
Курс для інструкторів у рамках навчання CCT є надзвичайно важливим для забезпечення якості та ефективності підготовки з транспортування пацієнтів у критичному стані. Завдяки навчанню та сертифікації інструкторів цей курс сприяє розширенню експертизи та поширенню найкращих практик у цій спеціалізованій сфері. Такий підхід дозволяє охопити ширшу аудиторію, що гарантує, що медичні працівники володіють необхідними знаннями та навичками для надання оптимальної допомоги під час транспортування пацієнтів у критичному стані. Завдяки симуляційному навчанню та постійному професійному розвитку інструктори мають змогу безперервно вдосконалювати свої викладацькі навички та сприяти покращенню результатів лікування пацієнтів.
Ключові елементи навчального курсу:
Роль і обов’язки інструктора:
- Огляд ролі та обов’язків інструктора CCT
- Усвідомлення важливості ефективного навчання та фасилітації в освітньому середовищі
- Етичні аспекти та професіоналізм у ролі інструктора
Принципи навчання дорослих:
- Розуміння принципів навчання дорослих і їх застосування в навчанні CCT
- Створення мотиваційного та підтримувального навчального середовища для учасників
- Техніки активного залучення учасників і збереження знань
Навчальні стратегії та методики:
- Ефективні стратегії та методики викладання CCT
- Проведення інтерактивних дискусій, групової роботи та обговорення клінічних випадків
- Інтеграція симуляцій та практичних тренінгових станцій у програму підготовки
Симуляційне навчання:
- Розуміння переваг і найкращих практик симуляційного навчання в системі CCT
- Розробка та проведення реалістичних симуляційних сценаріїв для розвитку навичок і прийняття рішень
- Застосування дебрифінгу для ефективного навчання та підвищення результативності
Оцінювання та перевірка знань:
- Методи оцінювання знань та компетентностей учасників у рамках навчальної програми CCT
- Розробка та впровадження формувального і підсумкового оцінювання
- Надання конструктивного зворотного зв’язку для підтримки зростання та розвитку учасників
Забезпечення якості та оцінювання програми:
- Встановлення заходів із забезпечення якості навчальної програми CCT
- Постійне вдосконалення та оцінювання ефективності програми
- Дотримання галузевих стандартів і найкращих практик викладання CCT
Професійний розвиток і повторна сертифікація:
- Важливість постійного професійного розвитку інструкторів CCT
- Можливості для подальшого навчання, розвитку навичок і ознайомлення з сучасними практиками
- Вимоги та процеси повторної сертифікації для збереження статусу інструктора
Курс інструкторів CCT спрямований на забезпечення учасників необхідними знаннями, навичками та компетентностями для ефективного проведення навчання у сфері транспортування пацієнтів у критичному стані. Основна увага приділяється методам викладання, симуляційному навчанню, стратегіям оцінювання та дотриманню найвищих стандартів якості у викладанні CCT.
Забезпечення якості та моніторинг
Забезпечення якості та моніторинг ефективності відіграють ключову роль у гарантуванні безпечної та ефективної роботи системи CCT. Ці процеси включають постійне оцінювання, зворотний зв’язок і заходи з удосконалення для підвищення загальної ефективності системи.
Забезпечення якості в системі CCT передбачає моніторинг і оцінювання різних аспектів системи, зокрема клінічної допомоги, справності обладнання, комунікаційних протоколів і дотримання встановлених інструкцій та процедур. До цього належать регулярні перевірки, моніторинг та оцінювання, спрямовані на виявлення напрямів, що потребують удосконалення, і на забезпечення відповідності встановленим стандартам та чинним нормативним вимогам.
Моніторинг ефективності зосереджується на відстеженні ключових показників ефективності (КПЕ) для оцінки результативності, оперативності та якості транспортування пацієнтів у критичному стані. До таких показників можуть належати час реагування, успішність транспортування, результати лікування пацієнтів і зворотний зв’язок від пацієнтів і закладів, які направляють або приймають пацієнтів.
Для ефективного забезпечення якості та моніторингу ефективності необхідними є такі елементи:
Стандартизовані протоколи
Чітко визначені протоколи та інструкції для кожного етапу процесу транспортування пацієнтів у критичному стані забезпечують узгодженість і дотримання найкращих практик. Ці протоколи мають регулярно переглядатися та оновлюватися на основі нових доказів і здобутого досвіду.
Збір і аналіз даних
Надійні системи збору даних мають бути впроваджені для отримання релевантної інформації під час транспортування пацієнтів у критичному стані. Отримані дані аналізують, щоб визначити динаміку змін, окреслити напрями для вдосконалення, а також своєчасно виявити потенційні ризики чи проблеми.
Регулярне навчання та підвищення кваліфікації
Постійні програми навчання та підвищення кваліфікації для членів бригад CCT є ключовими для підтримання й розвитку їхніх навичок і знань. Це включає регулярне оновлення інформації щодо клінічної практики, технологічних новацій, методів комунікації та процедур транспортування.
Безперервне вдосконалення якості
Запровадження культури безперервного вдосконалення якості передбачає активне отримання зворотного зв’язку від усіх зацікавлених сторін, включно з пацієнтами, медичними працівниками та установами, що направляють або приймають пацієнтів. Цей зворотний зв’язок слід використовувати для виявлення напрямів удосконалення та розробки стратегій для усунення виявлених прогалин.
Співпраця та комунікація
Ефективна співпраця та комунікація між усіма сторонами, залученими до транспортування пацієнтів у критичному стані, є ключовими для забезпечення узгодженості дій та надання якісної допомоги. Це включає регулярні зустрічі, дебрифінг та обмін найкращими практиками між членами бригад CCT, установами, що направляють/приймають пацієнтів, і координуючими органами.
Зовнішній аудит і акредитація
Проведення зовнішньої оцінки та акредитації визнаними органами або установами може забезпечити додатковий рівень перевірки та підзвітності для системи CCT. Така зовнішня оцінка гарантує дотримання встановлених стандартів і настанов, підвищує довіру громадськості та сприяє безперервному вдосконаленню.
Завдяки впровадженню надійних процедур забезпечення якості та моніторингу ефективності система CCT може постійно прагнути до найвищого рівня обслуговування пацієнтів у критичному стані під час транспортування та покращувати загальні результати лікування.
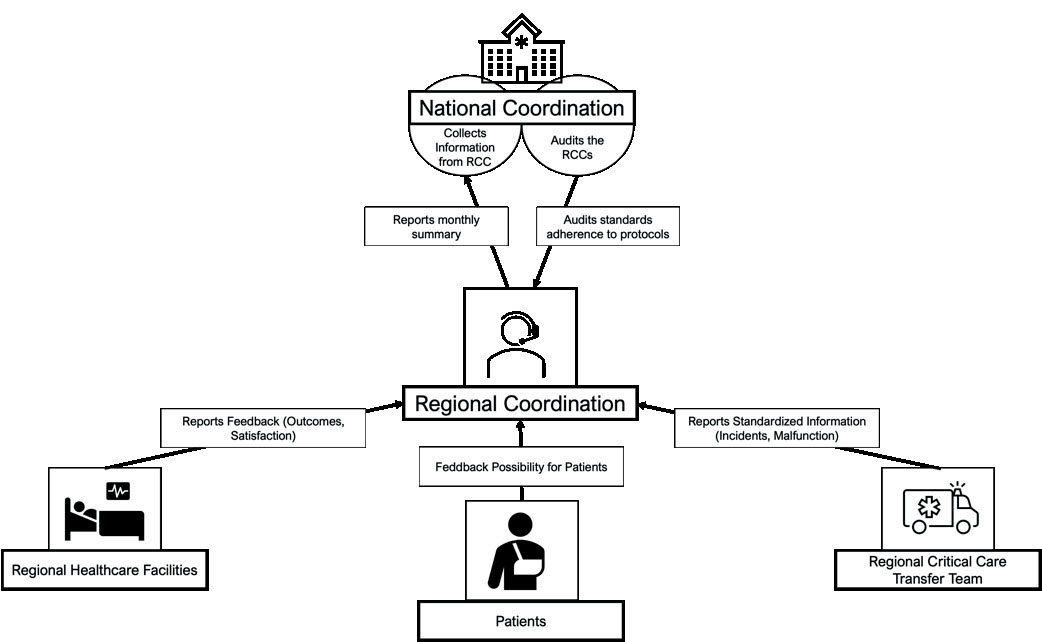
Рисунок 5: Приклад моделі забезпечення якості та моніторингу
Ключові показники ефективності
Забезпечення якості у сфері догоспітальної допомоги має свої особливі виклики через динамічний та часто непередбачуваний характер роботи служб екстреної медичної допомоги. Догоспітальне середовище подібне до «чорної діри», де критичні події відбуваються у дорозі за умов обмеженої видимості та контролю.
Однак впровадження заздалегідь визначених КПЕ дає змогу оцінити якість допомоги, що надається під час догоспітальних втручань. Для забезпечення безперервного моніторингу та оцінки результатів ці показники потребують від медичних бригад дисципліни, злагодженої роботи та професійної відповідальності. Нижче наведено приклади КПЕ, які можуть бути використані службами догоспітальної допомоги для отримання цінної інформації про процеси, виявлення зон для вдосконалення та підвищення якості й безпеки надання допомоги пацієнтам:
| Процес |
| 1 | Час реагування |
| 2 | Адекватна пріоритезація / тріаж пацієнта |
| 3 | Повнота медичної документації |
| Медичні втручання |
| 1 | Рівень успішності забезпечення прохідності дихальних шляхів |
| 2 | Оцінка якості серцево-легеневої реанімації (CPR) |
| 3 | Точність введення лікарських засобів |
| 4 | Ефективність знеболювання / седації |
| 5 | Результати для пацієнта |
| Інциденти |
| 1 | Оперативне звітування про побічні події |
| 2 | Відмова та несправність обладнання |
| 3 | Дотримання заходів інфекційного контролю |
| Співпраця |
| 1 | Командна комунікація |
| 2 | Якість передачі інформації (з погляду бригади) |
| 3 | Якість передачі інформації (з погляду SCC та RCC) |
| Задоволеність |
| 1 | Задоволеність пацієнта |
| 2 | Задоволеність надавача послуг |
| 3 | Задоволеність RCC |
Клінічні настанови та протоколи
У складному та динамічному середовищі охорони здоров’я ефективність та результативність транспортування пацієнтів у критичному стані є основою загальної ефективності системи. Ця важлива функція переважно базується на ретельно розроблених клінічних настановах та стандартних операційних процедурах (СОП). Ці документи не лише стандартизують практики надання допомоги в різних умовах, але й забезпечують безпеку та ефективність транспортувань, дають чіткі протоколи для ведення пацієнтів у критичному або тяжкому стані під час транспортування. У цьому розширеному розділі розглядаються багатогранні ролі клінічних настанов і СОП, їх розробка, впровадження та вплив у межах системи CCT.
Зміст: Клінічні настанови та протоколи для системи транспортування пацієнтів у критичному стані (CCTS)

Необхідність клінічних настанов
Встановлення стандарту надання допомоги
Клінічні настанови забезпечують системний підхід до надання допомоги, пропонуючи стандартизовані протоколи для різних медичних станів і ситуацій, які виникають під час транспортування пацієнтів. Ці настанови розробляють за чітко визначеною процедурою, що поєднує актуальну доказову базу та узгоджену позицію мультидисциплінарної групи фахівців. Вони спрямовані на оптимізацію процесів надання допомоги, гарантуючи, що всі медичні працівники дотримуються єдиного підходу, що забезпечує максимальну безпеку пацієнтів та ефективність лікування.
Підвищення безпеки пацієнтів
Однією з основних функцій клінічних настанов є підвищення безпеки пацієнтів. Запровадження єдиного підходу до процедур невідкладної допомоги зменшує ризик помилок та підвищує передбачуваність реакцій пацієнтів на лікування. Це особливо важливо під час транспортування, коли існує високий ризик змін у стані пацієнта.
Сприяння навчанню та дотриманню стандартів
Клінічні настанови є важливим навчальним інструментом для медичних працівників. Вони забезпечують основу для навчання нового персоналу та безперервного професійного розвитку наявного. Ці настанови гарантують, що всі учасники транспортування пацієнтів добре обізнані з найкращими практиками та протоколами безпеки, підтримуючи високі стандарти надання допомоги та дотримання вимог у всій системі охорони здоровʼя.
Роль стандартних операційних процедур (СОП)
Ефективність роботи
СОП детально описують організаційні та практичні аспекти транспортування пацієнтів, охоплюючи все – від початкового запиту на транспортування до передачі пацієнта медичному закладу, який його приймає. Ці процедури включають логістичні заходи, такі як підготовка транспорту, перевірка обладнання та необхідні комунікаційні протоколи. Стандартизація цих операційних кроків підвищує ефективність і надійність процесу транспортування.
Міждисциплінарна координація
Успішне транспортування пацієнтів у критичному стані потребує безперервної координації між різними бригадами, зокрема лікарями, медичними сестрами та фахівцями з логістики. СОП уточнюють ролі та обов’язки кожного члена бригади, що сприяє ефективній співпраці та знижує ризики непорозумінь або процедурних помилок під час критичних етапів надання допомоги пацієнту.
Контроль якості та безперервне вдосконалення
СОП є динамічними документами, які слід регулярно переглядати та оновлювати з урахуванням удосконалення технологій, процедур і нормативних вимог. Цей безперервний процес перегляду та вдосконалення допомагає зберігати актуальність та ефективність СОП у покращенні результатів лікування пацієнтів і підвищенні ефективність роботи на практиці.
Виклики впровадження протоколів і СОП
Варіативність ресурсів
Рівень забезпечення ресурсами та стан інфраструктури можуть суттєво відрізнятися залежно від умов роботи. Через це впровадження клінічних настанов і стандартних операційних процедур іноді ускладнюється. Щоб зберегти високі стандарти медичної допомоги, ці документи потрібно адаптовувати під конкретні умови, ретельно аналізуючи потреби та застосовуючи гнучкий підхід.
Навчання та дотримання вимог
Забезпечення того, щоб весь персонал був навчений та дотримувався оновлених настанов і СОП, є постійним викликом, особливо у великих медичних системах з високою плинністю кадрів. Постійна освіта та моніторинг мають вирішальне значення для підтримання відповідності та професійної компетентності у сфері транспортування пацієнтів у критичному стані.
Співпраця між лікарнями
Ефективність транспортування пацієнтів часто залежить від безперервної співпраці між установами, що направляють і приймають пацієнтів. Стандартизовані настанови і СОП мають бути впроваджені та дотримані всіма сторонами для забезпечення безперервності та якості медичної допомоги під час транспортування.
Висновки
Клінічні настанови та СОП є критично важливими для успішного функціонування системи CCT. Вони забезпечують структурований підхід до надання допомоги, підвищують безпеку та покращують операційну ефективність.Впровадження таких настанов потребує подолання низки викликів — різний рівень ресурсного забезпечення, необхідність додаткового навчання персоналу та налагодження співпраці між лікарнями. Для цього потрібні скоординовані дії всіх учасників системи CCT, зокрема медичних працівників, органів управління охороною здоров’я та освітніх установ. Постійне удосконалення цих настанов і СОП та їх адаптація до змін у сфері охорони здоров’я дозволяють здійснювати транспортування пацієнтів у критичному стані більш безпечно та ефективно, що зрештою покращує результати лікування пацієнтів.
Розділ 4. Процес транспортування
Вступ
Транспортування пацієнтів у критичному стані між медичними закладами є складним і надзвичайно відповідальним процесом, який вимагає ретельного планування, чіткої комунікації та стандартизованих протоколів. Настанова «Процес транспортування» покликана забезпечити чітку й комплексну структуру дій для безпечного та ефективного перевезення пацієнтів, які потребують інтенсивної терапії — від первинної оцінки та ухвалення рішення про транспортування до аналізу результатів після його завершення. Цей документ розроблено для підтримки медичних працівників, координаційних центрів і бригад CCT у розумінні та впровадженні найкращих практик транспортування пацієнтів у критичному стані з метою покращення результатів лікування пацієнтів та забезпечення безперервності медичної допомоги.
Настанова починається з визначення ключових ролей і обов’язків, деталізуючи взаємодію між медичними закладами, що направляють і приймають пацієнтів, центрами координації та бригадами CCT. У ній надаються докладні рекомендації щодо первинної оцінки стану пацієнта, критеріїв для прийняття рішення про транспортування та способів ініціювання запиту на транспортування, із застосуванням стандартизованих процедур, які забезпечують точну передачу важливої інформації. Центральним елементом цієї настанови є роль центру координації, який управляє всім процесом транспортування — комунікуючи з обома закладами (що направляє та приймає пацієнта), знаходячи ресурси для лікування та забезпечуючи повну поінформованість і підготовленість бригади транспортування.
«Процедура транспортування» підкреслює критичну необхідність безперервного обміну інформацією на всіх етапах — від підготовки закладу, що направляє пацієнта, та бригади транспортування до підтвердження наявності місць у медичному закладі, який приймає пацієнта. У документі викладено протоколи активаціі бригади CCT, зосереджено увагу на готовності бригади, обладнанні, стандартах безпеки та планах транспортування. У ньому також описано весь процес транспортування пацієнта — від початкової передачі до догляду під час транспортування і формального приймаючий ЗОЗ. Кожен етап підтримується стандартними операційними процедурами та контрольними списками, щоб жодна деталь не була упущена.
Щоб сприяти постійному вдосконаленню, настанова включає потужні заходи забезпечення якості та заохочує впровадження КПЕ для моніторингу результативності й безпеки процесу транспортування. Запропоновано стратегії проведення дебрифінгу після транспортування та аналізу якості з метою формування культури навчання й вдосконалення. Крім того, надано детальні протоколи з підготовки до надзвичайних ситуацій і планування дій на випадок непередбачуваних обставин для пом’якшення можливих викликів під час транспортування.
Настанованаголошуєнаважливостіміждисциплінарноїспівпраці,навчаннятастандартівкомпетентності, щоб гарантувати належну підготовку всього персоналу, задіяного в процесі транспортування. Інтеграція концепції «Справедлива культура» та принципів управління командними ресурсами (Crew Resource Management, CRM) підсилює орієнтованість настанови на відкриту комунікацію, ефективну командну взаємодію та відсутність карального підходу до помилок, що, у свою чергу, сприяє підвищенню безпеки й якості медичної допомоги під час транспортування пацієнтів у критичних станах.
Цей комплексний документ слугує ресурсом для медичних систем, допомагаючи стандартизувати протоколи транспортування, покращити комунікацію між усіма сторонами та забезпечити своєчасне й належне надання допомоги під час міжлікарняних перевезень. Його доповнюють додатки з практичними інструментами — шаблонами, чек-листами та чіткими визначеннями — для полегшення впровадження. «Процес транспортування» пропонує шлях до постійного покращення якості, гарантуючи, що транспортування пацієнтів у критичному стані відбувається з найвищим рівнем безпеки, ефективності та орієнтованості на пацієнта.
Ролі та обовʼязки
Процедура транспортування залучає різні організаційні структури та процеси. Для створення безпечної, ефективної та стійкої системи транспортування необхідно чітко окреслити ролі, обов’язки та взаємодію між зацікавленими сторонами. У межах системи CCT кілька сторін мають чітко визначені ролі та обов’язки, що є критично важливими для забезпечення ефективної та скоординованої допомоги під час транспортування пацієнтів у критичному стані або з травмами.
Направляючий ЗОЗ (SHF)
Направляючий ЗОЗ, є відправною точкою будь-якого транспортування пацієнтів у критичному стані та несе ключову відповідальність за те, щоб такого пацієнта було безпечно та ефективно переведено на відповідний рівень медичної допомоги. Ця роль охоплює низку узгоджених дій, які мають бути виконані точно та швидко з метою оптимізації результатів лікування пацієнта при дотриманні високих стандартів медичної допомоги протягом усього процесу транспортування. Розглянемо детальніше основні аспекти ролей і обов’язків направляючого ЗОЗ, а також системні рекомендації, необхідні для ефективного забезпечення цих дій.
| Ключові рекомендації: SHF |
| Р 1.1 | Впровадити стандартизовані протоколи оцінювання. |
| P 1.2 | Проводити підготовку клінічного персоналу з питань прийняття обґрунтованих рішень. |
| P 1.3 | Застосовувати інструменти підтримки прийняття клінічних рішень для оцінювання показань до транспортування пацієнтів. |
| P 1.4 | Розробити «контрольні списки перед транспортуванням» для стабілізації пацієнта. |
| P 1.5 | Забезпечити наявність необхідного обладнання та медикаментів. |
| P 1.6 | Встановити протоколи комунікації для запитів на транспортування. |
| P 1.7 | Використовувати стандартизовану документацію з транспортування. |
| P 1.8 | Призначити окремого координатора транспортування. |
| P 1.9 | Використовувати стандартизовані шаблони документації. |
| P 1.10 | Підтримувати контрольний список інформації для передачі ССТ. |
| P 1.11 | Впровадити структуровані протоколи передачі (наприклад, SBAR). |
| P 1.12 | Забезпечити контрольовані зони для безпечної передачі. |
| P 1.13 | Створити канали комунікації для постійного оновлення інформації. |
| P 1.14 | Підтвердити наявність місць та ресурсів у приймаючому ЗОЗ. |
| P 1.15 | Поділитися повним планом лікування з приймаючим ЗОЗ. |
| P 1.16 | Створити «протоколи організації транспортування» з деталізацією маршруту та виду транспорту. |
| P 1.17 | Розробити план дій на випадок непередбачуваних ситуацій. |
Оцінка стану пацієнта та рішення про транспортування
Першим і найважливішим обов’язком направляючого ЗОЗ, є ретельна оцінка стану пацієнта. Комплексна оцінка необхідна для визначення, чи виходять потреби пацієнта у лікуванні за межі можливостей наявного закладу охорони здоров’я. Якщо так, це слугуватиме підставою для його транспортування до закладу вищого рівня. Цей процес потребує використання стандартизованих інструментів оцінювання, що гарантують уніфікованість та належну ретельність оцінки у різних медичних працівників і за різних клінічних обставин.
Медичний персонал повинен бути добре підготовленим до розпізнавання випадків, коли пацієнту потрібна спеціалізована або високоспеціалізована допомога, враховуючи такі фактори, як важкість захворювання (поранення, травми), необхідні втручання та прогноз. Інструменти підтримки прийняття рішень можуть бути надзвичайно цінними для того, щоб допомогти клініцистам ухвалювати об’єктивні рішення на основі конкретних критеріїв і клінічних показників, забезпечуючи врахування всіх аспектів стану пацієнта в процесі ухвалення рішень.
Стабілізація та підготовка пацієнта до транспортування
Стабілізація пацієнта є критично важливим обов’язком до початку будь-якого транспортування. Метою направляючого ЗОЗ є забезпечити максимально стабільний стан пацієнта для мінімізації ризиків під час транспортування. Цей процес включає забезпечення прохідності дихальних шляхів, надання необхідних медикаментів та забезпечення заходів підтримки життєдіяльності. З метою надання безпечного транспортування, необхідно ретельно підготувати пацієнта, враховуючи оцінку потреб у медичному обладнанні, встановлення внутрішньовенних ліній та, за потреби, забезпечення підтримки дихальної функції. На цьому етапі стандартизований «чек лист перед транспортуванням» має ключове значення, оскільки допомагає переконатися, що всі аспекти стабілізації враховано, та запобігти будь-яким пропущеним деталям, які можуть вплинути на безпеку пацієнта. Направляючий ЗОЗ також повинен мати оперативний доступ до необхідних медичних матеріалів, лікарських засобів і спеціалізованого обладнання, щоб забезпечити стабілізацію пацієнта в максимально можливому обсязі перед транспортуванням.
Комунікація з центром координації
Ефективна комунікація між направляючим ЗОЗ і центром координації є основою успішного транспортування. Після ухвалення рішення про транспортування направляючий ЗОЗ має подати офіційний запит на транспортування, надаючи чітку та вичерпну інформацію про медичну історію пацієнта, його поточний стан і потреби в лікуванні.
Щоб цей процес був ефективним і без помилок, направляючий ЗОЗ повинен мати структуровані комунікаційні протоколи та стандартизовану документацію для запитів на транспортування. Електронні форми для транспортування, якщо можливо, забезпечують покриття всіх необхідних деталей та швидку й точну передачу інформації. Крім того, призначений координатор транспортування або контактна особа в направляючому ЗОЗ можуть оптимізувати цей процес, щоб запобігти затримкам або перервам у комунікації.
Обмін інформацією та документація
Належне ведення медичної документації є обов’язковою умовою безпечного транспортування пацієнтів. Направляючий ЗОЗ несе відповідальність за збирання та передачу всієї відповідної інформації про пацієнта до центру координації, бригади транспортування та приймаючого ЗОЗ. Цей обмін включає детальні медичні записи, анамнез, призначені медикаменти, проведені втручання та будь-які спеціальні інструкції з догляду. Якість цієї інформації має критичне значення, оскільки вона дозволяє персоналу приймаючого ЗОЗ підготуватися до прибуття пацієнта, а бригаді транспортування — мати всю необхідну інформацію для ведення пацієнта під час транспортування.
Стандартизовані шаблони та форми для транспортування гарантують, що нічого не буде упущено, тоді як електронні медичні записи (EMR) можуть пришвидшити обмін інформацією. Чітка передача інформації зменшує кількість непорозумінь і запобігає можливим затримкам чи ускладненням під час транспортування.
Передача пацієнта бригаді CCT
Структурований і детальний процес передачі має вирішальне значення для безпеки та безперервності надання медичної допомоги під час транспортування. Направляючий ЗОЗ повинен ефективно передати нагляд за пацієнтом бригаді CCT, яка супроводжуватиме пацієнта під час транспортування. Передача містить актуальну інформацію про стан пацієнта, його життєві показники та останні зміни у плані надання медичної допомоги.
Формалізований протокол передачі, наприклад SBAR має бути впроваджений, щоб гарантувати чітку та послідовну передачу всієї необхідної інформації. Крім того, у відправляючому закладі слід створити спеціально відведену зону для передачі, яка дозволить бригаді CCT переконатися, що вони отримали всю необхідну інформацію, обладнання та медикаменти.
Координація з приймаючим ЗОЗ
Протягом усього процесу транспортування направляючий ЗОЗ, має працювати у співпраці з центром координації, щоб приймаючий ЗОЗ був поінформованим і підготовленим до прибуття пацієнта. Це включає підтвердження того, щоб приймаючий ЗОЗ мав можливість прийняти пацієнта і забезпечити належний догляд та персонал на момент прибуття пацієнта.
Безперервна комунікація між направляючим ЗОЗ, центром координації та приймаючим ЗОЗ є необхідною для обміну інформацією в режимі реального часу, очікуваним часом прибуття та будь-якими критичними змінами в стані пацієнта. Своєчасна та ефективна комунікація забезпечує безперервність передачі пацієнта після його прибуття до закладу охорони здоров’я (RHF) та дає змогу бригаді завчасно підготуватися до проведення необхідних медичних втручань.
Підготовка логістичного забезпечення транспортування
Логістика транспортування вимагає ретельного планування. (SHF) Направляючий ЗОЗ у співпраці з центром координації і бригадою CCT повинні точно визначити спосіб транспортування (наземне або повітряне), час транспортування та будь-які особливі потреби в обладнанні чи персоналі. Усі деталі, зокрема планування маршруту, готовність транспорту та заходи безпеки, мають бути ретельно сплановані, щоб забезпечити безпечне та своєчасне транспортування.
Слід розробити протоколи логістики транспортування, які деталізують кожен етап процесу, включаючи надзвичайні ситуації та плани дій на випадок непередбачених обставин, таких як зміни в стані пацієнта, затримки транспорту або відмова обладнання.
Впровадження цих рекомендацій дає змогу забезпечити виконання кожного етапу транспортування на високому рівні, дбаючи про ефективність, безпеку та якість, що в підсумку підвищує шанси на успішний результат для критично хворих пацієнтів, які потребують спеціалізованої допомоги.
Приймаючий ЗОЗ (RHF)
| Ключові рекомендації: SHF |
| Р 2.1 | Розробити систему відстеження ліжко-місць у режимі реального часу. |
| P 2.2 | Виділити зону тріажу або відділення ЕМД для переведених пацієнтів. |
| P 2.3 | Встановити чіткі протоколи комунікації. |
| P 2.4 | Призначити відповідальну особу, яка координуватиме всю комунікацію щодо переведення. |
| P 2.5 | Використовувати захищені та зашифровані системи зв’язку для обміну даними пацієнтів. |
| P 2.6 | Використовувати стандартизовану структуру передачі (наприклад, ISBAR). |
| P 2.7 | Забезпечити надання медичної допомоги одразу після прибуття пацієнта. |
| P 2.8 | Створити спеціально визначену зону для передачі з належним моніторинговим обладнанням. |
| P 2.9 | Запровадити «протокол прибуття» для швидкої оцінки та втручання. |
| P 2.10 | Забезпечити наявність фахівців для надання невідкладної допомоги. |
| P 2.11 | Надати ресурси для безперервного моніторингу та підтримки. |
| P 2.12 | Стандартизувати шаблони документації для швидкого й точного внесення інформації. |
| P 2.13 | Створити процес дебрифінгу після прибуття пацієнта. |
| P 2.14 | Встановити протоколи забезпечення якості для відстеження результатів і проблем у процесі. |
| P 2.15 | Використовувати зворотний зв’язок для вдосконалення процесу транспортування та навчання. |
Приймаючий ЗОЗ відіграє важливу роль у забезпеченні ефективного переведення та безперервності надання допомоги тяжкохворим пацієнтам. Після того як направляючий ЗОЗ ухвалює рішення про переведення пацієнта, приймаючий ЗОЗ має оперативно підготуватись і скоординувати дії для надання необхідного рівня спеціалізованої допомоги після прибуття пацієнта. Нижче наведено розподіл ключових ролей і обов’язків приймаючого ЗОЗ, а також рекомендації щодо системного підходу для забезпечення безперебійного та ефективного процесу переведення.
Підготовка до прибуття пацієнта та його прийому
Як тільки запит на переведення підтверджено, приймаючий ЗОЗ має переконатися, що зроблено всі необхідні приготування для прийому пацієнта. Це означає підтвердження наявності відповідного ліжка, готовність спеціального обладнання або медикаментів, необхідних для пацієнта, а також підготовку умов, у яких пацієнта можна буде ефективно прийняти. Мета — мінімізувати будь-які затримки після прибуття пацієнта та забезпечити негайне й належне лікування.
Для цього критично важливо мати систему відстеження місць у режимі реального часу, яка дозволить швидко виявляти та підтверджувати наявність вільних місць. Приймаючий ЗОЗ також має визначити спеціальну зону, куди можуть надходити пацієнти після транспортування для тріажу та прийому, з наявним персоналом і обладнанням, готовими до роботи в критичній ситуації.
Здійснення комунікації та отримання підтвердження від центру координації та направляючого ЗОЗ
Одним із ключових завдань приймаючого ЗОЗ є підтримання відкритих і чітких каналів комунікації з центром координації і направляючого ЗОЗ. Це забезпечує надходження актуальної інформації щодо стану пацієнта, статусу транспортування та будь-яких змін, які можуть виникнути в процесі транспортування. Комунікація має бути чіткою та оперативною, щоб приймаючий заклад міг ефективно підготуватися до прибуття пацієнта.
Запровадження стандартизованих протоколів комунікації важко переоцінити. RHF має визначити відповідальну особу, яка здійснюватиме управління комунікацією на всіх етапах транспортування, щоб забезпечити безперебійний обмін інформацією між усіма сторонами. Крім того, використання захищених електронних медичних записів або інших зашифрованих інструментів зв’язку гарантує, що конфіденційна інформація про пацієнта передається безпечно й ефективно.
Активація персоналу RHF
Після підтвердження транспортування RHF має активувати мультидисциплінарну бригаду здатну прийняти пацієнта після прибуття. До цієї бригади зазвичай входять лікарі та середній медперсонал, готові надати необхідні втручання після прибуття пацієнта. Кожен член бригади має чітко розуміти свою роль — чи то первинний тріаж, стабілізація, чи надання спеціалізованої допомоги відповідно до потреб пацієнта.
Запровадження протоколів за функціями допомагає гарантувати, що кожен учасник бригади знає свої обов’язки — від прийому пацієнта до надання розширеної допомоги при загрозливих станах, якщо це потрібно. Для підтримки готовності персонал має регулярно проходити навчання щодо протоколів транспортування - це дозволить їм ефективно реагувати на будь-які критичні ситуації, пов’язані з транспортуванням.
Процедура передачі пацієнта від бригади CCT
Процес передачі між бригадою CCT і RHF є критичним моментом, який потребує чіткого та структурованого підходу, щоб ніяка інформація не була втрачена під час передачі пацієнта. Як тільки пацієнт прибуває, бригада CCT повинна передати всю відповідну медичну інформацію, включно з поточним станом пацієнта, маніпуляціями, проведеними під час транспортування, та будь-якими іншими важливими клінічними даними.
Щоб досягти цього, рекомендується використовувати стандартизовану структуру передачі інформації, таку як ISBAR). Така структурована комунікація забезпечує передачу всієї важливої інформації без будь-яких втрат. Спеціально відведене місце для передачі пацієнта, обладнане необхідною моніторинговою апаратурою, сприяє безпечній та організованій передачі, дозволяючи бригаді RHF негайно розпочати надання необхідної допомоги.
Забезпечення безперервного надання допомоги та стабілізація стану пацієнта
RHF має бути готовим вчасно надати спеціалізовану допомогу для стабілізації стану пацієнта відразу після його прибуття. Бригада RHF повинна оперативно оцінити стан пацієнта й застосувати відповідні втручання, щоб забезпечити його стабільність. З огляду на терміновість і складність таких ситуацій, RHF повинен мати чіткий «протокол прибуття», який допомагає здійснювати швидку оцінку, прийняття рішень і лікування.
Для ефективного та безперервного надання допомоги, RHF має мати у своєму розпорядженні спеціалістів, доступних постійно або на виклик, які здатні провести критично необхідні втручання. Присутність відповідних ресурсів для постійного моніторингу та підтримки в перші години після
транспортування є надзвичайно важливою для стабілізації стану пацієнта та швидкого реагування на ускладнення, що можуть виникнути.
Документація та управління інформацією
Коректнеоформленнядокументаціїєнаріжнимкаменемпроцесупереведення,іRHFнесевідповідальність за належну фіксацію всієї інформації, отриманої від бригади CCT. Це включає документування поточного стану пацієнта, процедур, проведених під час транспортування, а також будь-якої додаткової допомоги, наданої після прибуття. Належна документація не лише підтримує прийняття клінічних рішень, а й забезпечує чіткий запис усіх етапів транспортування пацієнта.
Рекомендується використовувати електронні медичні історії пацієнтів (EHRs) для оптимізації цього процесу, адже це дозволяє швидко та точно вносити дані. Стандартизовані шаблони для фіксації інформації про переведення пацієнта допомагають уніфіковано відобразити всі важливі деталі та забезпечують чіткість дій усіх членів команди, залучених до надання допомоги.
Зворотний зв’язок з центром координації та підвищення якості
Після завершення транспортування RHF відіграє важливу роль у наданні зворотного зв’язку центру координації щодо процесу транспортування. Це передбачає оцінку ефективності транспортування, клінічних результатів для пацієнта та труднощів, що виникли під час процесу транспортування чи передачі пацієнта. Такий зворотний зв’язок є ключовим для безперервного вдосконалення системи, дозволяючи своєчасно усувати недоліки та коригувати протоколи для наступних трансферів.
Регулярний дебрифінг повинен проводитися після кожного транспортування для аналізу того, що пройшло добре, і виявлення сфер, які потребують покращення. Протоколи забезпечення якості, наприклад, відстеження результатів пацієнтів і ефективності процесу, допомагають виявити сфери, де потрібно покращити навчання, ресурси або системи. Мета — створити середовище постійного навчання та вдосконалення, що дозволить RHF адаптуватися до нових викликів і забезпечувати найвищий рівень допомоги пацієнтам у критичному стані.
Бригада транспортування пацієнтів у критичному стані (CCTT)
Бригада CCT відіграє ключову роль у безпечному та ефективному транспортування і пацієнтів у критичному стані або постраждалих пацієнтів між медичними закладами. Основна мета бригади — забезпечення безперервного, високоякісного догляду під час транспортування, підтримання стабільного стану пацієнта та реагування на будь-які невідкладні стани. Для цього бригада CCT має бути добре підготовленою, висококваліфікованою та здатною оперативно реагувати на різноманітні сценарії. Нижче наведено детальний огляд ключових обов’язків бригади CCT і рекомендованих механізмів для покращення процесу переведення.
| Ключові рекомендації: бригада CCT |
| Р 3.1 | Визначити склад бригади відповідно до потреб пацієнта. |
| Р 3.2 | Забезпечити регулярне навчання з клінічних навичок і протоколів надання екстреної допомоги. |
| Р 3.3 | Використовувати стандартизований чек-лист перед транспортуванням для обладнання, медикаментів і логістики. |
| Р 3.4 | Перевіряти плани переведення та резервні варіанти разом з бригадою. |
| Р 3.5 | Підтримувати зв’язок із SHF та RHF для отримання оновлень. |
| Р 3.6 | Використовувати чек-листи обладнання відповідно до потреб пацієнта. |
| Р 3.7 | Переконатися, що все обладнання справне та придатне до транспортування. |
| Р 3.8 | Розробити клінічні протоколи для надання екстреної допомоги. |
| Р 3.9 | Підтримувати комунікацію в бригаді для швидкого реагування. |
| Р 3.10 | Використовувати структуровані протоколи передачі (наприклад, ISBAR). |
| Р 3.11 | Проводити передачу пацієнта в контрольованому середовищі. |
| Р 3.12 | Призначити відповідального за комунікацію для забезпечення чіткості та узгодженості інформації для забезпечення чіткості. |
| Р 3.13 | Забезпечити безпеку пацієнта та обладнання під час транспортування. |
| Р 3.14 | Дотримуватися процедур щодо ЗІЗ (засобів індивідуального захисту) та інфекційного контролю. |
| Р 3.15 | Розробити плани дій у разі відмови обладнання або погіршення стану пацієнта. |
| Р 3.16 | Надавати регулярне оновлення інформації для RHF під час переведення. |
| Р 3.17 | Підготувати стислий звіт для передачі інформації. |
| Р 3.18 | Забезпечити безперервне функціонування обладнання для моніторингу та підтримки життєвих функцій пацієнта. |
| Р 3.19 | Проводити дебрифінги після кожного транспортування. |
| Р 3.20 | Документувати відгуки та проблеми для покращення якості. |
| Р 3.21 | Використовувати зібрану інформацію для вдосконалення протоколів і навчання. |
Склад бригади та готовність
Успішне транспортування починається з правильного складу бригади. Бригада CCT є спеціалізованою міждисциплінарною групою, яка зазвичай складається з лікаря, що має досвід інтенсивної терапії (наприклад, анестезіолога - інтенсивіста або лікаря з МНС, парамедика, та іншого персоналу, залучення якого зумовлене станом пацієнта. Враховуючи різноманітність потреб пацієнтів, склад бригади має бути досить гнучким, щоб включати спеціалістів залежно від тяжкості та характеру стану пацієнта.
Щоб забезпечити це, бригада CCT повинна мати чітко визначені протоколи, які регулюють склад бригади для різних типів транспортуванняів. Безперервне навчання має вирішальне значення, щоб гарантувати, що кожен член бригади володіє необхідними навичками як для планових, так і для екстрених випадків під час транспортування. Крім того, підтримка добре організованого реєстру персоналу дозволяє швидко сформувати бригаду та забезпечувати її готовність у разі потреби у транспортуванні.
Підготовка та планування до транспортування
Перш ніж бригада CCT розпочне транспортування, необхідна ретельна підготовка. Це передбачає перегляд медичної документації пацієнта, оцінку його клінічного стану та прогнозування можливих ускладнень під час транспортування. Базові етапи включають детальне планування маршруту, вибір
виду транспорту (наземна чи повітряна швидка допомога) та підготовку необхідного обладнання й медикаментів, упакованих і готових до використання.
Уніфікований чек-лист для підготовки до транспортування може полегшити цю підготовку, адже він враховує усі аспекти потреб пацієнта, справність обладнання та логістичні заходи. Бригада CCT також повинна тісно співпрацювати як із SHF, так і з RHF для збору всієї необхідної інформації, гарантуючи, що бригада повністю поінформована про стан пацієнта та будь-які спеціальні вимоги.
Підготовка обладнання та медикаментів
Критично важливою відповідальністю бригади CCT є забезпечення того, щоб усе обладнання та медикаменти, необхідні для транспортування, були підготовлені та справні. З огляду на високий ризик таких перевезень, усі пристрої мають бути портативними, надійними й здатними підтримувати життєві функції пацієнта навіть за складних умов, таких як обмежений простір або турбулентність під час авіаперевезень.
Стандартизовані чек-листи обладнання є незамінними адже такі дозволяють впевнитися, що монітори, апарати штучної вентиляції легень, джерела кисню, інфузійні насоси та медикаменти для надання невідкладної допомоги медикаменти готові до використання. Перевірка обладнання має проводитись проводитися до відправлення — з підтвердженням, що всі пристрої справні, батареї заряджені, а резервні засоби наявні при потребі. Під час кожного трансферу має бути доступний набір медикаментів, що включає засоби для седації, знеболення, підтримки серцево-судинної системи та надання невідкладної допомоги.
Моніторинг і медична допомога під час транспортування
Під час транспортування бригада CCT зобов’язана забезпечувати безперервний моніторинг і оцінку стану пацієнта. Бригада повинна контролювати життєво важливі показники, гемодинамічну стабільність, вентиляцію та інші клінічно важливі параметри, що відображають стан здоров’я пацієнта. Під час транспортування бригада CCT зобов’язана забезпечувати безперервний моніторинг пацієнта та бути готовою до своєчасного втручання для стабілізації його клінічного стану у разі погіршення або виникнення непередбачених подій.
Портативні системи моніторингу є критично важливими, оскільки забезпечують безперервне отримання ключових показників клінічного стану пацієнта. Бригада CCT повинна діяти за чітко визначеними клінічними протоколами для реагування на невідкладні стани, зокрема порушення прохідності дихальних шляхів та функції дихання, критичні порушення ритму чи гемодинамічну нестабільність, а також підтримувати ефективну комунікацію між членами команди для оперативного ухвалення рішень і своєчасного втручання протягом усього транспортування.
Комунікація та передача інформації в закладах, що направляють і приймають
Чітка комунікація — основа успішного транспортування. Бригада ССТ повинна здійснити детальну передачу інформації від SHF, до RHF після завершення транспортування. Ця передача має охоплювати всі важливі аспекти стану пацієнта: надане лікування до та під час транспортування, зміни в клінічному статусі та будь-які потреби в інтенсивній терапії.
Структуровані схеми передачі інформації, такі як ISBAR, допомагають забезпечити чітку та стислу передачу всієї необхідної інформації. Процес має відбуватися у контрольованому середовищі, що забезпечує належну комунікацію та безперервну, узгоджену передачу клінічної відповідальності й опіки над пацієнтом. Призначення у складі бригади CCT відповідального за комунікацію сприяє чіткості та послідовності під час передачі.
Безпека пацієнта та управління ризиками під час транспортування
Безпека пацієнта є найвищим пріоритетом для бригади ССТ і вимагає уважного ставлення як до клінічних, так і до логістичних ризиків. Необхідно надійно зафіксувати пацієнта та обладнання під час транспортування, запобігти зміщенню або падінню, а також забезпечити фізичну безпеку членів бригади. Крім того, бригада ССТ повинна дотримуватися суворих протоколів інфекційного контролю, використовуючи ЗІЗ, щоб захистити як пацієнта, так і медичну бригаду.
Бригада ССТ також повинна бути готова до непередбачуваних ситуацій, таких як несправності обладнання, зміни маршруту або раптове погіршення клінічного стану пацієнта. Для таких сценаріїв мають бути розроблені додаткові СОП, що забезпечить готовність бригади до реагування на будь-яку ситуацію без шкоди для безпеки пацієнта.
Координація з RHF з метою вчасного та безперервного транспортування пацієнта
Однією з ключових функцій бригади ССТ є ефективна координація з RHF, щоб забезпечити готовність бригади RHF до надання допомоги одразу після прибуття пацієнта. Ця координація включає регулярне оновлення інформації про стан пацієнта під час транспортування, орієнтовний час прибуття та проведені втручання.
Для забезпечення безперервної передачі бригада CCT повинна підготувати стислий клінічний звіт про транспортування та поточний стан пацієнта,забезпечивши узгоджену передачу клінічної відповідальності персоналу RHF. Обладнання для моніторингу та підтримки життєвих функцій, використане під час транспортування, має бути оперативно підключене до систем RHF для безперервного спостереження та надання допомоги.
Центр координації
Центр координації є оперативним ядром процесу транспортування пацієнтів у критичному стані. Він виконує роль диригента, який координує складний процес переміщення пацієнта з одного медичного закладу до іншого. Цей центральний вузол відповідає за безперервне управління всіма етапами транспортування — від оцінки потреб до визначення необхідних ресурсів і координації дій бригади ССТ на кожному етапі маршруту. Характер роботи центру координації змінюється залежно від того, чи здійснюється транспортування в межах одного регіону, між регіонами або за межі країни. Кожен тип транспортування має свої виклики, і центр координації має бути готовим ефективно їх долати.
| Ключові рекомендації: центр координації та його основні функції |
| Р 4.1 | Створити систему підтримки прийняття рішень для оцінки терміновості, клінічних потреб і логістики транспортування. |
| Р 4.2 | Призначити спеціалізовані бригади для внутрішньо регіональних і міжрегіональних транспортувань. |
| Р 4.3 | Впровадити критерії пріоритетності на основі клінічної терміновості, відстані та наявності ресурсів. |
| Р 4.4 | Використовувати централізовану платформу зв’язку для оновлень у реальному часі та координації. |
| Р 4.5 | Призначити офіцера зв’язку для контролю всіх оновлень і координації взаємодії між SHF, RHF та бригадою ССТ. |
| Р 4.6 | Створити спеціальні протоколи комунікації для внутрішньо регіональних і міжрегіональних перевезень. |
| Р 4.7 | Розробити та підтримувати в режимі реального часу базу даних ліжок у відділеннях інтенсивної терапії, спеціалізованих відділень та наявних ресурсів у всіх закладах. |
| Р 4.8 | Установити угоди про швидке реагування між SHF та RHF, для оптимального розподілу місць. |
| Р 4.9 | Уніфікувати протоколи підтвердження наявності місць, забезпечивши готовність RHF, перед передачею пацієнта. |
| Р 4.10 | Запровадити структурований брифінг перед транспортуванням для бригади ССТ, що охоплює всі клінічні та логістичні аспекти. |
| Р 4.11 | Забезпечити, щоб вибір способу транспортування враховував терміновість, стабільність пацієнта та відстань. |
| Р 4.12 | Розробити плани дій на випадок надзвичайних ситуацій під час транспортування та довести їх до відома бригади ССТ. |
| Р 4.13 | Використовувати засоби моніторингу в реальному часі для відстеження місцеперебування та стану бригади ССТ і пацієнта. |
| Р 4.14 | Налагодити регулярний звʼязок між центром координації і бригадою ССТ під час транспортування. |
| Р 4.15 | Впровадити протоколи ескалації для надзвичайних ситуацій, забезпечивши оперативну підтримку для бригади ССТ. |
| Р 4.16 | Проводити структуровані сесії обговорення з усіма сторонами після кожного транспортування для отримання зворотного звʼязку. |
| Р 4.17 | Відстежувати ключові показники ефективності, такі як час транспортування, клінічні результати та ефективність комунікації. |
| Р 4.18 | Використовувати дані після транспортувального аналізу для оновлення програм навчання, протоколів і покращення майбутніх перевезень. |
Обробка запитів на транспортування та ухвалення рішень
Подорож починається з моменту надходження запиту на транспортування. Центр координації є першим пунктом контакту, який отримує виклик від SHF, щодо критично хворого пацієнта, якого необхідно перевезти до закладу, краще обладнаного для надання медичної допомоги. У такі моменти важливими є швидке та чітке ухвалення рішень. бригада центру координації повинна негайно оцінити терміновість ситуації, медичні потреби пацієнта та ресурси, необхідні для здійснення транспортування.
У випадку внутрішньорегіональних перевезень процес зазвичай проходить швидко. Центр координації, який має повну картину місцевих ресурсів лікарень і варіантів транспортування, може оперативно визначити відповідний RHF. Такі транспортування зазвичай відбуваються на короткі відстані, тому основна увага приділяється швидкій мобілізації — визначенню вільного ліжка, направленню бригади ССТ та якнайшвидшому транспортування і пацієнта.
Однак у разі міжрегіональних перевезень складність зростає. Більші відстані, можливі регіональні передавання відповідальності та потреба у спеціалізованому транспорті (наприклад, санітарна авіація) вимагають додаткової координації. Центр координації повинен враховувати такі чинники, як час у дорозі, рівень спеціалізованої допомоги, необхідної в RHF, а також можливості бригади транспортування забезпечувати безперервну допомогу під час потенційно тривалої подорожі. У цій ситуації роль центру координації подібна до ролі диспетчера й стратегічного планувальника, який гарантує ретельне планування кожного аспекту транспортування.
Налагодження комунікаційних циклів для ефективної координації
Основою роботи центру комунікації є комунікація. Надійні комунікаційні цикли є критично важливими для безперебійного обміну інформацією між SHF, RHF та бригадою ССТ. Уся інформація — від оновлень щодо стану пацієнта, змін у наявності місць до логістичних викликів у дорозі — має передаватися оперативно, щоб усі учасники процесу залишалися на одній хвилі.
Для внутрішньорегіональних перевезень комунікаційної петлі зазвичай є простішим. Оскільки ці транспортування відбуваються в межах меншої географічної зони, оновлення в реальному часі є критично важливими для оперативних і ефективних дій. Координаційний центр підтримує прямий зв’язок як із закладом охорони здоровʼя, який відправляє пацієнта (SHF), так і з закладом охорони здоровʼя, який отримує пацієнта, а також із бригадою ССТ після її виїзду. Така постійна двостороння комунікація дає Координаційному центру змогу швидко реагувати на зміни та забезпечувати готовність RHF прийняти пацієнта без затримок.
У випадку міжрегіональних перевезень складність комунікаційного циклу суттєво зростає. Такі транспортування можуть включати декілька координаційних центрів у різних регіонах, різні види транспортування та потребу в детальному плануванні. У цьому разі Координаційний центр відіграє роль ключового посередника, забезпечуючи безперервність і чіткість комунікації попри масштаб координації. Центр забезпечує регулярне інформування бригади ССТ, своєчасне повідомлення RHF про зміни у стані пацієнта, а також організовує всі логістичні процеси для безпечної та злагодженої передачі пацієнта від бригади ССТ до закладу охорони здоров’я.
Визначення доступних ресурсів і розподіл ліжкового фонду
Одним із критичних завдань для центру координації є пошук відповідного RHF, що має достатні потужності для надання необхідної медичної допомоги. Пошук необхідних ресурсів часто відбувається в умовах обмеженого часу, адже пацієнтам у критичному стані потрібен швидкий доступ до медичної допомоги належного рівня. Завдання центру — визначити заклад (RHF), який має вільне ліжко, відповідне обладнання та спроможність забезпечити потреби конкретного пацієнта.
Для внутрішньорегіональних перевезень центр координації зазвичай добре орієнтується в локальній системі охорони здоров’я. Він може оперативно звернутися до місцевих лікарень, перевірити наявність місць у відділеннях інтенсивної терапії та визначити, який заклад найкраще підходить для прийому пацієнта. Це знання місцевих можливостей дозволяє центру координації прискорити пошук і забезпечити місце без значних затримок.
У випадку міжрегіональних перевезень цей процес стає складнішим. Центр координації має розширити зону пошуку за межі безпосереднього регіону, враховуючи лікарні, які можуть бути розташовані далі, але мають необхідні потужності та можливості для надання медичної допомоги. Центр також має зважати на потенційні переваги переміщення пацієнта на більшу відстань і ризики, пов’язані з тривалим транспортуванням. Цей процес вимагає не лише логістичної майстерності, а й клінічного розуміння, щоб забезпечити доставку пацієнта в належний заклад у потрібний час.
Мобілізація бригади ССТ
Після того як місце зарезервоване і транспортування підтверджене, наступним кроком є активація бригади ССТ. Ця бригада, що спеціалізується на транспортуванні пацієнтів у критичному стані, має бути проінформована про стан пацієнта, його потреби та можливі ускладнення під час транспортування. Центр координації відіграє ключову роль у забезпеченні належної підготовки бригади ССТ: надає всю необхідну інформацію, забезпечує її обладнанням і матеріалами, необхідними для транспортування.
Під час внутрішньорегіональних перевезень мобілізація зазвичай відбувається швидко. Бригаду ССТ направляють оперативно, оскільки відстані зазвичай короткі, і існує нагальна потреба швидко перевезти пацієнта. Центр координації має забезпечити, щоб бригада ССТ володіла найактуальнішою інформацією про стан пацієнта і була готова реагувати на будь-які зміни під час короткого транспортування.
У разі міжрегіональних перевезень роль центру координації стає ще ширшою. З огляду на більші відстані та можливі складніші маршрути, бригаді ССТ може знадобитися бути готовою до триваліших поїздок і мати наявні додаткові медичні засоби. Центр має координувати не лише бригаду ССТ, а й усіх регіональних партнерів, які можуть знадобитися для допомоги під час транспортування. Підготовка до непередбачених ситуацій є ключовою, оскільки несподівані події — такі як несправність обладнання, затримки в дорозі або зміни у стані пацієнта — можуть вимагати негайного коригування планів.
Моніторинг транспортування та підтримка під час транспортування
Протягом усього транспортування центр координації виступає як опора, забезпечуючи постійну підтримку та моніторинг. Він підтримує постійний зв’язок із бригадою ССТ, щоб відстежувати хід транспортування та стан пацієнта в режимі реального часу. Центр також підтримує зв’язок із закладом охорони здоровʼя, який отримує пацієнта (RHF), надаючи оновлення про розрахунковий час прибуття та будь-які події під час транспортування.
У разі внутрішньорегіонального транспортування ця функція моніторингу зазвичай є простою. Центр координації бригаду ССТ, вирішуючи будь-які логістичні труднощі, які можуть виникнути, і тримає RHF в курсі, щоб заклад був готовий прийняти пацієнта одразу після прибуття.
Однак у випадку міжрегіонального транспортування підтримка стає більш складною. Центр координації повинен активно вирішувати будь-які проблеми, які виникають під час тривалішого транспортування, надаючи інструкції бригаді ССТ та координуючи дії з RHF, щоб гарантувати готовність до будь-якої ситуації. Центр повинен мати плани дій у надзвичайних ситуаціях і бути здатним швидко реагувати на надзвичайні ситуації під час транспортування, і забезпечувати надання медичної допомоги пацієнтові, що є найвищим пріоритетом.
Аналіз після транспортування та забезпечення якості
Обов’язки центру координації не закінчуються після завершення транспортування. Після того як пацієнт прибув до RHF, центр проводить аналіз після транспортування, щоб оцінити, як пройшов процес, що можна було зробити краще і які уроки винесено. Ця рефлексивна фаза є важливою для постійного вдосконалення, дозволяючи центру координації уточнювати свої протоколи, стратегії комунікації та плани реагування на майбутні транспортування.
Центр взаємодіє з SHF, RHF та бригадою ССТ, щоб зібрати зворотний зв’язок, відстежити результати та виявити прогалини в процесі. Цей механізм зворотного зв’язку допомагає покращити загальну якість і безпеку наступних транспортуванняів, і забезпечує можливість для всіх сторін ефективніше реагувати в майбутньому.
Початкова оцінка та рішення щодо транспортування
Під час надання допомоги пацієнтам у критичному стані необхідність їх транспортування з одного закладу охорони здоров’я до іншого вимагає ретельного врахування кількох чинників, включно з клінічною терміновістю, потребою у спеціалізованій допомозі, наявністю ресурсів та логістичними обмеженнями. Рішення про транспортування пацієнта в критичному стані не слід приймати легковажно; воно має збалансувати ризики та переваги для досягнення найкращих результатів для пацієнта. Нижче наведено структурований опис того, коли варто розглядати транспортування, які є типи перевезень і як ефективно реалізувати рішення про транспортування.
| Основні рекомендації: центр координації (оцінка та прийняття рішення) |
| Р 5.1 | Провести негайну оцінку, щоб визначити, чи є стан пацієнта загрозливим для життя або швидко погіршується. |
| Р 5.2 | Визначити, чи може SHF забезпечити проведення розширених або спеціалізованих втручань. |
| Р 5.3 | Вчасно здійснити транспортування, якщо заклад охорони здоровʼя, який відправляє пацієнта не може забезпечити необхідні, життєво важливі втручання. |
| Р 5.4 | Провести ретельну оцінку ресурсів закладу охорони здоровʼя, який відправляє пацієнта, включаючи ліжка в реанімації, апарати ШВЛ та життєво необхідні лікарські засоби для стабілізації. |
| Р 5.5 | Забезпечити наявність кваліфікованого персоналу, такого як анестезіологи-реаніматологи, анестезисти та хірурги-травматологи, забезпечення необхідного обсягу медичної допомоги. |
| Р 5.6 | Оцінити, чи може SHF, і надалі забезпечувати безпечний догляд за пацієнтом, з урахуванням наявних місць, обладнання та можливих надзвичайних ситуацій. |
| Р 5.7 | Оцінити логістичні процеси транспортування, включаючи стабільність стану пацієнта та відстань до RHF, щоб визначити, який транспорт - наземний чи повітряний - є найбільш доречним. |
| Р 5.8 | Переконатися, що транспортні ресурси (транспортні засоби, персонал) готові до початку транспортування, щоб уникнути непотрібних затримок. |
| Р 5.9 | Класифікувати терміновість транспортування відповідно до клінічної потреби: негайне (загроза життю), термінове (чутливе до часу, протягом 1–2 годин), спеціалізоване (протягом 4 годин) або нетермінове (реабілітація, поетапна допомога). |
| Р 5.10 | Призначити відповідний вид транспортування на основі терміновості та стану пацієнта: наземний транспорт — для стабільних пацієнтів на короткі відстані; повітряний транспорт — для критичних випадків на далекі відстані. |
| Р 5.11 | Класифікувати терміновість транспортування відповідно до клінічної потреби: негайне (загроза життю), термінове (чутливе до часу, протягом 1–2 годин), спеціалізоване (протягом 4 годин) або нетермінове (реабілітація, поетапна допомога). |
| Р 5.12 | Призначити відповідний вид транспортування на основі терміновості та стану пацієнта: наземна швидка допомога — для стабільних пацієнтів на короткі відстані; повітряна швидка допомога — для критичних випадків на далекі відстані. |
| Р 5.13 | Перевірити здатність закладу охорони здоровʼя, який отримує пацієнта, надавати спеціалізовані послуги, як-от нейрохірургія, високоспеціалізована кардіологічна допомога або інтенсивна неонатальна підтримка відповідно до стану пацієнта. |
| Р 5.14 | Підтвердити наявність місць у ВІТ або спеціалізованих підрозділів у RHF, перед початком транспортування. |
| Р 5.15 | Забезпечити координацію RHF, передати дані анамнезу, перебігу захворювання та проведених втручань потреби в лікуванні та очікуваний час прибуття. |
| Р 5.16 | Залучити бригаду ССТ і забезпечити участь підготовленого персоналу невідкладної допомоги, зокрема парамедиків, медичних сестер і лікарів, які мають навички надання екстреної медичної допомоги. |
| Р 5.17 | Підготувати необхідне медичне обладнання для транспортування, зокрема апарати ШВЛ, інфузійні насоси та лікарські засоби, визначені відповідно до клінічного стану пацієнта. |
| Р 5.18 | Встановити чітку комунікацію між SHF, бригадою ССТ і RHF, щоб забезпечити постійне оновлення інформації щодо стану пацієнта та логістики. |
| Р 5.19 | Забезпечити безперервний моніторинг стану пацієнта під час транспортування: контроль життєвих показників, рівня кисню та інших критичних параметрів протягом усього маршруту. |
| Р 5.20 | Підтримувати регулярну комунікацію між SHF, бригадою ССТ та RHF, щоб оновлювати інформацію про стан пацієнта під час транспортування та підготувати RHF до його прибуття. |
| Р 5.21 | Провести структурований дебрифінг після транспортування із залученням всіх зацікавлених сторін (SHF, бригада ССТ (CCTT) і RHF) для виявлення проблем і покращення процесу транспортування. |
| Р 5.22 | Задокументувати будь-який зворотний зв’язок або труднощі, що виникли під час транспортування, та використати отримані висновки для вдосконалення протоколів і навчання для майбутніх перевезень. |
Коли варто розглядати транспортування: розпізнавання потреби
Першим кроком у процесі прийняття рішення є визначення потреби у транспортуванні пацієнта у критичному стані. Зазвичай рішення ґрунтується на трьох основних чинниках: клінічному стані пацієнта, можливостях SHF, і логістичних міркуваннях.
Клінічні чинники для транспортування
Стан пацієнта загрожує життю або є нестабільним
Якщо стан пацієнта стрімко погіршується або існує безпосередня загроза життю, яку неможливо ефективно усунути в SHF, необхідне транспортування. Прикладами є дихальна недостатність, що потребує проведення розширеної штучної вентиляції легень, тяжка травма або зупинка серця за відсутності можливості проведення розширених кардіальних втручань.
Наростання потреби у наданні медичної допомоги
Коли стан пацієнта погіршується або виникають нові ускладнення, які потребують вищого рівня медичної допомоги, ніж той, що може надати SHF, може виникнути необхідність у переведенні до спеціалізованого закладу. Наприклад, стабільний пацієнт на апараті штучної вентиляції легень, якому потрібен інтенсивний респіраторний моніторинг, або пацієнт, стан якого погіршується до потреби в мультиорганній підтримці, може потребувати переведення до відділення інтенсивної терапії з вищим рівнем надання допомоги.
Необхідність у спеціалізованих послугах
Пацієнту може знадобитися доступ до спеціалізованих медичних послуг, які SHF не може надати, таких як нейрохірургія, тромбектомія при інсульті, педіатрична або неонатальна інтенсивна терапія, або трансплантація органів. Якщо в SHF немає відповідного персоналу, обладнання або ресурсів для здійснення певного втручання чи моніторингу, найкращим рішенням є переведення пацієнта.
Тригери переведення, повʼязані з ресурсами
Навіть якщо стан пацієнта стабільний, переведення все одно може бути необхідним через обмежені ресурси закладу охорони здоровʼя, який відправляє пацієнта.
Обмежені ресурси або перевантаження
Якщо SHF стикається з нестачею місць у ВІТ, нестачею персоналу або проблемами з обладнанням, переведення пацієнта до закладу з наявними ресурсами може бути критично важливим для забезпечення своєчасної та належної медичної допомоги.
Катастрофи або події з масовим ураженням
У ситуаціях, коли місцеві ресурси перевантажені внаслідок катастрофи або подій з масовим ураженням, переведення пацієнтів може бути необхідним для для раціонального розподілу навантаження та забезпечення своєчасної медичної допомоги постраждалим.
Неклінічні тригери для переведення
Неклінічні тригери також можуть зумовити необхідність переведення:
Переведення до закладу з нижчим рівнем інтенсивності допомоги або реабілітації: Після стабілізації стану пацієнт може бути переведений з відділення інтенсивної терапії з високим рівнем інтенсивності до профільного відділення, закладу відновного лікування або реабілітаційного центру для подальшого лікування.
Побажання пацієнта або родини: Переведення ближче до місця проживання пацієнта або до його родини може бути необхідним для отримання тривалого догляду або паліативної допомоги.
Типи транспортування: відповідність між потребою та терміновістю
Після того як потребу в переведенні виявлено, важливо класифікувати переведення залежно від клінічних потреб пацієнта та рівня терміновості. Зазвичай переведення поділяються на такі категорії:
Негайне переведення (Категорія 1)
Застосовується у ситуаціях, що загрожують життю, і потребує негайного переведення протягом кількох хвилин. Таке переведення здійснюється за нагальної потреби у втручаннях, які SHF не може забезпечити (наприклад, невідкладна хірургія, надання невідкладної розширеної допомоги при загрозі життю). Логістику транспортування пришвидшують для уникнення затримок.
Термінове переведення (Категорія 2)
Застосовується для пацієнтів, яким необхідно надати часозалежну медичну допомогу в межах 1–2 годин. Прикладами є пацієнти, які потребують нейрохірургічного втручання через внутрішньочерепну кровотечу, або пацієнти з інсультом, які потребують тромбектомії. Хоча ситуація є критичною, все ж є трохи більше часу для організації спеціалізованої бригади транспортування та забезпечення готовності RHF.
Переведення для спеціалізованої допомоги (Категорія 3)
Пацієнти, які є клінічно стабільними, але потребують доступу до спеціалізованих послуг або моніторингу протягом кількох годин (зазвичай до 4 годин). До цієї категорії належать пацієнти, які потребують складної візуалізації, допомоги у відділенні інтенсивної терапії (якщо вона недоступна в SHF), або спеціалізованих хірургічних втручань. Такі переведення передбачають більше часу на планування, хоча ефективність залишається критично важливою.
Нетермінове переведення (Категорія 4)
Переведення, які здійснюються з неклінічних причин або для зниження рівня медичної допомоги. Вони можуть бути заплановані залежно від наявності транспорту та місць і організовані відповідно до побажань пацієнта чи родини — наприклад, для довготривалого догляду, реабілітації або паліативної допомоги.
Оцінка спроможності закладу охорони здоровʼя, що направляє пацієнта
Важливим кроком у прийнятті рішення щодо транспортування пацієнта у критичному стані є ретельна оцінка наявних потужностей або спроможності SHF, ефективно реалізувати потреби пацієнта. Не завжди потрібно транспортувати пацієнта лише тому, що його стан критичний. Якщо SHF, має необхідні ресурси й досвід для надання відповідної допомоги, безпечніше й ефективніше лікувати пацієнта на місці.
Для прийняття цього рішення медична бригада має поставити критичні запитання. Насамперед: чи має SHF, необхідне обладнання та ресурси для стабілізації стану пацієнта та ефективного надання допомоги? Це означає оцінювання, чи є в установі доступ до місць у відділеннях інтенсивної терапії, апаратів штучної вентиляції легень, обладнання для моніторингу та медикаментів, що відповідають клінічним потребам пацієнта. Здатність надавати спеціалізовані втручання може відігравати ключову роль у процесі прийняття рішень. Не менш важливим є наявність компетентного, підготовленого персоналу. Чи має SHF, необхідний штат медичних працівників, таких як інтенсивісти, хірурги- травматологи, анестезіологи та медсестри інтенсивної терапії, які мають навички для роботи зі складними випадками? Їхня здатність оперативно надавати висококваліфіковану допомогу часто визначає, чи залишиться пацієнт у стабільному стані на місці, чи його потрібно транспортувати до вищого рівня медичної допомоги.
Нарешті, необхідно ретельно враховувати наявність ресурсів та спроможність закладу. Чи має SHF, достатню кількість місць, персоналу та обладнання, щоб не лише надати допомогу даному пацієнту, а й мати змогу впоратись із можливими додатковими поступлення пацієнтів у невідкладному стані? Управління ресурсами є ключовим чинником, і заклад з обмеженими ресурсами або перевантажений може бути не здатним надати належну допомогу навіть за наявності необхідних навичок і обладнання.
Якщо відповідь на будь-яке з цих запитань — “ні” (SHF, не має відповідного обладнання, спеціалізованого персоналу чи достатньої спроможності), рішення про транспортування слід ухвалити швидко, з урахуванням терміновості стану пацієнта та потенційних переваг більш оснащеного закладу, який отримує пацієнта.
Вибір відповідного медичного закладу, куди переводиться пацієнт
Якщо необхідність у переведенні пацієнта підтверджено, наступним кроком є визначення RHF, найбільш придатного для надання необхідного рівня медичної допомоги. Вибір такого закладу є критично важливим і має ґрунтуватися на кількох ключових чинниках. По-перше, клінічні потреби пацієнта мають відповідати можливостям RHF. Обраний заклад повинен надавати спеціалізовані послуги, мати відповідне обладнання та експертні ресурси для для забезпечення належної медичної допомоги пацієнту. Наприклад, якщо пацієнту потрібна нейрохірургія, RHF, має мати високоспеціалізоване нейрохірургічне відділення, здатне провести необхідні втручання. Відповідність між станом пацієнта та спеціалізацією RHF, є визначальною для успішного транспортування. Ще одним важливим чинником є наявність місць і спроможність прийняти пацієнта: має бути вільне місце у ВІТ або іншому спеціалізованому підрозділі, готовому прийняти пацієнта. Необхідно забезпечити добре скоординовану комунікацію із RHF, щоб підтвердити готовність усіх необхідних ресурсів і можливість безперебійної передачі пацієнта. Нарешті, потрібно врахувати відстань і логістичні аспекти транспортування. Близькість закладу є важливою логістичною перевагою, оскільки коротша відстань знижує ризики для пацієнта і забезпечує швидший доступ до спеціалізованої допомоги. Терміновість потреб пацієнта також впливає на те, наскільки далеко можна перевезти пацієнта і з якою швидкістю має бути виконане переведенння.
Організація логістики транспортування
Після вибору відповідного RHF, організація логістичних аспектів транспортування є ретельним процесом, що потребує точності та координації задля забезпечення безпеки та своєчасності. Необхідно завчасно спланувати кілька ключових елементів. Одним із перших чинників є вибір способу транспортування. Залежно від терміновості та стабільності стану пацієнта можуть бути доцільні різні методи. Для стабільних пацієнтів і на коротких дистанціях зазвичай достатньо наземного транспорту ( автомобіля ЕМД). Однак, якщо йдеться про велику відстань або критичний стан пацієнта, може знадобитися повітряне транспортування — гелікоптером або літаком — для забезпечення швидкого переміщення. Активація бригади ССТ є ще одним критичним етапом. Цю бригаду слід оперативно мобілізувати; вона має складатися з підготовленого персоналу, який володіє навичками надання розширеної невідкладної допомоги під час транспортування. Такі бригади зазвичай включають парамедиків, медичних сестер і лікарів інтенсивної терапії, здатних реагувати на будь-які надзвичайні ситуації під час транспортування. Необхідною умовою є чітка комунікація та повноцінна передача інформації між SHF, бригадою ССТ та RHF. Уся актуальна медична інформація, поточне лікування, очікуваний час прибуття, а також усі клінічні застереження мають бути передані заздалегідь, щоб RHF був повністю готовим до його прийому та подальшого надання допомоги без затримок.
На основі уніфікованої СОП щодо запиту на переведення, наведеної у даному документі, далі подано структурований опис розділу “ Запит на переведення”. У ньому дотримано стандартного порядку, визначеного СОП, та пояснено необхідні етапи, порядок комунікації та ведення документації в процесі переведення.
СОП PRE 2: “Чи потребує даний пацієнт транспортування?”
СОП PRE 2: “Чи потребує даний пацієнт транспортування?” передбачає структурований підхід до оцінки доцільності переведення критично хворого пацієнта до іншого закладу. Ця стандартна операційна процедура (СОП) уніфікує процес ухвалення рішення, забезпечуючи систематичну оцінку всіх чинників — клінічного стану пацієнта, наявності ресурсів та логістичних аспектів — перед тим, як визначити необхідність переведення.
Клінічна оцінка та прийняття рішень
СОП підкреслює важливість початкової клінічної оцінки стану пацієнта, яка включає:
- Оцінка стану пацієнта: оцінювання тяжкості захворювання пацієнта за клінічними ознаками, результатами лабораторних досліджень та діагностикою. Основна мета — визначити, чи може стан пацієнта бути ефективно стабілізований у поточному закладі.
- Визначення наявних компетенцій і можливостей: SHF повинен оцінити, чи має він необхідні клінічні компетенції для лікування пацієнта. Це включає врахування наявності фахівців, таких як інтенсивісти, травматологи або підготовлений середній медперсонал, залежно від потреб пацієнта.
- На цьому етапі необхідно відповісти на кілька запитань:
- Чи може бути надане ефективне лікування?
- Чи доступний необхідний професійний потенціал (спеціалісти)?
- Чи діагноз підтверджений (верифікований), чи потрібні додаткові обстеження?
Відповідь “НІ” на будь-яке з цих запитань свідчить про те, що пацієнт може потребувати переведення.
Стратегічне прийняття рішень
Після прийняття рішення щодо ведення пацієнта СОП переходить до етапу стратегічного прийняття рішень, що зосереджений на наявності ресурсів і спроможності закладу надавати допомогу пацієнту:
- Наявність ресурсів: заклад має оцінити, чи є в нього необхідні ресурси для лікування, такі як місце у відділенні інтенсивної терапії, апарати штучної вентиляції легень та обладнання для моніторингу пацієнта. У разі нестачі ресурсів, особливо в періоди підвищеного навантаження, може бути рекомендовано ранній розподіл пацієнтів у критичному стані до інших закладів задля збереження спроможність надавати медичну допомогу.
- Чи доступні необхідні ресурси для лікування пацієнта?
- Чи може заклад впоратися з очікуваним напливом пацієнтів і водночас надавати належну допомогу?
- Якщо ресурси недоступні, рішення про переведення має бути прийнято без зволікань.
- Категоризація переведення та терміновість
SOP описує чотири категорії переведень залежно від терміновості стану пацієнта. Після ухвалення рішення про необхідність переведення слід визначити його спосіб і терміновість:
Категорія 1: Негайне (Життєво небезпечний стан)
Пацієнти, які потребують термінового втручання, яке SHF не може надати, мають бути переведені негайно. Приклади включають пацієнтів, які потребують екстреної операції або розширеного забезпечення прохідності дихальних шляхів.
Категорія 2: Термінове (1–2 години)
Потрібна допомога, чутлива до часу, і пацієнт має бути переведений протягом 1–2 годин. Ця категорія охоплює, наприклад, пацієнтів з інсультом, які потребують механічної тромбектомії або нейрохірургічного втручання через крововилив у мозок.
Категорія 3: Спеціалізована допомога (4–8 годин)
Стан пацієнта стабільний, однак йому потрібна спеціалізована допомога, яку SHF не може надати, наприклад, розширена діагностика, спостереження у ВІТ або спеціалізовані хірургічні втручання. Такі переведення мають здійснюватися протягом 4–8 годин.
Категорія 4: Нетермінове (<24 годин)
Такі переведення здійснюються з планових причин, зокрема для продовження лікування на наступному етапі: проведення реабілітаційних заходів або надання паліативної допомоги. Переведення в цій категорії менш термінові, однак мають бути завершені протягом 24 годин.
Оцінювання ризиків транспортування
СОП також враховує ризики, пов’язані з транспортуванням пацієнта, зокрема:
- Погіршення стану пацієнта: можливе ускладнення стану пацієнта під час транспортування.
- Відтермінування надання медичної допомоги внаслідок логістичних труднощів, пов’язаних з організацією транспортування пацієнта.
- Безпека пацієнта: необхідність забезпечити стабільний стан пацієнта перед транспортуванням і вжити відповідних запобіжних заходів.
- Інфекційний контроль: запобігання інфікуванню під час транспортування, особливо у пацієнтів групи високого ризику.
Процес транспортування та координація
Після ухвалення рішення про транспортування, фінальний етап включає:
- Вибір способу транспортування: наземне чи повітряне транспортування обирається залежно від терміновості транспортування та відстані до медичного закладу, що приймає пацієнта (RHF).
- Комунікація та координація: медичний заклад, що направляє пацієнта (SHF), повинен координувати дії з медичним закладом, що приймає пацієнта (RHF), щоб забезпечити готовність приймаючої сторони до госпіталізації та наявність необхідних ресурсів (наприклад, ліжка у відділенні інтенсивної терапії, спеціалізований персонал). Чітка передача клінічної інформації між SHF, бригадою транспортування пацієнтів у критичному стані (CCT) та RHF є критично важливою для уникнення затримок або ускладнень під час транспортування.
Дотримання СОП PRE-TR 1 дозволяє медичним працівникам здійснювати транспортування пацієнтів у критичному стані на основі системного оцінювання, ефективно, відповідно до індивідуальних потреб пацієнта, мінімізуючи ризики та покращуючи результати лікування.
Запит на транспортування
Процедура подання запиту на транспортування є критично важливим етапом для забезпечення безпечного та ефективного транспортування пацієнтів у критичному стані між медичними закладами. Стандартизований процес подання запиту на транспортування (Додаток ІІ: PRE-TR 2) ґрунтується на чіткій комунікації, детальному документуванні та дотриманні протоколів, які визначають ступінь терміновості транспортування.
| Основні рекомендації: запит на транспортування (загальні положення) – продовження |
| R 6.1 | Налагодити чітку комунікацію між медичним закладом, що направляє пацієнта (SHF), та Координаційним центром з метою формування запиту на транспортування. |
| R 6.2 | Надати детальну інформацію про стан пацієнта та ступінь терміновості транспортування. |
| R 6.3 | Підтвердити наявність вільного ліжка в медичному закладі, що приймає пацієнта (RHF), і забезпечити готовність бригади транспортування пацієнтів у критичному стані (CCT) до виїзду. |
| R 6.4 | Використовувати стандартизовану форму для документування всіх необхідних відомостей про пацієнта, включно з медичним анамнезом та станом пацієнта. |
| R 6.5 | Забезпечити внесення до форми основних параметрів життєдіяльності пацієнта, зокрема рівня свідомості, стану дихання та стану гемодинаміки. |
| R 6.6 | Класифікувати терміновість транспортування за категоріями: негайне, термінове, спеціалізоване або не термінове. |
| R 6.7 | Задокументувати контактні дані SHF, RHF та бригади CCT. |
| R 6.8 | Дотримуватись пришвидшеної процедури для транспортувань за екстреними категоріями (1 і 2) з метою оперативної мобілізації ресурсів. |
| R 6.9 | Планувати неекстрені транспортування (категорії 3 і 4) методично, із забезпеченням належного розподілу ресурсів бригади CCT. |
| R 6.10 | Додати короткий опис анамнезу пацієнта та інформацію про відповідні оперативні втручання. |
| R 6.11 | Надати детальну оцінку клінічного стану пацієнта із зазначенням показників функції дихальної та серцево-судинної систем. |
| R 6.12 | Обґрунтувати причину транспортування та необхідні втручання у RHF. |
| R 6.13 | Надати перелік поточних лікувальних заходів і підтвердити готовність до транспортування, зокрема обсяг медичної допомоги, який може бути наданий у автомобілі екстреної медичної допомоги. |
Комунікація з центром координації
Ініціювання запиту на транспортування розпочинається з безпосередньої комунікації між медичним закладом, що направляє пацієнта (SHF), та центром координації. Центр координації виконує функцію центральної точки зв’язку, забезпечуючи координацію між бригадою транспортування пацієнтів у критичному стані (CCTT) та медичним закладом, що приймає пацієнта (RHF). Важливо, щоб SHF чітко виклав інформацію про наявний стан пацієнта, проведені невідкладні втручання та рівень терміновості транспортування.
Координаційний центр несе відповідальність за підтвердження спроможності RHF прийняти пацієнта, а також за організацію логістичних аспектів транспортування. Цей етап включає підтвердження наявності вільного ліжка, підготовку CCT і забезпечення наявності всього необхідного персоналу та обладнання для безпечного транспортування. Ефективна комунікація дозволяє оптимізувати процес, мінімізувати затримки та забезпечити, щоб усі сторони були скоординовані з урахуванням потреб пацієнта та термінів транспортування.
Уніфікована документація для запиту на транспортування
Для збору всієї необхідної інформації про пацієнта, його стан та вимоги до транспортування використовується стандартизована форма запиту на транспортування. Заповнення цієї документації повинно здійснюватися ретельно, щоб уникнути пропуску критично важливих відомостей. Форма запиту включає кілька ключових розділів:
Інформація про медичний заклад, що направляє пацієнта:
- Дані про пацієнта: містить ідентифікаційні відомості про пацієнта, зокрема повне ім’я, дату народження та анамнез захворювання. Додатково зазначається інформація про поточний стан пацієнта, зокрема: рівень свідомості (GCS), функція дихання (самостійне дихання, потреба в кисні або штучна вентиляція легень), стан кровообігу (необхідність у вазопресорах або інотропах), наявність гострих станів (наприклад, сепсис, ГРДС, кровотеча, підвищений внутрішньочерепний тиск).
- Категорія транспортування: терміновість транспортування класифікується за категоріями: Негайне (Категорія 1), Термінове (Категорія 2), Спеціалізоване (Категорія 3), та Нетермінове (Категорія 4). Ця класифікація визначає строки та пріоритет переведення.
- Інформація про медичний заклад, що приймає пацієнта (КНЕ): включає контактні дані, підтвердження наявності вільного ліжка та відповідальної особи для забезпечення належної координації.
- Бригада транспортування пацієнтів у критичному стані (ССТ): вказується інформація про бригаду екстреної медичної допомоги, категорія автомобіля ЕМД та контактні дані бригади, що здійснює транспортування. Необхідно підтвердити готовність бригади та наявність усього необхідного обладнання й ресурсів для безпечного транспортування пацієнта.
Використання стандартизованої форми дозволяє уніфіковано фіксувати всю необхідну інформацію, зменшує ймовірність комунікаційних помилок і підвищує ефективність процесу транспортування.
Екстрене та неекстрене транспортування пацієнтів у критичному стані (ССТ)
СОП розрізняє екстрені та неекстрені транспортування, при цьому протоколи розроблені таким чином, щоб пришвидшити транспортування у випадках загрози життю пацієнта. У разі екстрених транспортувань (Категорії 1 і 2) пацієнта необхідно транспортувати негайно або протягом 1–2 годин, залежно від тяжкості його стану. Координація дій та мобілізація бригади транспортування пацієнтів у критичному стані (CCT), включно зі службою екстреної медичної допомоги, мають відбуватись без затримок, а медичний заклад, що приймає пацієнта (RHF), повинен бути готовим до госпіталізації в момент прибуття.
Неекстрені транспортування (Категорії 3 і 4) передбачають більш планомірний підхід, що дає змогу ефективніше розподіляти ресурси та обирати оптимальний час транспортування. Ці транспортування зазвичай призначені для пацієнтів, які потребують спеціалізованої допомоги протягом визначеного часу (4-8 годин для категорії 3) або для нетермінової, запланованої допомоги протягом 24 годин для категорії 4.
Кожен тип транспортування супроводжується чітко визначеним протоколом, який гарантує застосування відповідних ресурсів та рівня терміновості відповідно до клінічної ситуації.
Інформація, яку необхідно подати в запиті на транспортування
Для забезпечення безперешкодного та ефективного транспортування медичний заклад, що направляє пацієнта (SHF), повинен надати Координаційному центру та медичному закладу, що приймає пацієнта (RHF), повну та достовірну інформацію. Форма запиту на транспортування включає такі ключові розділи:
- Анамнез: короткий огляд наявних або перенесених захворювань пацієнта, хірургічних втручань та хронічних станів, які можуть впливати на безпечність транспортування або подальше лікування у RHF.
- Оцінка клінічного стану: детальний опис оцінка клінічного стану пацієнта, включаючи: рівень свідомості (наприклад, GCS), дихальну функцію (потреба в кисні або штучній вентиляції легень), гемодинамічну стабільність (чи отримує пацієнт вазопресори або інотропи), та наявність критичних ускладнень (наприклад, гострий респіраторний дистрес-синдром — ГРДС, сепсис, підвищений внутрішньочерепний тиск). Ця інформація дозволяє RHF підготуватись до прийому пацієнта належним чином.
- Діагноз та причина транспортування: чітке обґрунтування необхідності транспортування, зокрема потреба у спеціалізованому лікуванні, обмежені ресурси в SHF або погіршення стану пацієнта, яке потребує невідкладної медичної допомоги.
- Призначене лікування: відомості про терапію, яку наразі отримує пацієнт, наприклад: антибактеріальна терапія, седація, параметри ШВЛ, та тривала інфузія вазопресорів або інотропів. Ці дані забезпечують безперервність лікування під час транспортування та після прибуття до RHF.
- Логістичні аспекти транспортування: відомості про бригаду транспортування, включаючи рівень медичної допомоги, який може надати бригада під час транспортування (екстрена медична допомога або спеціалізована), а також підтвердження того, що транспортування організовано та перебуває в режимі очікування.
Повне та точне заповнення форми запиту дозволяє Координаційному центру та RHF заздалегідь оцінити потреби пацієнта та ефективно скоординувати наявні ресурси. Це критично важливо для забезпечення безпеки пацієнта та мінімізації затримок.
Координація та пошук наявної спроможності
Процес координації та управління наявними ресурсами для транспортування пацієнтів у критичному стані є одним із ключових завдань Координаційного центру. Забезпечення своєчасного транспортування пацієнтів до медичного закладу, що має необхідні можливості для надання відповідного лікування, є критично важливим для безпечної та своєчасної медичної допомоги. У цьому розділі описуються: обов’язки Координаційного центру, процедура пошуку наявної спроможності, протоколи підтвердження та передачі інформації щодо доступності медичної допомоги.
| Основні рекомендації: запит на транспортування (Координація) |
| R 7.1 | Забезпечити функціонування Координаційного центру як центральної ланки управління всіма запитами на транспортування. |
| R 7.2 | Проаналізувати клінічні дані пацієнта та оцінити ступінь терміновості транспортування. |
| R 7.3 | Визначити медичний заклад, що приймає пацієнта (RHF), з відповідною спроможністю та фаховими ресурсами для забезпечення необхідної допомоги. |
| R 7.4 | Координувати логістичні аспекти транспортування та забезпечити мобілізацію бригади транспортування пацієнтів у критичному стані (CCTT) відповідно до ступеня терміновості. |
| R 7.5 | Забезпечити постійну комунікацію між SHF, RHF та бригадою транспортування для запобігання затримкам. |
| R 7.6 | Створити централізовану базу даних у режимі реального часу для відстеження наявності ресурсів невідкладної та спеціалізованої в медичних закладах RHF. |
| R 7.7 | Забезпечити, щоб база даних містила інформацію про наявність місць у відділеннях інтенсивної терапії, спеціалізованих підрозділах і ключового медичного обладнання. |
| R 7.8 | Використовувати регіональні та національні мережі для розширення пошуку наявної лікувальної спроможності. |
| R 7.9 | Проводити оцінку пріоритетності на основі клінічних потреб, відстані, наявності місць та організаційних аспектів транспортування. |
| R 7.10 | Забезпечити прямий зв’язок між Координаційним центром і RHF для підтвердження доступності медичної допомоги. |
| R 7.11 | Підтвердити наявність вільних ліжок(місць) у відділенні інтенсивної терапії, спеціалізованих підрозділів і необхідного медичного персоналу в RHF. |
| R 7.12 | Підтримувати зворотний зв’язок між SHF, RHF та Координаційним центром для отримання актуальної інформації щодо стану пацієнта та організаційних аспектів транспортування. |
Роль центру координації в обробці запитів на транспортування
Координаційний центр є центральною ланкою, яка забезпечує управління всіма запитами на транспортування, виступаючи посередником між медичним закладом, що направляє пацієнта (SHF), медичним закладом, що приймає пацієнта (RHF), та бригадою транспортування пацієнтів у критичному стані (CCT). Завдання Координаційного центру полягає не лише в організації логістичних аспектів, але й у забезпеченні того, щоб транспортування було здійснене безпечним, ефективним способом і з необхідними ресурсами.
Після отримання запиту на транспортування Координаційний центр аналізує клінічну інформацію про пацієнта, оцінює ступінь терміновості транспортування, розпочинає пошук медичного закладу (RHF), який має відповідні ресурси та фахову спроможність для надання необхідної допомоги. До функцій центру входить: збір даних про наявні ліжка, оцінка спроможності надання необхідної медичної допомоги, перевірка готовності RHF прийняти пацієнта. Крім того, Координаційний центр здійснює організацію логістики транспортування, гарантуючи мобілізацію CCTT відповідно до клінічної ситуації пацієнта.
Чітка та безперервна комунікація між Координаційним центром, SHF та RHF має принципове значення. Центр повинен забезпечити постійне оновлення інформації, щоб уникнути затримок і гарантувати, що всі задіяні сторони поінформовані на всіх етапах процесу.
Пошук спроможності для надання лікування
Після подання запиту на транспортування основним завданням Координаційного центру є визначення найбільш відповідного медичного закладу, що приймає пацієнта (RHF), який здатен надати необхідну медичну допомогу відповідно до потреб пацієнта. Це передбачає системний пошук наявних вільних ресурсів для надання медичної допомоги через централізовані бази даних та мережі взаємодії між закладами охорони здоров’я.
База даних і мережі для відстеження доступності RHF
З метою ефективного та своєчасного транспортування пацієнтів у критичному стані необхідно створити централізовану базу даних у режимі реального часу, яка б фіксувала спроможність різних медичних закладів, що приймають пацієнтів (RHF). Така база даних повинна бути повноцінним інструментом, який забезпечує актуальну інформацію про наявність ресурсів невідкладної та спеціалізованої допомоги, зокрема: місць в відділеннях інтенсивної терапії (ВІТ), спеціалізованих підрозділів (наприклад, травматологічних, кардіологічних або неонатальних), та ключового медичного обладнання.
Завдяки оновленню в реальному часі база даних дає змогу Координаційному центру та медичним працівникам оперативно визначити доступні RHF, здатні надати необхідну допомогу. Така швидкість прийняття рішень особливо критична в екстрених ситуаціях, коли зволікання може мати серйозні наслідки. Крім того, база даних повинна бути зручною для використання уповноваженим персоналом як на регіональному, так і на національному рівнях, що дозволяє охопити всі потенційні ресурси та зменшити ризики затримки через відсутність локальної спроможності.
Окрім прискорення прийняття рішень, така централізована платформа сприятиме покращенню комунікації та координації між медичними закладами, забезпечуючи безперервну взаємодію під час транспортування пацієнтів. У підсумку, створення подібної бази даних значно підвищить ефективність процесу транспортування, гарантує швидке спрямування пацієнтів у критичному стані до відповідного закладу та дозволить оптимально використовувати наявні ресурси в межах системи охорони здоров’я.
Оцінка пріоритетності: вибір оптимального RHF
Після попереднього визначення медичних закладів, що приймають пацієнтів (RHF), з наявною необхідною спроможністю, Координаційний центр повинен здійснити оцінку пріоритетності кожного варіанта. Така оцінка базується на кількох ключових критеріях:
- Клінічні потреби: КНЕ повинен мати спеціалізовані підрозділи або послуги, необхідні для лікування пацієнта (наприклад, травматологічна допомога, трансплантаційна хірургія або педіатричне відділення інтенсивної терапії).
- Близькість: географічна відстань між медичними закладами є критично важливою, особливо у випадках екстреного чи термінового транспортування, коли вирішальне значення має час.
- Наявність вільного ліжка у відділенні інтенсивної терапії або спеціалізованому підрозділі є обов’язковою умовою. Затримка з розміщенням може створити загрозу для пацієнта та продовжити час транспортування.
- Логістика транспортування: КНЕ має бути доступним у часових межах, які відповідають ступеню терміновості клінічного стану пацієнта. Важливим є також наявність відповідних транспортних засобів (наприклад, наземного або повітряного транспорту).
Мета оцінки пріоритетності — визначити той RHF, який забезпечить найкращий баланс між спроможністю, доступністю за відстанню та негайною готовністю для надання допомоги пацієнту в найкоротший термін.
Протокол підтвердження наявної спроможності надавати медичну допомогу
Після визначення оптимального медичного закладу, що приймає пацієнта (RHF), наступним кроком є підтвердження наявності спроможності надавати медичну допомогу та координація логістики транспортування. Для цього необхідна чітка комунікація між медичним закладом, що направляє пацієнта (SHF), RHF та Координаційним центром, щоб гарантувати готовність усіх необхідних ресурсів.
Процедура підтвердження з боку RHF
Процес підтвердження починається з безпосереднього зв’язку між Координаційним центром та RHF. RHF повинен підтвердити свою здатність надати необхідну медичну допомогу пацієнту, включаючи: наявність ліжка у відділенні інтенсивної терапії або у відповідному спеціалізованому підрозділі;присутність необхідного медичного персоналу (наприклад, хірургів, лікарів інтенсивної терапії, медичних сестер тощо).
Приймаючий ЗОЗ також має підтвердити очікуваний час прибуття пацієнта та забезпечити готовність усіх ресурсів до цього моменту. У разі будь-яких змін або затримок у наданні спроможностей приймаючий ЗОЗ зобов’язаний негайно повідомити про це Координаційний центр, щоб можна було своєчасно реалізувати альтернативні рішення.
Зворотний зв’язок між направляючим ЗОЗ (RHF) та координаційним центром
Підтримання постійного і чіткого зворотного зв’язку між SHF, RHF та координаційним центром є критично важливим на всіх етапах процесу транспортування. Така комунікація дозволяє всім сторонам бути в курсі: стану пацієнта на даний час, деталей логістики транспортування, змін у можливостях надання медичної допомоги.
SHF повинен залишатися на зв’язку з координаційним центром і оперативно інформувати про зміни стану пацієнта, тоді як координаційний центр передає ці оновлення до RHF для забезпечення належної підготовки до прибуття. У свою чергу, RHF має повідомляти координаційний центр про свою готовність до прийому та інформувати про будь-які потенційні ускладнення або зміни, що можуть виникнути до моменту транспортування.
Цей зворотний зв’язок є ключовим для запобігання дезінформації чи затримок, які можуть негативно вплинути на безпеку або стан пацієнта під час транспортування.
Початок транспортування
Ініціювання транспортування пацієнта у критичному стані (CCT) є одним із найвідповідальніших етапів у безперервному процесі надання медичної допомоги таким пацієнтам. На цьому етапі рішення про транспортування базується на основі оцінки та врахуванні всіх факторів: з одного боку — ризиків, пов’язаних із переміщенням нестабільного пацієнта, а з іншого — потенційної життєво необхідної допомоги, яку можна надати у медичному закладі вищого рівня (RHF). Від початкової оцінки стану пацієнта біля ліжка, яку проводить бригада транспортування пацієнтів у критичному стані (CCT), і до моменту передачі у медичному закладі, що приймає пацієнта (RHF), кожен крок має бути ретельно спланованим і точно реалізованим задля досягнення найкращих клінічних результатів.
| Основні рекомендації: ініціювання транспортування |
| R 8.1 | Бригада транспортування пацієнтів у критичному стані (CCT) повинна провести оцінку стану пацієнта біля ліжка, звертаючи увагу на показники життєдіяльності, дихальну функцію, стан кровообігу та неврологічний статус, щоб переконатися у готовності пацієнта до транспортування. |
| R 8.2 | Провести детальну оцінку ризиків транспортування, включаючи: ймовірність погіршення стану, обмеження у наявності обладнання чи ресурсів, потенційні ризики під час транспортування, з метою зваженого прийняття рішення про співвідношення ризиків і переваг надання спеціалізованої допомоги. |
| R 8.3 | Використовувати інструменти, що ґрунтуються на доказовій базі, зокрема шкалу NEWS2, для стратифікації пацієнтів за рівнем ризику (низький, середній, високий) та для обґрунтованого визначення складу персоналу й необхідного обладнання для безпечного транспортування. |
| R 8.4 | Забезпечити, щоб транспортне обладнання (наприклад, апарати ШВЛ, інфузійні помпи) відповідало клінічним потребам пацієнта і було технічно справним, враховуючи обмеження мобільних технологій під час транспортування. |
| R 8.5 | Оцінити дихальний статус пацієнта, перевірити налаштування ШВЛ і рівень кисневої підтримки, щоб упевнитися, що вони можуть бути безпечними та стабільними протягом транспортування; у разі потреби — адаптувати параметри для запобігання погіршенню стану. |
| R 8.6 | Залучити SHF, CCTT і Координаційний центр до процесу колективного прийняття рішення, гарантувавши, що всі ризики та потенційні переваги оцінено перед початком транспортування. |
| R 8.7 | Остаточне рішення про переведення пацієнта ухвалюють лише у разі очікуваного покращення прогнозу, з урахуванням співвідношення безпосередніх ризиків транспортування та ймовірності врятувати життя у RHF. |
Первинний огляд пацієнта бригадою транспортування пацієнтів у критичному стані (CCTT) (DOC 1)
Процес транспортування пацієнта у критичному стані (CCT) розпочинається з комплексної оцінки стану пацієнта біля ліжка, яку проводить бригада транспортування пацієнтів у критичному стані (CCT) після прибуття до медичного закладу, що направляє пацієнта (SHF). Ця оцінка є ключовим етапом, який дозволяє визначити стан пацієнта на момент оцінки та його здатність перенести навантаження, пов’язані з транспортуванням.
Бригада CTT оцінює кілька ключових аспектів стану пацієнта:
- Стабільність життєвих показників: рівень свідомості, частоти серцевих скорочень, артеріального тиску, частоти дихання та рівня сатурації киснем для визначення, чи є стан пацієнта достатньо стабільним для транспортування.
- Дихальна функція: оцінюється, чи пацієнт отримує кисневу підтримку або знаходиться на штучній вентиляції легень (ШВЛ), та чи можливо безпечно підтримувати належну функцію дихання протягом транспортування. У пацієнтів на ШВЛ перевіряються налаштування апарату і визначається, чи відповідає транспортний апарат ШВЛ клінічним потребам пацієнта.
- Стан кровообігу: наявність шоку або потреба у вазопресорній чи інотропній підтримці для підтримання артеріального тиску. Якщо пацієнт потребує гемодинамічної підтримки, бригада CCT має переконатися в наявності відповідних лікарських засобів і справних інфузійних систем для їх використання під час транспортування.
- Неврологічний стан: у пацієнтів із неврологічними ураженнями або порушенням свідомості застосовується Шкала Ком Глазго (ШКГ) або інші клінічні інструменти для оцінки рівня свідомості, а також спостереження за ознаками підвищеного внутрішньочерепного тиску.
Оцінка біля ліжка пацієнта дозволяє не лише підтвердити клінічний стан пацієнта на момент оцінки, а й передбачити можливі ускладнення під час транспортування. Результати цієї оцінки безпосередньо впливають на подальше оцінювання ризиків транспортування.
Оцінювання ризиків транспортування
Кожне транспортування пацієнта у критичному стані (CCT) супроводжується певним ступенем ризику, який необхідно ретельно оцінити до початку транспортування. Оцінка ризиків є ключовим етапом, що дозволяє зважити потенційні загрози, пов’язані з транспортуванням, на фоні можливих життєво важливих переваг від надання високоспеціалізованої допомоги в медичному закладі, що приймає пацієнта (RHF).Цей процес вимагає багатопрофільного підходу та зазвичай здійснюється у співпраці між медичним закладом, що направляє пацієнта (SHF), бригадою транспортування пацієнтів у критичному стані (CCTT) та Координаційним центром.
Основні ризики, які слід враховувати під час транспортування:
- Потенційне погіршення стану пацієнта під час транспортування може ускладнити перебіг основного захворювання через вплив зовнішніх чинників — зміну атмосферного тиску (при авіаперевезеннях), вібрації, обмежені можливості медичного втручання у порівнянні з умовами відділення інтенсивної терапії. Пацієнти у критичному стані є особливо вразливими до дестабілізації, яка може проявитися у вигляді гіпотензії, гіпоксії, аритмій або дихальної недостатності.
- Обмеження у ресурсах та обладнанні: під час транспортування пацієнт втрачає доступ до повного спектра обладнання, наявного в ВІТ. Хоча бригада CCT має сучасне мобільне обладнання, існують технологічні обмеження. Наприклад: транспортні апарати ШВЛ, хоча й функціональні, не завжди відповідають можливостям стаціонарних моделей; Крім того, обмежений простір у транспортному засобі може ускладнювати використання кількох інфузійних помп або іншого необхідного обладнання.
- Непередбачувані події під час транспортування: пацієнти під час переведення піддаються зовнішнім ризикам, які не перебувають у прямому контролі медичної бригади. До них належать: відтермінування транспортування через дорожню ситуацію, технічні несправності транспорту, чи несприятливі погодні умови (особливо у разі повітряного транспорту). Такі фактори можуть подовжити час перебування пацієнта в нестабільному середовищі та підвищити ризик ускладнень.
Попри наявність суттєвих ризиків, потенційні переваги переведення пацієнта до спеціалізованого медичного закладу часто переважають загрози. Існує кілька ключових чинників, які допомагають ухвалити обґрунтоване рішення:
- Доступ до життєво необхідних втручань: Основною причиною ініціювання транспортування пацієнта у критичному стані зазвичай є потреба у проведенні медичних втручань, недоступних у SHF. Йдеться про складні хірургічні операції, високо спеціалізовану допомогу у відділенні інтенсивної терапії (наприклад, для пацієнтів із політравмою, серцево-судинною патологією або новонароджених), чи рятівні методи лікування, як-от екстракорпоральна мембранна оксигенація (ECMO) або гемодіаліз. У багатьох випадках саме такі втручання у RHF є критичними для виживання пацієнта.
- Спеціалізований моніторинг та підтримка під час транспортування: бригада ССТ має високий рівень підготовки для роботи з пацієнтами у критичному стані під час переведення. Незважаючи на технічні обмеження мобільного обладнання, клінічний досвід бригади CTT у поєднанні зі спеціалізованими транспортними технологіями дає змогу мінімізувати ризики. бригада забезпечує ефективне використання апаратів ШВЛ, систем гемодинамічної підтримки та моніторингового обладнання, що максимізує шанси на виживання пацієнта протягом усього процесу транспортування.
Шкала NEWS2 та інструменти оцінювання ризиків
У контексті транспортування пацієнтів у критичному стані пріоритетами є безпека пацієнта та прийняття обґрунтованих рішень. Комплексна оцінка ризиків дає змогу виявити пацієнтів із високим ступенем ризику та ухвалювати рішення, що ґрунтуються на доказовій практиці. Національна шкала раннього попередження 2 (NEWS2) — це достовірний інструмент, який допомагає відстежувати стан пацієнта та ініціювати відповідні дії залежно від тяжкості захворювання та ризику погіршення під час гострого періоду надання медичної допомоги.
- Шкала NЕ№52 та стратифікація ризику: використання Національної шкали раннього попередження 2 (NEWS2) (Додаток 1) у поєднанні з іншими клінічними параметрами (Додаток 2) дозволяє бригаді CCTT оцінити ймовірність погіршення стану пацієнта під час транспортування. Процес стратифікації розподіляє пацієнтів на групи низького, середнього та високого ризику. На основі отриманої оцінки алгоритм формує рекомендації щодо складу персоналу та необхідного обладнання, що повинні бути залучені під час переведення.
- Прийняття обґрунтованих рішень: система NЕW52 дозволяє бригаді ССТ приймати більш зважені та впевнені рішення щодо доцільності проведення транспортування. У разі, якщо пацієнт класифікується як такий, що має високий ризик, бригада повинна оцінити свої професійні можливості та наявні ресурси на предмет відповідності клінічним потребам пацієнта. У крайніх випадках бригада може ухвалити рішення не здійснювати транспортування, якщо вважатиме, що ризики переважають потенційні переваги від переведення.
Разом із тим, при розгляді рішення про відмову від транспортування вкрай важливо збалансовано оцінити потенційні переваги, які пацієнт може отримати в RHF, де доступна високоспеціалізована допомога, що здатна суттєво покращити прогноз. Цей баланс — ключовий для того, щоб пацієнт отримав життєво необхідні втручання, коли це справді потрібно, з одночасним забезпеченням безпеки під час транспортування.
Пріоритет безпеки пацієнта завдяки інструментам, що ґрунтуються на доказах
Використання шкали NEWS2 у поєднанні з іншими інструментами оцінювання ризиків забезпечує структурований і об’єктивний підхід до аналізу ризиків, пов’язаних із транспортуванням пацієнтів у критичному стані. Завдяки ідентифікації ключових клінічних параметріві застосуванню стандартизованих протоколів медична бригада може ухвалювати рішення, засновані на даних, ставлячи безпеку пацієнта в пріоритет. Такі інструменти також підвищують якість медичної допомоги на всіх етапах транспортування, забезпечуючи, щоб рішення приймалися не лише на основі клінічного досвіду, а й на доказовій базі.
Інтеграція шкали NEWS2 у процес оцінки ризиків під час транспортування пацієнтів відображає ширшу орієнтацію на найвищий рівень безпеки та якості допомоги для пацієнтів у критичному стані. Використовуючи доказові методики, медичні працівники здатні зменшити ризики, підвищити впевненість у прийнятті рішень та, у підсумку, покращити результати лікування під час транспортування.
Цей комплексний підхід дозволяє інтегрувати результати стратифікації за шкалою NEWS2 з клінічною оцінкою ризиків транспортування, забезпечуючи оптимальний баланс між безпекою та потенційною життєво необхідною допомогою при ухваленні кожного рішення щодо переведення.
Рішення про транспортування: баланс ризиків і переваг
Після проведення оцінки стану пацієнта біля ліжка та оцінки ризиків транспортування остаточне рішення про доцільність переведення приймається спільно бригадою транспортування пацієнтів у критичному стані (CCTT), лікарями медичного закладу, що направляє пацієнта (SHF), та Координаційним центром. Цей процес прийняття рішення ґрунтується на ключовому питанні: Чи врятує транспортування пацієнта життя або суттєво покращить його шанси на виживання?
Важливо наголосити, що жодна настанова не може автоматично визначити, чи слід транспортувати пацієнта в кожному окремому випадку. Кожна ситуація потребує індивідуального розгляду, з урахуванням динамічних чинників, таких як:
- Наявний клінічний діагноз і прогноз пацієнта.
- Тяжкість і стабільність його стану на момент оцінювання.
- Наявність необхідних ресурсів і обладнання у складі бригади ССТ для забезпечення транспортування.
- Відстань до медичного закладу, що приймає пацієнта (КНЕ), та ймовірність успішного втручання після прибуття.
Стандартизовані протоколи забезпечують структуровану рамку для підтримки процесу прийняття рішення, проте не підмінюють сам процес. Вони є надзвичайно важливими для того, щоб виокремити ключові чинники, які слід враховувати, забезпечити системний перегляд усіх аспектів: стану пацієнта, можливостей бригади, логістичних умов. Такі протоколи допомагають виявити ризики, переваги та часові обмеження, надаючи медичній бригаді обґрунтовану основу для прийняття рішення, чи переважають потенційні переваги транспортування притаманні йому ризики.
У більшості випадків, життєво необхідна допомога, яку пацієнт може отримати у високо спеціалізованому медичному закладі, переважає ризики транспортування. Однак існують ситуації, коли ризики транспортування є надмірно високими, особливо якщо пацієнт перебуває у вкрай нестабільному стані й, імовірно, не витримає транспортування. У таких випадках рішення повинно бути максимально індивідуалізованими, ґрунтуючись на оцінці в режимі реального часу та професійному клінічному судженні бригади на місці.
Висновок: ключова роль скоординованої системи транспортування пацієнтів у критичному стані (CCT)
Рішення про транспортування пацієнта у критичному стані ніколи не приймається легковажно. Це складний, багатокомпонентний процес, який передбачає ретельне зважування ризиків, пов’язаних із транспортуванням, і потенційних переваг, які може надати медичний заклад з розширеними можливостями лікування. Добре скоординована система транспортування пацієнтів у критичному стані (CCT) відіграє вирішальну роль у мінімізації ризиків, забезпечуючи: участь висококваліфікованих бригад транспортування (CCT), наявність мобільних систем підтримки життєдіяльності, дотримання структурованих протоколів комунікації та прийняття клінічних рішень.
Хоча стандартизовані протоколи є важливим інструментом, що допомагає в процесі ухвалення рішень, остаточне рішення завжди приймається індивідуально для кожного пацієнта, у режимі реального часу, біля ліжка пацієнта, з урахуванням багатьох факторів, що можуть вплинути на результат. Ретельний баланс між ризиком і перевагами, який забезпечується під час: оцінки біля ліжка, аналізу ризиків транспортування, прийняття спільного рішення — гарантує, що пацієнт у критичному стані має найкращі шанси на виживання, незалежно від того, чи він залишається в SHF, чи транспортується до RHF з розширеними ресурсами. Роль бригади CCT полягає не лише у фізичному транспортуванні пацієнта. Її місія — забезпечити безперервність інтенсивної терапії, керувати ризиками в реальному часі та наблизити життєво необхідну допомогу до тих, хто її найбільше потребує.
Додатки
PRE 1: Контрольний список для медичного закладу, що направляє пацієнта (SHF)
PRE 2: «Чи потребує даний пацієнт транспортування?»
PRE 3: Запит на транспортування
PRE 4: Комунікація та передача інформації в закладах, що направляють і приймають
PRE 5: Форма згоди на транспортування
PRE 6: Форма про відмову від транспортування
DOC 1: Первинний огляд
DOC 2: Форма передачі пацієнта під час транспортування
PRE 1: Контрольний список для медичного закладу, що направляє пацієнта (SHF)
PRE 2: «Чи потребує даний пацієнт транспортування?»
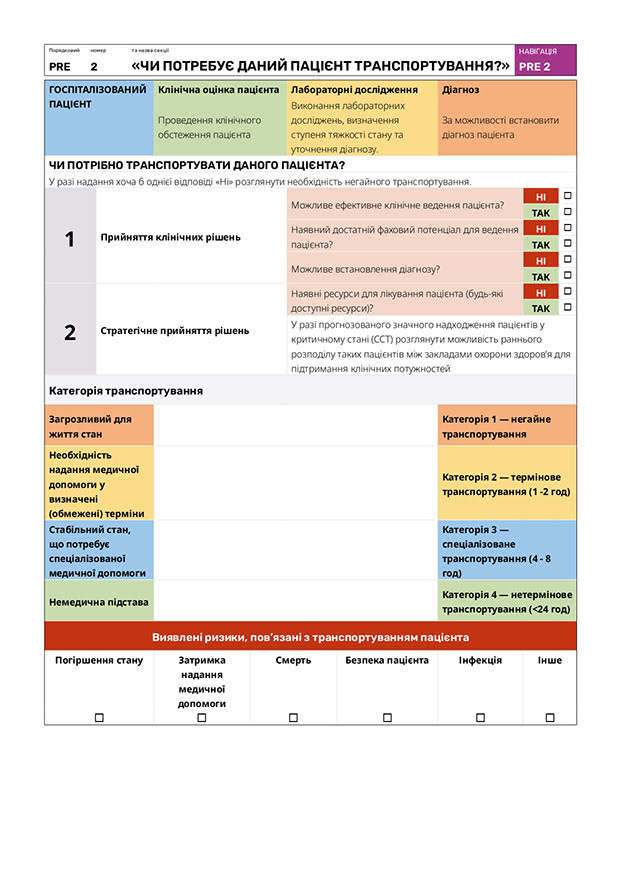
PRE 3: Запит на транспортування
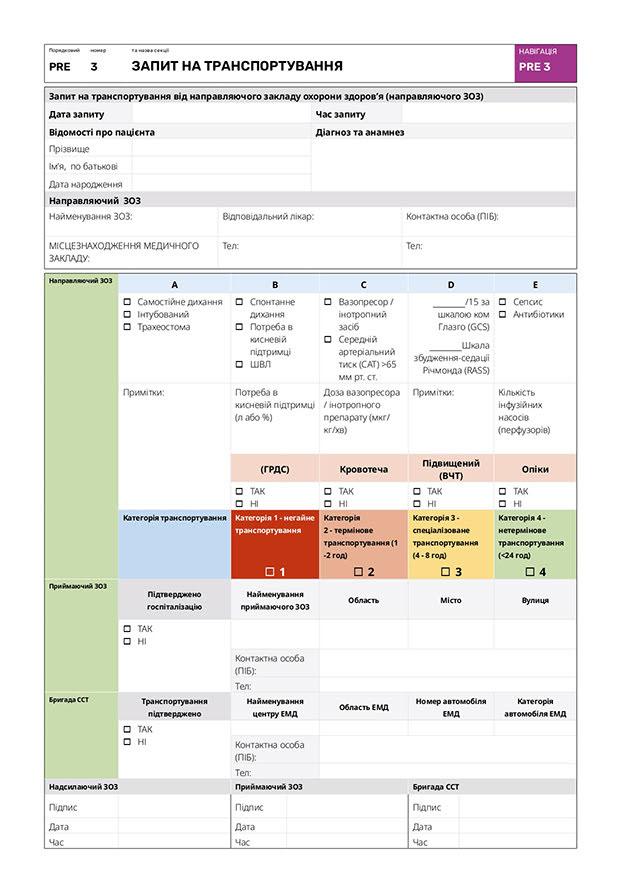
PRE 4: Комунікація та передача інформації в закладах, що направляють і приймають
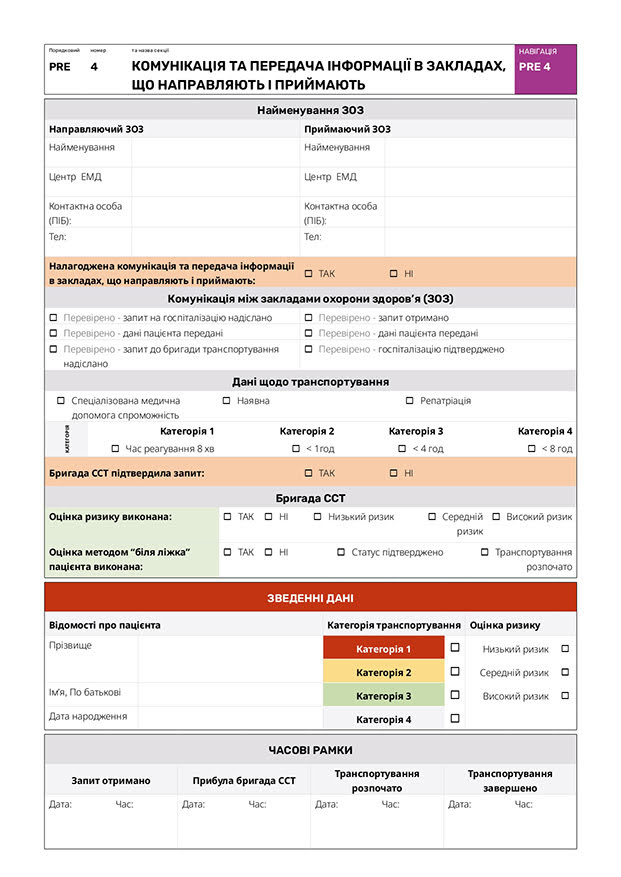
PRE 5: Форма згоди на транспортування

PRE 6: Форма про відмову від транспортування
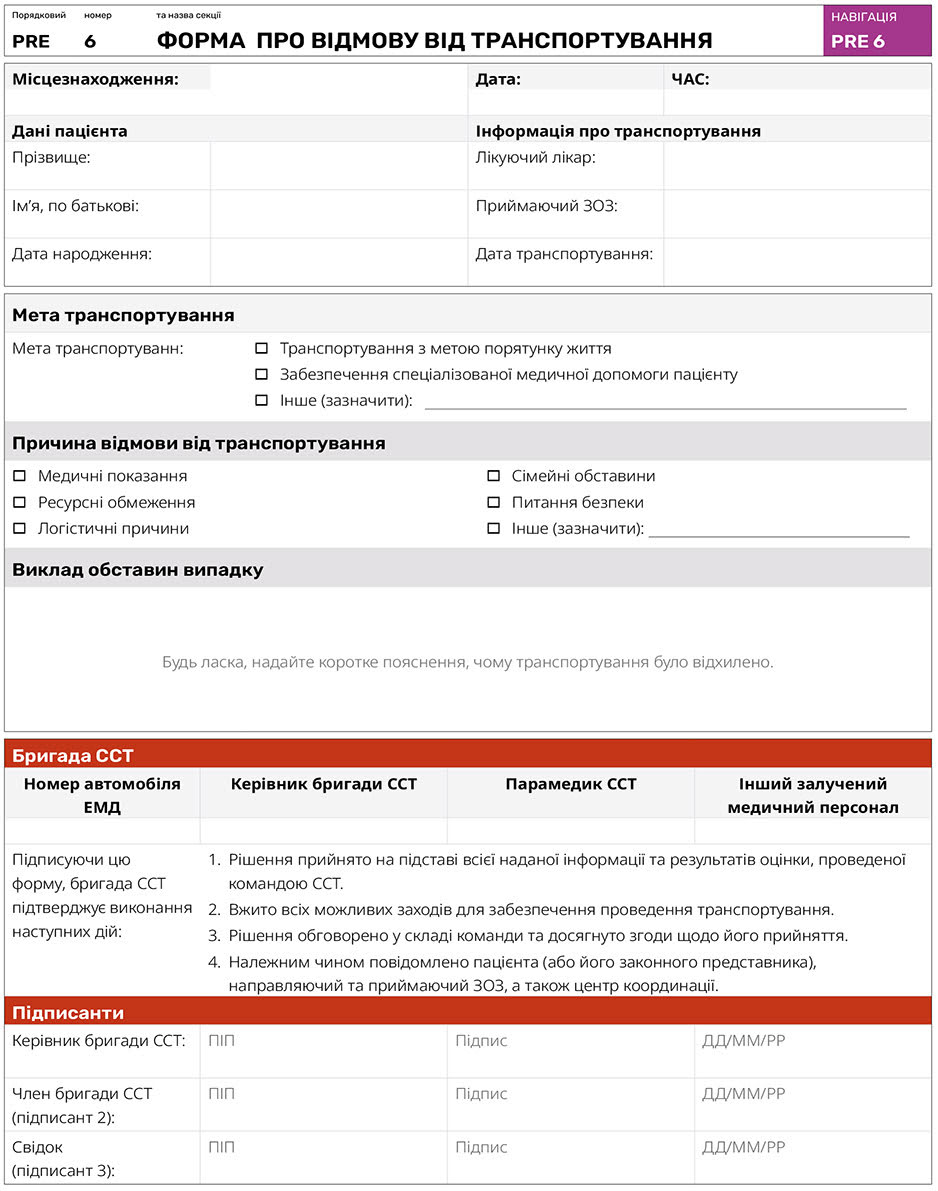
DOC 1: Первинний огляд

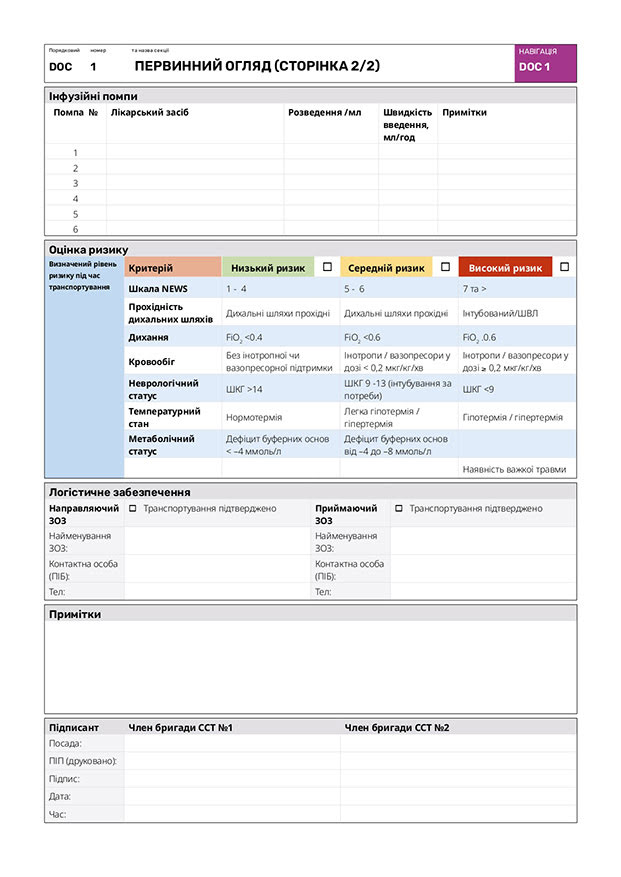
DOC 2: Форма передачі пацієнта під час транспортування
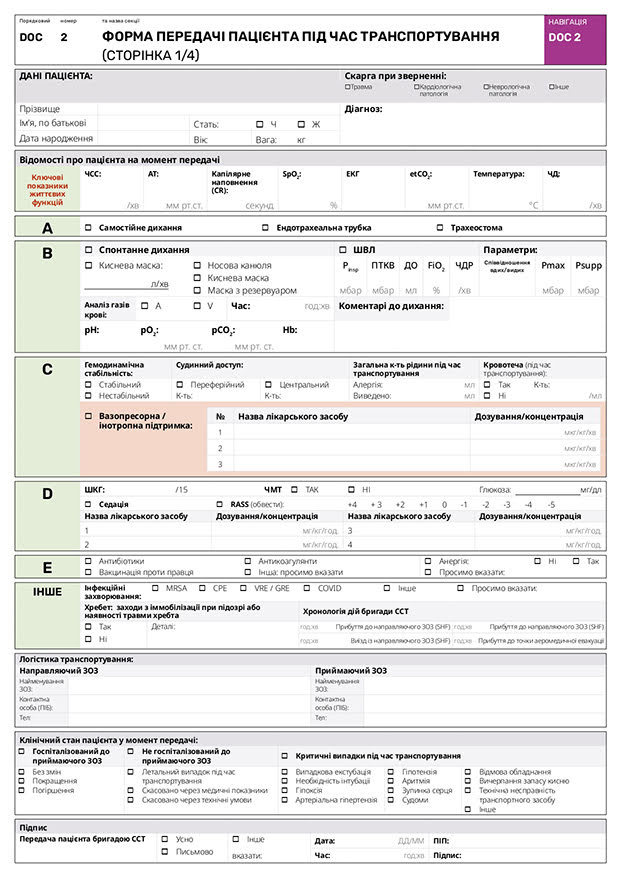
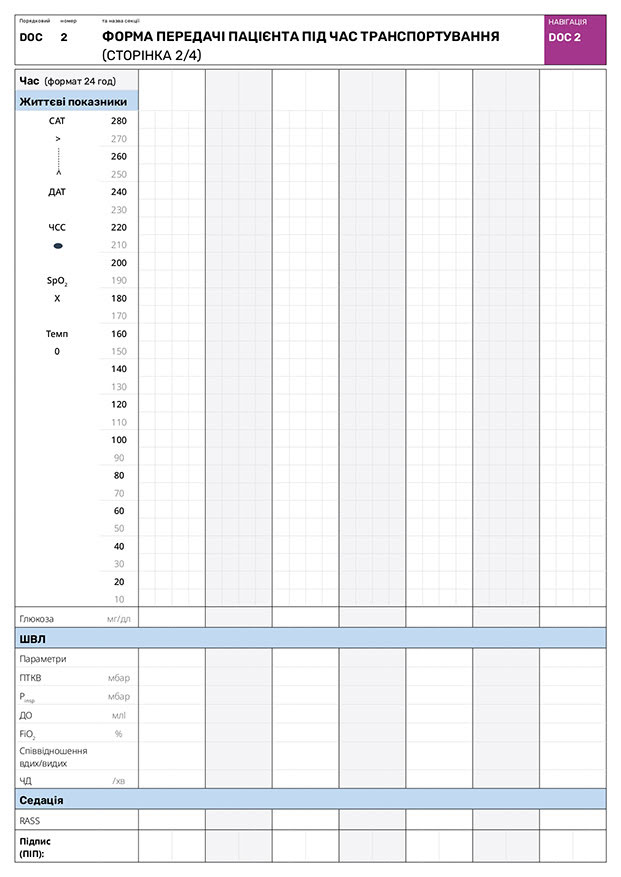
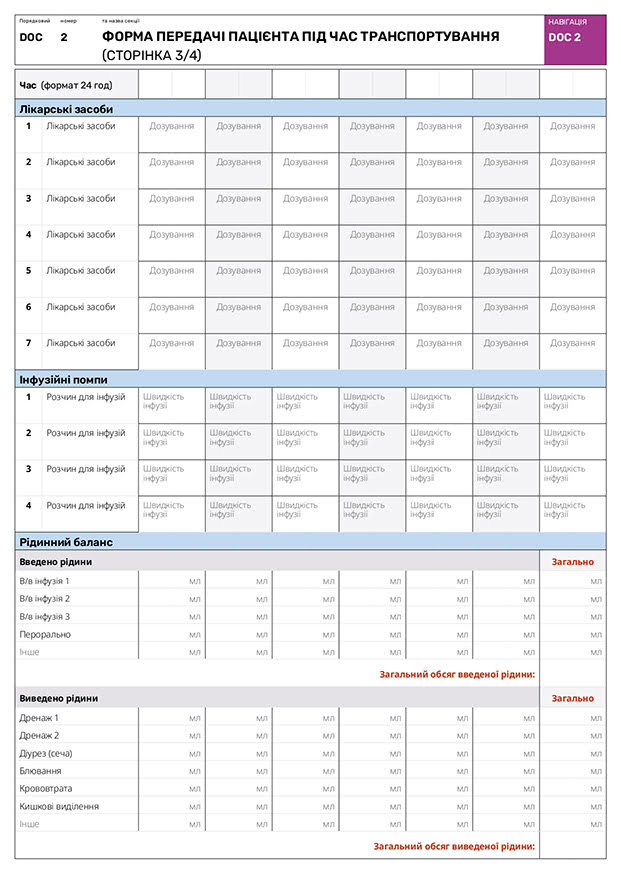

Розділ 5. Обладнання для транспортування пацієнтів у критичному стані (CCT)
Технічне обладнання
| Моніторинг |
| Характеристики | Додаткова інформація |
| Портативність | Монітор має бути портативним — з можливістю використання у лікарні під час передачі/ прийому пацієнта. |
| Кріплення в автомобілі | Повинна бути опція безпечного кріплення монітора в автомобілі. |
| Живлення: акумулятор, 230 В і 12 В | Повинна бути можливість живлення від трьох джерел електропостачання. |
| ЕКГ | Можливість запису ЕКГ за 6 та 12 відведеннями. |
| Неінвазивне вимірювання артеріального тиску (NIBP) | З функцією вимірювання з часовими інтервалами. |
| Інвазивне вимірювання артеріального тиску (IBP), 2 канали | |
| SpO₂ | |
| etCO₂ | |
| Вимірювання температури, 2 канали | |
| Дефібриляція / синхронізована кардіоверсія | З можливістю використання м’яких електродів. |
| Зовнішній кардіостимулятор | |
| Вбудований принтер | Для друку протоколів, ЕКГ і реєстрації подій. |
| Налаштування сигналів тривоги | |
| Візуальні та звукові сигнали тривоги | |
| CPR-сенсор зворотного зв’язку | |
| Додаткові специфікації для педіатричних/неонатальних пацієнтів |
| Манжети NIBP різних розмірів | |
| Кліпси SpO₂ різних розмірів | |
| Педіатричні/неонатальні самоклеючі електроди різних розмірів | |
| Адаптер для etCO₂ з зменшеним об’ємом дихального контуру | |
| Дихальний апарат (ШВЛ) |
| Характеристики | Додаткова інформація |
| Портативність | Апарат ШВЛ має бути портативним — з можливістю використання у лікарні під час передачі/прийому пацієнта. |
| Кріплення в автомобілі | Повинна бути опція безпечного кріплення апарата ШВЛ у транспортному засобі. |
| Живлення: акумулятор, 230 В і 12 В | Повинна бути можливість живлення від трьох джерел електропостачання. |
| Турбінний принцип роботи | Апарат ШВЛ повинен мати можливість працювати при FiO₂ = 21% без підключення до джерела кисню. |
| Подача кисню під високим тиском | |
| Подача кисню під низьким тиском | |
| ШВЛ з контролем тиску (PCV) | |
| ШВЛ з контролем об’єму (VCV) | |
| Регульований ПТКВ | |
| Регульований FiO₂ | |
| Регульоване співвідношення вдих:видих (I:E) | |
| Невінвазивна вентиляція (NIV) | |
| CPAP | |
| Вимірювання тиску | Зокрема контроль пікового тиску. |
| Вимірювання об’єму | |
| Графік потоку | |
| Графік тиску | |
| Регульовані сигнали тривоги | |
| Візуальні та звукові сигнали тривоги | |
| Додатково для неонатальних і педіатричних пацієнтів |
| Неонатальний та педіатричний режими вентиляції | |
| Контур вентиляції з обмеженим об’ємом | |
| Аспіраційний пристрій |
| Характеристики | Додаткова інформація |
| Портативність | Пристрій має бути портативним — з можливістю використання у лікарні під час передачі/ прийому пацієнта. |
| Кріплення в автомобілі | Повинна бути можливість безпечного кріплення пристрою у транспортному засобі. |
| Живлення: акумулятор, 230 В і 12 В | Підтримуються три варіанти живлення. |
| Регульований рівень негативного тиску | |
| Одноразовий контейнер для рідини | |
| Одноразова відсмоктувальна трубка | |
| Шприцеві насоси |
| Характеристики | Додаткова інформація |
| Портативність | Пристрій має бути портативним — з можливістю використання у лікарні під час передачі/ прийому пацієнта. |
| Кріплення в автомобілі | Повинна бути можливість безпечного кріплення пристрою у транспортному засобі. |
| Живлення: акумулятор, 230 В і 12 В | Підтримуються три варіанти живлення. |
| Сумісність з різними типами шприців | Підтримуються шприци об’ємом 20 мл та 50 мл, а також шприци різних виробників. |
| Швидкість введення (мл/год) | |
| Швидкість введення (мл/хв) | |
| Дозування у мг/мкг/кг/год | |
| Функція болюсного введення (мл та мг) | |
| Система підігріву рідини | |
Витратні матеріали
| Обладнання для забезпечення прохідності дихальних шляхів |
| Опис | Додаткова інформація |
| Інтубація |
| Ендотрахеальна трубка 3.0 з манжетою | |
| Ендотрахеальна трубка 3.5 з манжетою | |
| Ендотрахеальна трубка 4.0 з манжетою | |
| Ендотрахеальна трубка 4.5 з манжетою | |
| Ендотрахеальна трубка 5.0 з манжетою | |
| Ендотрахеальна трубка 6.0 з манжетою | |
| Ендотрахеальна трубка 6.5 з манжетою | |
| Ендотрахеальна трубка 7.0 з манжетою | |
| Ендотрахеальна трубка 7.5 з манжетою | |
| Ендотрахеальна трубка 8.0 з манжетою | |
| Ендотрахеальна трубка 8.5 з манжетою | |
| Ендотрахеальна трубка 9.0 з манжетою | |
| Рукоятка ларингоскопа — велика | |
| Рукоятка ларингоскопа — мала | |
| Клинок ларингоскопа Miller розміри 00–4 | |
| Клинок ларингоскопа Macintosh (MAC) розміри 1–4 | |
| Щипці Магіла — великі | |
| Щипці Магіла — малі | |
| Буж CH 10 | |
| Буж CH 6 | |
| Фіксатор інтубаційної трубки — для дорослих | |
| Фіксатор інтубаційної трубки — для дітей | |
| Провідники для інтубації (буж, стилет тощо )— різних розмірів | |
| Складні дихальні шляхи |
| Опис | Додаткова інформація |
| Манометр для контролю тиску в манжеті | |
| Набір для конікотомії | |
| I - GEL розмір 1.0 | |
| I - GEL розмір 2.0 | |
| I - GEL розмір 3.0 | |
| I - GEL розмір 4.0 | |
| Відеоларингоскоп (розміри 0–3) з відповідними лопатками | |
| Додаткове обладнання для забезпечення прохідності дихальних шляхів |
| Опис | Додаткова інформація |
| Орофарингеальний повітровід (OPA) розміри 000–4 | |
| Назофарингеальний повітровід (NPA) | |
| Трахеальна канюля з манжетою — педіатричний розмір | Використовуйте розміри, що відповідають локальним стандартам |
| Кисневий конектор до трахеальної канюлі | Використовуйте розміри, що відповідають локальним стандартам |
| Аспірація |
| Опис | Додаткова інформація |
| Аспіраційний катетер CH 06 | |
| Аспіраційний катетер CH 08 | |
| Аспіраційний катетер CH 10 | |
| Аспіраційний катетер CH 12 | |
| Аспіраційний катетер CH 14 | |
| Аспіраційний катетер CH 16 | |
| Аспіраційний катетер CH 18 | |
| Аспіраційний катетер CH 20 | |
| Одноразова система для аспірації | |
| Аспіраційна трубка (трубка Янкуера) | |
| Клапан-регулятор на палець | |
| Обладнання для підтримки дихання |
| Опис | Додаткова інформація |
| Вентиляція |
| Дихальний контур для ШВЛ — дорослий (ADULT) | |
| Дихальний контур для ШВЛ — педіатричний (PED) | |
| Дихальний контур для ШВЛ — неонатальна (NEO) | |
| Фільтр HME — дорослий (ADULT) | |
| Фільтр HME — педіатричний (до 50 мл ДО) | |
| Фільтр HME — неонатальний (< 50 мл ДО) | |
| Мішок (Амбу) для вентиляції з лицевими масками— для дорослих | Резервуар, киснева лінія, маски різних розмірів |
| Одноразова система BVM PED | Резервуар, киснева лінія, маски різних розмірів |
| Одноразова система BVM NEO | Резервуар, киснева лінія, маски різних розмірів |
| Обертальний конектор (Swivel) — дорослий (ADULT) | |
| Обертальний конектор (Swivel) — малий (SMALL) | |
| Капнографія за бічним потоком | |
| Конектор для інвазивного небулайзера | |
| Клапан ПТКВ | |
| Система подачі кисню за потребою для кисневих балонів | |
| Інгаляція |
| Маска для кисневої терапії з резервуаром — доросла (ADULT) | |
| Маска для кисневої терапії з резервуаром — педіатрична (PED) | |
| Киснева канюля | |
| Маска для небулайзера — доросла (ADULT) | |
| Маска для небулайзера — педіатрична (PED) | |
| Маска для неінвазивної вентиляції (NIV) — розмір S | |
| Маска для неінвазивної вентиляції (NIV) — розмір М | |
| Маска для неінвазивної вентиляції (NIV) — розмір L | |
| Подовжувальна киснева трубка | |
| Діагностика |
| Стетоскоп | |
| Стетоскоп — педіатричний (PED) | |
| Пульсоксиметр — дорослий (ADULT) | |
| Пульсоксиметр(SpO₂) — педіатричний (PED, одноразовий) | |
| Пульсоксиметр (SpO₂) — неонатальний (NEO, одноразовий) | |
| Травма |
| Голка для декомпресії | |
| Набір для дренування плевральної порожнини — для дорослих (ADULT) | |
| Набір для дренування плевральної порожнини — для дітей (PED) | |
| Набір для дренування плевральної порожнини — для новонароджених (NEO) | |
| Оклюзійна наліпка на грудну клітку (Chest Seal) | |
| Обладнання для забезпечення кровообігу |
| Опис | Додаткова інформація |
| Внутрішньовенний катетер (канюля) 26 G | |
| Внутрішньовенний катетер (канюля) 24 G | |
| Внутрішньовенний катетер (канюля) 22 G | |
| Внутрішньовенний катетер (канюля) 20 G | |
| Внутрішньовенний катетер (канюля) 18 G | |
| Внутрішньовенний катетер (канюля) 14 G | |
| Венозний джгут | |
| Фіксувальний пластир | |
| Внутрішньокістковий доступ |
| EZ - IO | |
| Голка 15 мм | |
| Голка 25 мм | |
| Голка 45 мм | |
| Фіксатор EZ - IO | |
| Конектор до голки | |
| Центральний венозний доступ |
| Набір для встановлення центрального венозного катетера — різні розміри | |
| Зупинка кровотечі |
| Турнікет | |
| Бандаж Olaes Modular | |
| Ізраїльський бандаж | |
| Celox | Бандаж |
| Бинти | |
| Діагностика |
| Автоматичний тонометр з манжеткою для дорослих (2 розміри) | |
| Автоматичний тонометр з манжеткою для дітей (2 розміри) | |
| Автоматичний тонометр з неонатальною манжеткою | |
| Автоматичний тонометр з манжеткою для дорослих (2 розміри) | |
| Автоматичний тонометр з манжеткою для дітей (2 розміри) | |
| Автоматичний тонометр з неонатальною манжеткою | |
| Електроди для ЕКГ — дорослі | |
| Електроди для ЕКГ — педіатричні | |
| Електроди самоклеючі — дорослі | |
| Електроди самоклеючі — педіатричні | |
| Інвазивне вимірювання артеріального тиску |
| Кабель-перехідник до монітора | |
| Голка для артеріальної пункції | |
| Мішок для введення розчинів під тиском | |
| Модуль інвазивного артеріального тиску | |
| Неврологічний статус |
| Опис | Додаткова інформація |
| Діагностика |
| Діагностичний ліхтарик для зіниць | |
| Тест-смужки для вимірювання рівня глюкози | |
| Глюкометр | |
| Інші матеріали |
| Опис | Додаткова інформація |
| Контроль температури |
| Термометр (безконтактний) | |
| Тимпанічний термометр (вушний) | |
| Зігрівальна ковдра | |
| Інкубатор / транспортний бокс для новонароджених | Лише для транспортування новонароджених |
| Термоковдра | |
| Шприци |
| Шприц 1 мл | |
| Шприц 2 мл | |
| Шприц 5 мл | |
| Шприц 10 мл | |
| Шприц 20 мл | |
| Шприц 50 мл | |
| Конічна заглушка (Combi - Stopper) | |
| Інфузійна лінія 2 метри | |
| Трьохходовий краник | |
| Трьохходовий краник з лінією | |
| Інфузійна система для переливання крові | |
| Інфузійна система | |
| Голка для інфільтрації | |
| Наконечник для проколювання | |
| Приєднувальний конус | |
| Голки для внутрішньом’язових ін’єкцій | |
| Обробка ран |
| Компресійна пов’язка 10 x 10 см | |
| Марлева пов’язка — велика | |
| Марлева пов’язка — мала | |
| Самоклеюча (еластична) пов’язка | |
| Пластирі різних розмірів | |
| Стерильна марля | |
| Гігієна |
| Одноразовий захисний костюм | |
| Одноразовий пластиковий фартух | |
| Захисна маска (звичайна) | |
| Респіратор FFP2 | |
| Респіратор FFP3 | |
| Серветки для дезінфекції поверхонь | |
| Антисептик для рук (спиртовий гель) | |
| Антисептик для рук (віруліцидний засіб) | |
| Крем для рук | |
| Рукавички S/M/L/XL | |
| Стерильне обладнання |
| Стерильні рукавички (різних розмірів) | |
| Скальпель | |
| Антисептик для обробки шкіри | |
| Стерильне покриття | |
| Сечовидільна та шлунково-кишкова система |
| Назогастральний зонд (різні розміри) | |
| Шприц 100 мл | |
| Сечозбірник | |
| Сечові катетери (різні розміри) | |
| Набір для катетеризації | |
| Прокладки/підгузки при нетриманні | |
| Мішок для збору рідини з вимірюванням об’єму | |
| Зручність пацієнта |
| Судно | |
| Пелюшка/підкладка при нетриманні | |
| Ковдра | |
| Дренажний мішок | |
| Беруші | |
| Подушка | |
| Поїльник (чашка з носиком) | |
| Сечоприймач (пляшка для сечі) | |
| Пакети для блювання | |
Медикаменти
| Назва | Рекомендована доза | Додаткова інформація |
| Судинозвужувальні засоби / Інотропи |
| Епінефрин | 1 мг/1 мл | |
| Норадреналін | 1 мг/1 мл + 2 мг/мл | |
| Добутамін | 250 мг/25 мл | |
| Анестетики |
| Ескетамін | 250 мг/10 мл | Ескетамін або Кетамін |
| Кетамін | 500 мг/10 мл | Ескетамін або Кетамін |
| Пропофол 1% | 50 мл | |
| Пропофол 2 % | 50 мл | |
| Мідазолам | 15 мг/3 мл | |
| Діазепам | 10 мг/2 мл | |
| Лоразепам | 2 мг/2 мл | |
| Опіоїдні анальгетики |
| Фентаніл | 100 мкг/2 мл | |
| Морфін | 10 мг/1 мл | |
| Реміфентаніл | 1 мг/1 мл | |
| Серцеві препарати |
| Аденозин | 6 мг/ 1мл | |
| Аміодарон | 150 мг/3 мл | |
| Атропін | 0,5 - 1 мг/1 мл | |
| Кальцію глюконат | 1000 мг/10 мл | |
| Фуросемід | 20 мг/2 мл | |
| Гліцерил тринітрат | 0,4 мл/доза | |
| Магнію сульфат | 5 г/10 мл | |
| Метопролол | 5 мг/5 мл | |
| Нітрогліцерин | 20мг/2 мл | |
| Калію хлорид | 750 мг/10 мл | |
| Прокаїнамід | | |
| Міорелаксанти |
| Сукцинілхолін | | |
| Рокуронію бромід | 50 мг/мл | |
| Інфузійні розчини |
| Кристалоїди | | |
| Колоїди | | |
| Препарати крові | | |
Розділ 6. Безпека системи транспортування пацієнтів у критичному стані (CCT)
Ключові рекомендації: розділ 6
| 38 | Впровадження повідомлення про помилки | Створити надійну систему повідомлення про помилки, яка є доступною та забезпечує анонімність для заохочення чесних повідомлень. |
| 39 | Проведення регулярного навчання | Регулярне проведення тренінгів щодо важливості культури справедливого ставлення та механізмів повідомлення про помилки й навчання на основі помилок. |
| 40 | Введення чітких правил Develop Clear Policies | Розроблення чітких правил, що визначають очікувану поведінку та порядок реагування на різні її типи, зокрема помилки, зумовлені людським фактором та необережні дії. |
| 41 | Залучення керівництва | Гарантування чіткої та послідовної підтримки керівництвом CCT у впровадженні принципів і підходів Культури справедливості. ( або культури справедливого ставлення) |
| 42 | Моніторинг і оцінка | Постійний моніторинг та оцінка ефективності заходів Справедливої культури з інтеграцією отриманих результатів у практичну діяльність. |
| 43 | Призначити лідерів з упровадження Культури справедливості | Призначення членів бригади відповідальними за поширення та моніторинг принципів Культури справедливості у колективі. |
| 44 | Відкритість діяльності | Підтримка прозорості у реалізації принципів культури справедливого ставлення для побудови довіри та заохочення активної участі всіх членів бригади. |
| 45 | Механізми зворотного зв’язку | Запровадження ефективних механізмів зворотного зв’язку, які дозволяють персоналу бачити результати своїх повідомлень і змін, що були впроваджені. |
| 46 | Дотримання законодавчих і нормативних вимог | Забезпечення узгодженості принципів Культури справедливості з чинними законодавчими та нормативними актами для дотримання правових і етичних стандартів. |
| 47 | Сприяння безперервного вдосконалення | Заохочення культури постійного вдосконалення, у якій зворотний зв’язок і навчання на інцидентах сприяють покращенню протоколів безпеки. |
Культура справедливого ставлення
Культура справедливого ставлення є фундаментальним поняттям у сфері охорони здоров’я, яке забезпечує збалансований підхід до відповідальності та безпеки, особливо в умовах підвищеного ризику, таких як транспортування пацієнтів у критичному стані. Ця концепція є ключовою в розробці будь-якої системи критичного транспортування пацієнтів (CCT), оскільки вона сприяє формуванню середовища, в якому медичні працівники можуть без остраху повідомляти про помилки або ситуації, що могли призвести до інцидентів, без ризику несправедливого покарання. Такий підхід сприяє підвищенню загального рівня безпеки пацієнтів і якості медичної допомоги, враховуючи складну динаміку транспортування пацієнтів у критичному стані.
Принципи культури справедливого ставлення
У сфері невідкладної допомоги принципи культури справедливого ставлення слугують основою для створення безпечного та відповідального середовища. Сприяючи формуванню культури, у якій безпека й відповідальність збалансовані з належною обачністю, операції з транспортування пацієнтів у критичному стані (CCT) можуть підвищити свою ефективність і результативність, що зрештою призводить до покращення клінічних результатів та зниження кількості несприятливих подій. Ці принципи гарантують, що кожен член бригади транспортування не лише має відповідну підготовку для роботи в умовах високого психоемоційного навантаження, а й відчуває підтримку з боку системи, яка ставить за пріоритет навчання та вдосконалення, а не покарання.
Відповідальність і безпека
У CCT-операціях, де рівень ризику є надзвичайно високим, принцип відповідальності є ключовим. Відповідальність у межах культури справедливого ставлення не зводиться лише до індивідуальної провини, а включає також аналіз ролі системи у сприянні або запобіганні помилкам. Такий подвійний фокус є надзвичайно важливим, адже сценарії транспортування часто передбачають складну взаємодію між командною динамікою, медичним обладнанням та прийняттям клінічних рішень в умовах стресу.
Відповідальність у контексті культури справедливого ставлення заохочує прозорість та відкритість. Медичні бригади заохочуються повідомляти про всі інциденти, включаючи ситуації, що ледь не призвели до негативних наслідків (near-misses), без страху бути покараними за усвідомлені помилки. Така прозорість дозволяє медичним організаціям збирати критично важливі дані для аналізу причин помилок або несприятливих подій. Наприклад, якщо технічна несправність транспортного засобу призвела до затримки в наданні допомоги пацієнту, в межах культури справедливого ставлення увага буде зосереджена на з’ясуванні, чи ця ситуація виникла внаслідок неналежного технічного обслуговування або порушення протоколу перевірки, а не на покаранні окремого працівника, який керував транспортом.
Крім того, у контексті CCT-категорії, культура справедливого ставлення сприяє формуванню середовища, в якому кожен член бригади — від парамедика до пілота або водія — чітко розуміє свої обов’язки та зони відповідальності. Така ясність допомагає забезпечити дотримання усіх процедур безпеки та сприяє тому, щоб кожен член бригади не лише виконував свої завдання, але й вчасно повідомляв про будь-які потенційні загрози безпеці.
Баланс між безпекою та відповідальністю
Культура справедливості спрямована на досягнення балансу між навчанням на помилках і необхідністю притягнення до відповідальності у випадках грубого порушення протоколів і стандартів надання допомоги. Такий баланс має критичне значення, адже він безпосередньо впливає на безпеку пацієнта та якість допомоги, що надається під час транспортування.
У середовищі CCT, де рішення часто потрібно приймати швидко та в несприятливих умовах, важливо розрізняти помилку, зумовлену людським фактором, поведінку підвищеного ризику та необачну поведінку. Помилка, зумовлена людським фактором — це ненавмисна дія без зловмисного наміру (наприклад, хибне тлумачення симптомів пацієнта у стресовій ситуації). Поведінка підвищеного ризику — це свідома зміна процедури/маніпуляції, яка на перший погляд здається нешкідливим, але підвищує ризики (наприклад, пропуск перевірки обладнання для економії часу). Необачна поведінка — поодинока, але найбільш небезпечна категорія, яка передбачає свідоме ігнорування правил та протоколів безпеки.
Культура справедливого ставлення передбачає диференційований підхід до різних типів поведінки:
- Людська помилка: зосереджується на підтримці та перенавчанні з метою покращення навичок і знань працівника.
- Поведінка підвищеного ризику: передбачає підвищення обізнаності щодо потенційних ризиків такої поведінки та заохочення до дотримання протоколів шляхом навчання та вдосконалення системних процесів.
- Необачна поведінка: тягне за собою дисциплінарні заходи, оскільки така поведінка становить загрозу для безпеки пацієнтів.
Застосування культури справедливого ставлення в навчанні та протоколах CCT
Імплементація культури справедливого ставлення в системі транспортування критичних пацієнтів (CCT) також передбачає інтеграцію її принципів у навчальні програми та експлуатаційні протоколи. Навчальні програми мають охоплювати не лише технічні навички, необхідні для безпечного й ефективного транспортування пацієнтів, а й розвиток ситуаційної обізнаності, прийняття прийняття рішень у стресових умовах а також важливість дотримання встановлених протоколів. Регулярні тренування та симуляційні навчання можуть посилити засвоєння принципів культури справедливого ставлення, зробивши їх інтуїтивно зрозумілими для команд CCT.
Експлуатаційні протоколи також мають бути розроблені з урахуванням принципів культури справедливого ставлення. Це означає, що протоколи повинні передбачати гнучкість у ситуаціях, коли необхідні клінічні рішення на розсуд фахівця, але водночас бути жорсткими в питаннях, що стосуються безпеки. Наприклад, вимога обов’язкової повторної перевірки критичного обладнання перед початком транспортування підкреслює підхід, що виключає покарання, і спрямований на раннє виявлення та усунення потенційних помилок.
Модель культури справедливого ставлення в системі транспортування критичних пацієнтів (CCT)
Модель культури справедливого ставлення є важливою основою у сфері охорони здоров’я для створення безпечного й відповідального робочого середовища, особливо в умовах високого ризику, таких як система транспортування критичних пацієнтів (CCT). Розуміння трьох типів поведінки — помилки зумовленої людським фактором, поведінки підвищеного ризику та бездумної ризикованої поведінки – і відповідних реакцій організації є необхідним для формування культури, яка пріоритетно ставиться до безпеки пацієнтів, не караючи медичних працівників за ненавмисні помилки, зумовлені людським фактором.. Такий підхід не лише сприяє створенню навчального середовища, а й підвищує загальний рівень безпеки та ефективності роботи CCT.
Три типи поведінки
Помилка зумовлена людським фактором
Помилка зумовлена людським фактором — це ненавмисна помилка, яка трапляється без злого наміру. В умовах високого стресу, що притаманні системі транспортування критичних пацієнтів, такі помилки неминучі. Прикладами можуть бути неправильне визначення дози лікарського засобу через втому або непорозуміння під час усної передачі інформації в напруженій ситуації. Такі помилки є ненавмисними та не свідчать про ігнорування протоколів безпеки.
Реакція на помилку зумовлену людським фактором
У рамках культури справедливого ставлення реакція на помилку зумовлену людським фактором здебільшого має освітній характер. Основна мета — зрозуміти, чому сталася помилка, і як запобігти подібним у майбутньому. Серед заходів реагування можуть бути:
- Проведення аналізу першопричин для виявлення факторів, що сприяли виникненню помилки;
- Посилення навчальних і симуляційних тренінгів для покращення готовності персоналу ССТ до складних ситуацій;
- Перегляд або уточнення протоколів з метою підвищення надійності виконання процедур та запобігання типовим помилкам.
Поведінка підвищеного ризику
Поведінка підвищеного ризику — це дії, які особа здійснює, не усвідомлюючи, що вони підвищують рівень небезпеки. Часто така поведінка виникає внаслідок поступового відхилення від стандартів безпеки через хибні уявлення щодо рівня ризику. Наприклад, фахівець CCT може свідомо пропустити повторну перевірку обладнання, щоб зекономити час, помилково вважаючи, що ризик відмови обладнання є незначним.
Реакція на поведінку підвищеного ризику
У рамках культури справедливого ставлення реакція на поведінку підвищеного ризику передбачає підвищення обізнаності щодо потенційної небезпеки, що виникає при відхиленні від усталених процедур. Зазвичай застосовуються освітні заходи, зокрема:
- Надання зворотного зв’язку та наставництво для формування правильного уявлення про безпечну поведінку;
- Модифікація процедур таким чином, щоб безпечні дії були легшими у виконанні, а ризиковані – складнішими;
- Проведення регулярних інструктажів з безпеки, які підкреслюють важливість та обґрунтованість дотримання конкретних протоколів.
Ризикована поведінка
Ризикована поведінка характеризується свідомим ігноруванням значних та невиправданих ризиків. У контексті CCT (системи транспортування пацієнтів у критичному стані) прикладами можуть бути свідоме пропущення обов’язкових перевірок обладнання, критичного для забезпечення життєдіяльності пацієнта чи нехтування встановленими протоколами задля особистої зручності.
Реакція на ризиковану поведінку
Ризикована поведінка потребує дисциплінарного реагування, оскільки вона становить загрозу для пацієнтів і зменшує рівень довіри або руйнує довіру довіру всередині бригади. Заходи реагування мають на меті захистити пацієнтів та зміцнити культуру безпеки, зокрема:
- Оголошення догани або відсторонення від роботи;
- Проведення повторного навчання або перекваліфікації;
- Подальший моніторинг поведінки особи після інциденту для забезпечення дотримання стандартів безпеки.
Впровадження культури справедливого ставлення та системи звітування про критичні інциденти в CCT
У сфері CCT ставки є надзвичайно високими. Середовище — динамічне, випадки — критичні, а тиск — значний. З огляду на це, впровадження культури справедливого ставлення у поєднанні з надійною системою звітування про критичні інциденти є не просто корисним, а життєво необхідним. Ці підходи відіграють ключову роль у формуванні культури безпеки, що заохочує персонал брати участь у запобіганні помилкам і реагуванні на них без страху перед покаранням. У цьому розділі розглядаються деталі впровадження таких систем у межах CCTS, включаючи процедурні аспекти, відповідальність сторін і двоканальну систему — анонімного та неанонімного звітування.
Розроблення системи звітування про критичні інциденти
Система звітування про критичні інциденти, яка застосовується в CCT, повинна бути інтуїтивно зрозумілою, доступною та ефективною. Вона має стати опорною складовою культури справедливого ставлення, забезпечуючи збір цінної інформації щодо інцидентів та майже-помилок для подальшого аналізу та вдосконалення системи.
Доступність системи та конфіденційність
Проєктування будь-якої системи звітування повинне передбачати її зручність для користувача, щоби стимулювати її активне використання. Вона має бути інтегрована в повсякденну діяльність персоналу CCT і доступна через платформи, якими вже користуються у медичному середовищі. Окрім того, конфіденційність – критично важлива. Система повинна забезпечити захист особи, що повідомляє про інцидент, щоб створити атмосферу довіри та безпеки.
Компоненти системи звітування
- Електронні інструменти звітування: впровадження цифрових рішень, які інтегруються з існуючими інформаційними медичними системами, що дозволяє оперативно вводити та переглядати дані.
- Мобільні рішення для звітування: розробка мобільних застосунків для негайного звітування з місця подій, що особливо важливо для CCT через мобільний характер цієї служби.
- Механізми реагування: створення структурованого процесу реагування на звіти та їх опрацювання, щоби кожне повідомлення розглядалося системно й ефективно.
Організація відповідальності
Успішне функціонування системи звітування залежить від чітко визначених ролей і наявності якісних навчальних програм.
Ролі та обов’язки
- Керівництво ССТ: відповідає за загальний нагляд за системою та її відповідність політикам безпеки організації.
- Інспектор з безпеки: здійснює операційне управління системою, моніторить повідомлення, координує реагування та забезпечує постійне вдосконалення системи.
- Персонал ССТ: бере участь у постійному навчанні щодо важливості повідомлення про інциденти та проходить підготовку з практичного використання системи звітування.
Впровадження анонімного та неанонімного механізмів повідомлення
Запровадження двох паралельних шляхів для звітування про інциденти — анонімного та неанонімного — дозволяє враховувати різноманітні потреби та уподобання персоналу системи критичних медичних перевезень (CCT). Такий підхід сприяє збільшенню кількості й підвищенню якості поданих звітів.
Переваги подвійного механізму повідомлення
Надання вибору між анонімним та іменним (неанонімним) повідомленням сприяє підвищенню частоти розкриття інцидентів. Персонал має змогу обрати той спосіб, який відповідає їхньому рівню комфорту – особливо у чутливих випадках, коли існує побоювання можливих негативних наслідків.
Анонімне повідомлення
- Проєктування системи: використання програмного забезпечення, яке гарантує анонімність шляхом видалення ідентифікаційної інформації з повідомлень.
- Підтримка культури: постійне наголошення на цінності та важливості анонімного повідомлення як частини культури справедливого ставлення в CCT.
- Відкриті канали зв’язку: створення чітко визначених і доступних каналів для повідомлення про інциденти, які регулярно моніторяться відповідальним за безпеку.
- Сприяння прозорості: заохочення до неанонімного повідомлення як засобу розвитку прямого діалогу та можливості глибшого опрацювання інцидентів.
Моніторинг та оцінювання системи
Для підтримання ефективності системи повідомлень про інциденти та досягнення її цілей щодо підвищення безпеки необхідне регулярне моніторингування та оцінювання.
- Регулярні огляди системи: заплановані аудити системи повідомлень для оцінки її функціональності, залучення користувачів та ефективності подальших дій у відповідь на інциденти.
- Зворотний зв’язок від зацікавлених сторін: активне залучення усього персоналу ССТ до надання відгуків через опитування, фокус-групи або неформальні обговорення з метою забезпечення відповідності системи їхнім потребам.
Показники ефективності
Розробка ключових показників ефективності (KPI): ці показники можуть включати кількість поданих звітів, відсоток звітів, що призвели до змін у системі, а також рівень задоволеності користувачів, що зміцнює фундамент для надання високоякісної допомоги в умовах високого тиску у світі транспортування реанімації.
Переваги та виклики впровадження культури справедливого ставлення у системі транспортування пацієнтів у критичному стані (CCT)
Впровадження культури справедливого ставлення у системі транспортування пацієнтів у критичному стані (CCTS) забезпечує суттєві переваги для підвищення безпеки, покращення морального клімату в бригаді та створення середовища безперервного навчання й відповідальності. Водночас така ініціатива стикається з рядом викликів, які можуть уповільнити її реалізацію та знизити ефективність. Цей розділ розглядає як переваги, так і виклики впровадження культури справедливого ставлення у діяльність CCT, надаючи всебічне розуміння її впливу на медичних працівників та якість допомоги пацієнтам.
Переваги впровадження культури справедливого ставлення в системі CCT
Підвищення безпеки пацієнтів
Основною перевагою впровадження культури справедливого ставлення в систему CCT є суттєве підвищення рівня безпеки пацієнтів. Завдяки заохоченню відкритого обговорення та звітування про помилки й інциденти, яких вдалося уникнути, організації CCT можуть виявляти та усувати потенційні проблеми безпеки до того, як вони спричинять шкоду.
- Проактивне управління помилками: культура справедливого ставлення допомагає організаціям перейти від реагування на допущені помилки до їх попередження. Завдяки аналізу інцидентів і впровадженню запобіжних заходів бригади CCT можуть істотно зменшити ризик виникнення несприятливих подій.
- Стандартизація процедур: культура справедливого ставлення сприяє стандартизації протоколів безпеки, що гарантує дотримання всіма членами бригади перевірених підходів та настанов, спрямованих на забезпечення безпеки пацієнтів під час транспортування.
Покращення морального настрою в бригаді та комунікації
Культура справедливого ставлення позитивно впливає на динаміку командної роботи, створюючи середовище, у якому працівники відчувають свою цінність і відповідальність за внесок у забезпечення безпеки.
- Довіра та відкритість: підхід без покарань у разі помилок сприяє зміцненню довіри між членами бригади. Коли працівники знають, що можуть повідомляти про помилки чи небезпечні ситуації без страху санкцій, це заохочує чесність і відкритість — ключові чинники ефективної комунікації.
- Розширення повноважень і залучення: коли працівники відчувають, що їхня думка враховується, і що вони відіграють важливу роль у забезпеченні безпеки, їхня залученість і задоволеність роботою зростають. Це розширення повноважень формує відчуття відповідальності й причетності серед членів бригади.
Заохочення звітування та прозорості
Акцент культури справедливого ставлення на навчанні через помилки задля вдосконалення процесів сприяє підвищенню рівня звітування про інциденти та ситуації, яких вдалося уникнути.
- Комплексне звітування про інциденти: у межах культури справедливого ставлення надавачі послуг CCT частіше звітують про інциденти, розуміючи, що акцент буде зроблено на навчанні, а не на покаранні. Зростання кількості звітів забезпечує ширшу базу даних для виявлення типових ризиків і сфер, які потребують уваги.
- Прозорість операційної діяльності: збільшення кількості звітів сприяє підвищенню прозорості в роботі, що не лише покращує безпеку в короткостроковій перспективі, а й підтримує стратегічне планування та розробку політик.
Виклики впровадження культури справедливого ставлення в системі CCT
Подолання спротиву змінам
Впровадження культури справедливого ставлення в системі CCT потребує суттєвих змін в організаційній культурі та індивідуальній поведінці, що часто викликає опір.
- Збереження усталених підходів або опір змінам: у середовищах, де традиційна культура була каральною, перехід до культури справедливого ставлення може бути особливо складним. Давні переконання та практики можуть заважати сприйняттю нових підходів, що базуються на відкритості та навчанні на помилках.
- Неправильне розуміння принципів культури справедливого ставлення: іноді виникає хибне уявлення, що культура справедливого ставлення звільняє людей від відповідальності. Вкрай важливо інформувати всіх зацікавлених сторін про баланс між підзвітністю та підходом, що не передбачає покарання за ненавмисні помилки.
Правові та етичні аспекти
Культура справедливого ставлення має враховувати складні правові та етичні контексти, зокрема питання юридичної відповідальності та конфіденційності.
- Питання юридичної відповідальності: можуть виникати побоювання, що підвищення прозорості призведе до зростання юридичних ризиків. Юридичні відділи мають тісно співпрацювати з клінічними бригадами, щоб гарантувати відповідність практик культури справедливого ставлення чинним правовим нормам захисту.
- Конфіденційність і довіра: захист конфіденційності звітів про інциденти та підтримання довіри в системі звітування є критично важливими. Забезпечення цих елементів може бути складним, але є необхідною умовою успішного впровадження культури справедливого ставлення.
Забезпечення послідовного впровадження в межах організації
Послідовне застосування принципів культури справедливого ставлення на всіх рівнях організації може бути складним завданням, особливо в умовах великих і комплексних структур.
- Нерівномірне впровадження: різні підрозділи або відділи в межах операцій ССТ можуть впроваджувати принципи культури справедливого ставлення з різною швидкістю. Така непослідовність може підірвати ефективність змін.
- Навчання та розподіл ресурсів: забезпечення якісного, уніфікованого навчання для всіх бригад і рівномірний розподіл ресурсів залишаються постійними викликами.
Безпека персоналу під час транспортування пацієнтів у критичному стані
Безпека медичних працівників, залучених до транспортування пацієнтів у критичному стані, має пріоритетне значення — не лише для їхнього добробуту, а й для загальної ефективності та результативності наданих послуг. У цьому розділі розглядаються різні аспекти забезпечення безпеки персоналу, окреслюються виклики, з якими стикаються фахівці, залучені до системи CCT, а також наводяться стратегії, що застосовуються для гарантування їхнього захисту.
Усвідомлення ризиків
Ефективне функціонування системи CCT ґрунтується на визнанні та усуненні численних ризиків, з якими стикаються медичні працівники. Ці ризики — фізичні, психологічні та пов’язані з довкіллям — становлять загрозу не лише їхньому благополуччю, а й безпеці та якості медичної допомоги, що надається. Ми описуємо ці ризики та способи їх зменшення у текстовому форматі, а наприкінці кожного розділу додаємо підсумкову таблицю для зручності та кращого розуміння.
Фізичні ризики в системі CCT
Працівники CCT регулярно виконують фізично навантаження в умовах обмеженого простору та необхідності швидкого реагування, що суттєво підвищує ризик травм. Переміщення важкого обладнання й пацієнтів у тісних і нестабільних середовищах — таких як автомобілі ЕМД під час руху чи повітряні судна — може призвести до м’язово-скелетних ушкоджень. Крім того, характер їхньої роботи піддає їх ризику інфікування патогенами під час медичних надзвичайних ситуацій.
Стратегії зниження ризиків:
- Ергономічні рішення: використання ергономічного обладнання, призначеного для безпечного переміщення пацієнтів і зменшення фізичного навантаження на персонал.
- Засоби індивідуального захисту та протоколи: впровадження комплексного використання засобів індивідуального захисту (ЗІЗ) та суворе дотримання протоколів інфекційного контролю для запобігання інфікуванню.
- Навчання та обізнаність: регулярно проводьте тренінги, присвячені ергономіці, правильним технікам підйому пацієнтів і використанню допоміжного обладнання.
| ОПИС РИЗИКУ | СТРАТЕГІЯ ЙОГО ЗНИЖЕННЯ |
| М’язово-скелетні ушкодження внаслідок транспортування пацієнтів | Використання ергономічного обладнання; навчання правильним технікам підйому |
| Контакт із патогенами, що передаються через кров | Обов’язкове використання ЗІЗ; суворе дотримання протоколів інфекційного контролю |
Психологічні ризики в системах CCT
Транспортування пацієнтів CCT часто здійснюється в умовах змінного та непередбачуваного довкілля, що створює додаткові ризики. Небезпечні погодні умови, такі як буревії або екстремальні температури, можуть ускладнити безпечне транспортування пацієнтів. Крім того, виконання завдань у віддалених або важкодоступних районах може затримати проведення критичних медичних втручань.
Стратегії зниження ризиків:
- Умов обладнання та транспортних засобів. Проведення ретельного планування до виїзду для підготовки до потенційних екологічних викликів.
- Моніторинг погоди та системи зв’язку: впровадження систем моніторингу погодних умов у режимі реального часу та забезпечення відкритих каналів зв’язку для оперативного реагування та коригування дій під час місій.
- Навчання адаптації до довкілля: спеціалізоване навчання для бригад ССТ, що охоплює стратегії адаптації до роботи в несприятливих природних умовах.
| ОПИС РИЗИКУ | СТРАТЕГІЯ ЙОГО ЗНИЖЕННЯ |
| Вигорання, спричинене роботою в умовах високого стресу | Програми управління стресом; групи підтримки (peer support groups) |
| Вплив змінної роботи на психічне здоров’я | Контрольоване планування змін, доступ до фахівців із психічного здоров’я. |
Екологічні ризики в системі CCT
Транспортування пацієнтів CCT часто здійснюється в умовах змінного та непередбачуваного довкілля, що створює додаткові ризики. Небезпечні погодні умови, такі як буревії або екстремальні температури, можуть ускладнити безпечне транспортування пацієнтів. Крім того, виконання завдань у віддалених або важкодоступних районах може затримати проведення критичних медичних втручань.
Стратегії зниження ризиків:
- Ретельне планування та спеціалізоване обладнання: використання високоякісного, стійкого до погодних умов обладнання та транспортних засобів. Проведення ретельного планування до виїзду для підготовки до потенційних екологічних викликів.
- Моніторинг погоди та системи зв’язку: впровадження систем моніторингу погодних умов у режимі реального часу та забезпечення відкритих каналів зв’язку для оперативного реагування та коригування дій під час місій.
- Навчання адаптації до довкілля: спеціалізоване навчання для бригад ССТ, що охоплює стратегії адаптації до роботи в несприятливих природних умовах.
| ОПИС РИЗИКУ | СТРАТЕГІЯ ЙОГО ЗНИЖЕННЯ |
| Несприятливі погодні умови, що впливають на виконання завдань | Використання обладнання, стійкого до погодних умов; моніторинг погоди в режимі реального часу |
| Виклики у віддалених районах | Ретельне планування місій; спеціалізоване навчання з адаптації до складних природних умов |
Нормативно-правова база
Функціонування системи CCT регламентується з метою забезпечення надання медичної допомоги пацієнтам та гарантування безпеки персоналу відповідно до найвищих стандартів. У цьому розділі розглянуто складну нормативно-правову структуру, що регулює діяльність у сфері CCT, зокрема як чинне законодавство впливає на щоденну роботу, визначає обов’язки медичних працівників і гарантує безпеку пацієнтів. Також висвітлюється, як організації CCT можуть ефективно дотримуватись вимог, забезпечуючи відповідність законодавству та одночасно підтримуючи культуру справедливого ставлення, що акцентує увагу на безпеці та якості надання допомоги.
Усвідомлення меж повноважень юридичного та нормативного контролю
CCT завдання перетинаються з різними аспектами медичного права, зокрема правами пацієнтів, обов’язками персоналу та специфічними нормами транспортування. Ці норми та регулювання створені з метою захисту як пацієнтів, так і медичних працівників, забезпечуючи постійне дотримання високих стандартів надання медичної допомоги під час транспортування.
Ключові напрями регулювання:
- Ліцензування та сертифікація: надавачі послуг ССТ, зокрема медичний персонал, водії або пілоти, повинні відповідати встановленим вимогам ліцензування, які гарантують наявність у них необхідних навичок і знань.
- Конфіденційність пацієнтів і інформована згода: нормативно-правові акти, такі як НІРАА у США, регулюють порядок обробки інформації про пацієнтів і забезпечують отримання згоди перед медичним транспортуванням.
- Стандарти безпеки: існують чіткі вимоги щодо медичного обладнання та транспортних засобів, що використовуються в системі CCT. Ці стандарти гарантують безпечність і ефективність обладнання та транспорту під час перевезення пацієнтів.
Обізнаність щодо юридичних обов’язків
Надавачі послуг CCT повинні орієнтуватися в системі юридичних обов’язків, які впливають на їхню щоденну діяльність. Розуміння цих обов’язків є критично важливим для забезпечення відповідності вимогам і захисту прав як пацієнтів, так і медичних працівників.
Обов’язки персоналу, залученого до CCT:
- Дотримання протоколів транспортування: надавачі послуг зобов’язані дотримуватися встановлених протоколів щодо надання медичної допомоги під час транспортування, які зазвичай базуються на національних та міжнародних стандартах охорони здоров’я.
- Документування та звітування: точне ведення документації щодо всієї допомоги, наданої під час транспортування, є юридично обов’язковим і виконує роль критично важливого доказу у разі юридичної перевірки.
- Реагування на надзвичайні ситуації та надання допомоги: персонал, залучений до ССТ мають юридичний обов’язок професійно виконувати свої функції, своєчасно реагуючи на надзвичайні ситуації, які можуть виникнути під час транспортування.
Мінімізація юридичних ризиків
З огляду на високий рівень відповідальності в системі CCT, юридичні ризики є постійною загрозою. Їхня мінімізація потребує проактивного підходу до дотримання норм та постійного залучення до юридичної освіти і професійного навчання.
Стратегії зниження юридичних ризиків:
- Регулярне юридичне навчання: забезпечення того, щоб увесь персонал системи ССТ проходив регулярні тренінги щодо актуальних правових вимог і стандартів етики.
- Комплексні програми забезпечення відповідності: впровадження системних заходів із дотримання вимог, що передбачають регулярний перегляд і оновлення практик відповідно до чинних юридичних норм та рекомендацій.
- Юридичний аудит і перегляд: проведення регулярних аудитів для оцінки відповідності юридичним стандартам і впровадження необхідних змін у разі виявлення невідповідностей.
Нормативна база та постійне вдосконалення
Нормативно-правове поле для системи CCT не є статичним — воно змінюється у відповідь на нові медичні знання, технологічний прогрес і суспільні очікування. Організації, які працюють у сфері CCT, мають постійно вдосконалювати свої процеси, щоб залишатися в межах чинних нормативно-правових вимог.
Взаємодія з органами державного нагляду:
- Зворотний зв’язок і захист інтересів: Організації, що здійснюють ССТ, повинні активно взаємодіяти з органами державного нагляду, надаючи зворотний зв’язок щодо чинних нормативних актів та ініціюючи зміни, спрямовані на підвищення якості медичної допомоги й безпеки персоналу.
- Участь у встановленні стандартів: залучення до комітетів і робочих груп, які визначають стандарти для CCT, допомагає організаціям залишатися на передовій регуляторних змін і забезпечує врахування їхніх інтересів у процесі нормотворення.
Підвищення безпеки пацієнтів у критичному стані під час їх транспортування
Безпека пацієнтів є основоположним принципом системи охорони здоров’я, особливо в умовах високого ризику, притаманного транспортуванню у критичному стані. У цьому розділі розглядаються багатовимірні аспекти забезпечення безпеки пацієнтів під час перевезення — від запровадження чітких протоколів безпеки й навчальних програм до інтеграції новітніх технологій, розроблених для захисту пацієнтів під час транспортування. Кожен підрозділ висвітлює ключовий компонент безпеки пацієнтів, акцентуючи на викликах, стратегіях і найкращих практиках ефективного управління безпекою в системі CCT.
Протоколи безпеки пацієнтів
Забезпечення безпеки пацієнтів під час транспортування передбачає складну взаємодію протоколів, які регулюють кожен етап процесу — від первинної оцінки стану пацієнта до його остаточної передачі.
Розробка та впровадження протоколів безпеки
Протоколи безпеки в системі CCT — це комплексні настанови, що охоплюють усі операційні аспекти надання медичної допомоги під час транспортування. Вони розробляються шляхом міждисциплінарної співпраці лікарів, парамедиків, медсестер та експертів у сфері повітряної медицини.
- Розробка протоколів: включає виявлення потенційних ризиків для пацієнтів і формування покрокових процедур для їхньої мінімізації. Цей процес зазвичай ґрунтується на клінічних настановах, нормативно-правових актах і практичних рекомендаціях, що базуються на доказах.
- Специфічні протоколи для окремих клінічних сценаріїв: різні клінічні стани потребують індивідуальних підходів. Наприклад, протоколи транспортування пацієнтів із інфекційними захворюваннями містять спеціальні заходи інфекційного контролю, а для пацієнтів із травмами — акцент на іммобілізації хребта й контролю кровотечі.
Безперервне оцінювання та вдосконалення протоколів
- Регулярний перегляд: протоколи безпеки регулярно переглядаються та оновлюються на основі зворотного зв’язку від бригад CCT, результатів лікування пацієнтів і нових досягнень у медичній практиці.
- Аналіз інцидентів: кожен інцидент або ситуація, якої вдалося уникнути, аналізується детально з метою виявлення недоліків у чинних протоколах. Такий аналіз сприяє їхньому вдосконаленню й запобіганню повторенню подібних випадків у майбутньому.
Підготовка персоналу та розвиток компетентностей
Ефективні програми навчання є ключовими для того, щоб персонал системи CCT був належним чином підготовлений до впровадження протоколів безпеки та реагування на надзвичайні ситуації.
Комплексні програми навчання
- Навчання, орієнтоване на навички: забезпечує працівників ССТ оволодінням всіма необхідними навичками для безпечного транспортування пацієнтів, включно з заходами проведення СЛР на “advanced” рівні у дорослих та дітей.
- Регулярні симуляції та навчальні тренування: моделювання реальних сценаріїв і навчальні відпрацювання дозволяють бригадам практикуватися та вдосконалювати свої навички реагування в контрольованому середовищі.
Спеціалізоване навчання для працівників системи CCT
- Навчання, орієнтоване на специфіку станів: бригади ССТ проходять навчання з урахуванням типових клінічних випадків, з якими вони стикаються, що підвищує їхню здатність надавати спеціалізовану допомогу під час транспортування.
- Підготовка до роботи з представниками різних культур: З огляду на різноманітний культурний та соціальний склад пацієнтів, яким надають допомогу бригади CCT, підготовка з навичок роботи в багатокультурному середовищі сприяє наданню медичної допомоги з урахуванням їхніх особливостей та потреб.
Використання передових медичних технологій
Інтеграція сучасних медичних технологій у діяльність системи CCT суттєво підвищує рівень безпеки пацієнтів завдяки можливості моніторингу та управління їхнім станом під час транспортування.
Телемедицина та дистанційний моніторинг
- Консультації в режимі реального часу: можливості телемедицини дозволяють бригадам CCT консультуватися зі спеціалістами лікарень у реальному часі під час транспортування, що покращує ухвалення клінічних рішень та ведення пацієнта.
- Безперервний моніторинг пацієнтів: сучасні системи моніторингу забезпечують дані про життєво важливі показники в режимі реального часу, що дає змогу оперативно реагувати у разі зміни стану пацієнта.
Підвищення безпеки за допомогою технологій
- Автоматизовані системи: технології, як-от автоматичні дозатори медикаментів та інтелектуальні монітори, зменшують ризик людської помилки та підвищують безпеку пацієнтів.
- Інтеграція з лікарняними системами: забезпечення повної сумісності технологій ССТ з інформаційними системами лікарень сприяє безперервному обміну даними про пацієнтів та покращує безперервність надання медичної допомоги.
Культура безпеки пацієнтів та захист їхніх інтересів
Формування культури, що ставить безпеку пацієнтів на перше місце, має вирішальне значення для підтримання відкритої комунікації та безперервного вдосконалення в системі CCT.
Сприяння культурі безпеки
- Культура справедливого ставлення ставлення: акцент на підході, що не передбачає покарання до звітування про помилки заохочує персонал системи CCT відкрито повідомляти про потенційні проблеми безпеки без страху покарання.
- Пацієнтоорієнтований підхід: основою діяльності ССТ є прагнення до надання допомоги, орієнтованої на потреби пацієнта, з пріоритетом на безпеку, комфорт і гідність кожного.
Захист прав пацієнтів
Представники пацієнтів: у межах роботи системи CCT часто передбачаються спеціальні посадові особи або функції, відповідальні за дотримання прав пацієнтів. Їхнє завдання — забезпечити повагу до цих прав та пріоритетне врахування потреб пацієнтів під час транспортування.







































