Підтримайте розвиток проєкту TCCC в Україні
Розділ 1 Судинна травма: загальні принципи
У цьому розділі розглядаються загальні принципи ушкоджень судин кінцівок і тулуба. Представлено їх огляд з історичної перспективи, а також етіологію, діагностику та принципи лікування.
Цілі навчання
До кінця курсу ASSET учасники повинні вміти наступне:
- Аналізувати історичні аспекти судинних ушкоджень та вплив досвіду військової хірургії на сучасну допомогу.
- Характеризувати види пошкоджень судин кінцівок і тулуба, які потребують хірургічного втручання.
- Перерахувати “великі” та “малі” критерії, які використовуються для прийняття рішення щодо подальшого лікування ушкоджень судин кінцівок.
- Описати роль додаткових методів візуалізації в лікуванні пошкоджень судин.
- Співвідносити негайні та віддалені наслідки ураження судин.
- Обговорювати, які судини можна безпечно перев’язувати.
- Описувати роль турнікетів і кровоспинних засобів у лікуванні судинної травми.
- Описувати показання та техніку тимчасового шунтування кровоносних судин.
- Обговорювати основні принципи судинного відновлення та шунтування.
Вступ
- Травми судин кінцівок були задокументовані ще в класичній Греції та Римі, при чому ампутація була найбільш частим їх наслідком.
- Багато принципів лікування травматичних пошкоджень судин кінцівок, які ми використовуємо в наш час, походять з військового досвіду:
- Під час Другої світової війни пошкоджені артерії кінцівок, як правило, перев’язували, внаслідок чого частота ампутацій у випадку травм підколінних артерій становила 73%.
- Хьюз і Спенсер (Hughes, Spencer) виконували функціональне відновлення пошкоджених судин під час Корейської війни.
- Під час війни у В’єтнамі Річ (Rich) і його колеги вдосконалили відновлення артерій; рівень ампутацій при пораненнях підколінної артерії знизився до 32%.
- Сучасні цивільні серійні дослідження повідомляють про рівень ампутації 3–7%.
- Нещодавні конфлікти в Іраку та Афганістані, а також випадки з масовими постраждалими серед цивільного населення підтвердили переваги широкого використання турнікетів та шунтування судин для контролю пошкоджень
- Швидке розпізнавання та лікування артеріальної кровотечі має важливе значення для отримання оптимальних результатів.
Етіологія
- Проникаючі поранення з наступними механізмами:
- Вогнепальне поранення
- Ножове поранення
- Виробничі травми (наприклад, поранення монтажним пістолетом)
- Ятрогенія (при процедурах доступу до судин)
- Тупі ушкодження з наступними механізмами:
- Автомобільні аварії
- Падіння/розчавлення
- Напад
- Переломи довгих кісток або вивихи суглобів часто пов'язані з пошкодженням судин.
- Задній вивих коліна пов’язаний з пошкодженням підколінної артерії.
- Частота пошкоджень судин кінцівок є різною залежно від уражених судин і виглядає наступним чином (у порядку зменшення): стегнові > плечові > підколінні > променеві та ліктьові > велико- та малогомілкові судини.
Патофізіологія
- Судинне дерево (як артеріальне, так і венозне) має певний природний захист від розтягування та перерозгинання; отже, пошкодження судин, пов’язані з тупою травмою, зустрічаються рідше.
- Гладка мускулатура середнього шару стінки артерії захищає її як від травм типу розтягування, так і від незначних колотих ран, які в більшості випадків гояться спонтанно.
- Коли артерію перерізають, судинний спазм і низький системний тиск сприяють утворенню згустка в місці пошкодження. Спазм може зменшити інтенсивність кровотечі (кількість крововтрати). Надмірна рідинна ресусцитація може змістити утворений згусток, тому її слід уникати, доки не буде досягнуто контролю над кровотечею. За відсутності черепно-мозкової травми слід розглянути питання про допустиму гіпотензію (“пермісивну гіпотензію”), доки кровотеча не буде зупинена.
- Безпосередніми наслідками ураження судин є кровотеча і гостра ішемія:
- Ішемія виникає внаслідок порушення кровотоку.
- Постачання кисню є недостатнім для задоволення потреб; наростає анаеробний метаболізм із супутнім лактоацидозом.
- Активуються клітинні та гуморальні шляхи запалення, і, якщо вчасно не відновити кровотік, відбувається смерть клітин.
- Скелетні м'язи можуть витримувати ішемію протягом трьох-шести годин і все одно відновлювати функцію.
- Периферичні нерви більш чутливі до ішемії і можуть зазнати незворотного пошкодження за коротший період ішемії.
- Розвивається компартмент-синдром, як описано в розділі 5.
- Відстрочені прояви ураження судин включають наступне:
- Відстрочена ішемія внаслідок артеріального тромбозу або компартмент-синдрому.
- Артеріовенозна фістула, що виникає, коли артерія та прилегла вена ушкоджуються, і артеріальна кров потрапляє безпосередньо у венозне русло.
- Частковий розрив артерії, що призводить до гематоми та утворення псевдоаневризми, ознаки якої будуть виявлятися у віддаленому періоді.
- Якщо артеріальний кровоплин до ішемізованої тканини відновлено, раптове вивільнення медіаторів запалення може спровокувати як місцеву, так і системну запальну відповідь (так зване реперфузійне пошкодження).
- У разі реперфузії великої маси ішемізованої тканини вивільнення внутрішньоклітинних іонів калію та водню може призвести до порушення ритму серця та гострої серцево-судинної недостатності.
Діагностика
- Діагноз масивного пошкодження судин, як правило, виставляється під час фізикального обстеження, якщо виявлені «великі» (“hard”) та «малі» (“soft”) критерії пошкодження.
- «Великі критерії» пошкодження судин вимагають негайного вживання заходів:
- Спостерігається пульсуюча кровотеча
- Візуалізується гематома, яка збільшується на очах
- Є ознаки ішемії на периферії (відсутність дистального пульсу; холодні бліді кінцівки)
- Відчутне коливання, тремтіння (вібрація) при пальпації
- При аускультації вислуховується шум над ділянкою або поблизу ушкодженої артерії
- «Малі критерії» судинного пошкодження повинні спонукати до подальшої діагностичної оцінки або продовження ретельного спостереження:
- В анамнезі значна кровотеча на місці отримання травми
- Близькість проникаючого поранення, пошкодження кістки або тупої травми до великої артерії
- Ослаблений пульс порівняно з пульсом на неушкодженій кінцівці
- Симптоми ураження периферичних нервів
- Невелика непульсуюча гематома
- Патологічне значення (<0,9) кісточково-плечового індексу (КПІ, англ., ankle-brachial index, ABI)
- Патологічно змінена форма хвилі потік-швидкість при доплерівському ультразвуковому дослідженні
- Шок, який не є наслідком інших травм
- Фізикальний огляд доповнюється вимірюванням КПІ, індексу артеріального тиску або індексу пошкодженої кінцівки.
- Пацієнти з проникаючою або тупою травмою, нормальним пульсом на кінцівках і КПІ=1,0 (або більше), скоріше за все, не мають значного пошкодження артерії та не потребують подальшого оцінювання, окрім спостереження.
- Більшість авторів виступають за спостереження пацієнтів з КПІ > 0,9 і подальшу оцінку пацієнтів при КПІ нижче 0,9.
- Запідозрити пошкодження судин необхідно при наступних травмах кісток:
- Перелом ключиці — підключична артерія
- Вивих плеча — пахвова артерія
- Надвиростковий перелом плечової кістки — плечова артерія
- Перелом стегнової кістки — поверхнева стегнова артерія
- Задній вивих коліна — підколінна артерія
Діагностичні допоміжні засоби
- Доплерографія судин
- Наявність доплерівського сигналу під час огляду кінцівки без пульсу може створити хибне відчуття безпеки і не означає відсутність значного пошкодження судин.
- Дуплексне ультразвукове дослідження дуже залежить від оператора, але в правильних руках воно може виявити:
- Розрив або оклюзію артерій
- Розриви інтими з утворенням клаптів
- Венозну оклюзію
- Гематому
- Псевдоаневризму
- Артеріовенозну фістулу
- Пульсоксиметрія — зменшення показників пульсоксиметра в порівнянні з протилежною кінцівкою — свідчить про значне пошкодження судин, але не підтверджує й не виключає його.
- Оглядова рентгенографія корисна як засіб швидкого визначення наявності переломів і сторонніх тіл.
- КТ-ангіографія (КТА) є високочутливим і специфічним методом виявлення та характеристики судинного ураження. КТА стала початковим діагностичним методом вибору у більшості пацієнтів із підозрою на ураження судин. Чутливість цього дослідження при визначенні ушкодження судин залежить від протоколу введення контрасту та отримання зображення.
- Ангіографія
- Ангіографія вже протягом тривалого часу вважається “золотим” стандартом для виявлення та характеристики пошкоджень судин.На якість ангіографічного дослідження менше, ніж при КТА, впливає наявність сторонніх тіл; крім того, ангіографія дає змогу оцінити кровотік у візуалізованому артеріальному сегменті в режимі реального часу.
- Ангіографія може стати і лікувальним втручанням у випадку застосування ендоваскулярних технік, які використовуються для лікування пошкоджень судин (за умови доступності фахівців та обладнання).
Лікування: Негайна зупинка кровотечі
- Застосуйте прямий тиск на місце травми.
- Уникайте великих громіздких пов’язок.
- Слід використовувати турнікети, якщо кровотечу неможливо зупинити прямим тиском або тампонуванням рани (Мал. 1).
- Використання турнікетів під час останніх військових конфліктів продемонструвало значне зниження смертності, і їх застосування стає звичним явищем у цивільній догоспітальній допомозі.
- Турнікети слід розглядати як початкове втручання пацієнтам із травматичною ампутацією та/або масивною кровотечею.
- Усі медичні працівники повинні мати практичні знання щодо накладання та зняття турнікетів.
- Сліпе перетискання або зондування в глибині рани є небезпечним; воно, скоріше за все, буде неуспішним та може пошкодити інші структури.
- Було схвалено ряд пов’язок для польових умов, що містять різноманітні кровоспинні речовини та затверджені для використання для людей; вони є корисними допоміжними засобами для зупинки кровотечі.
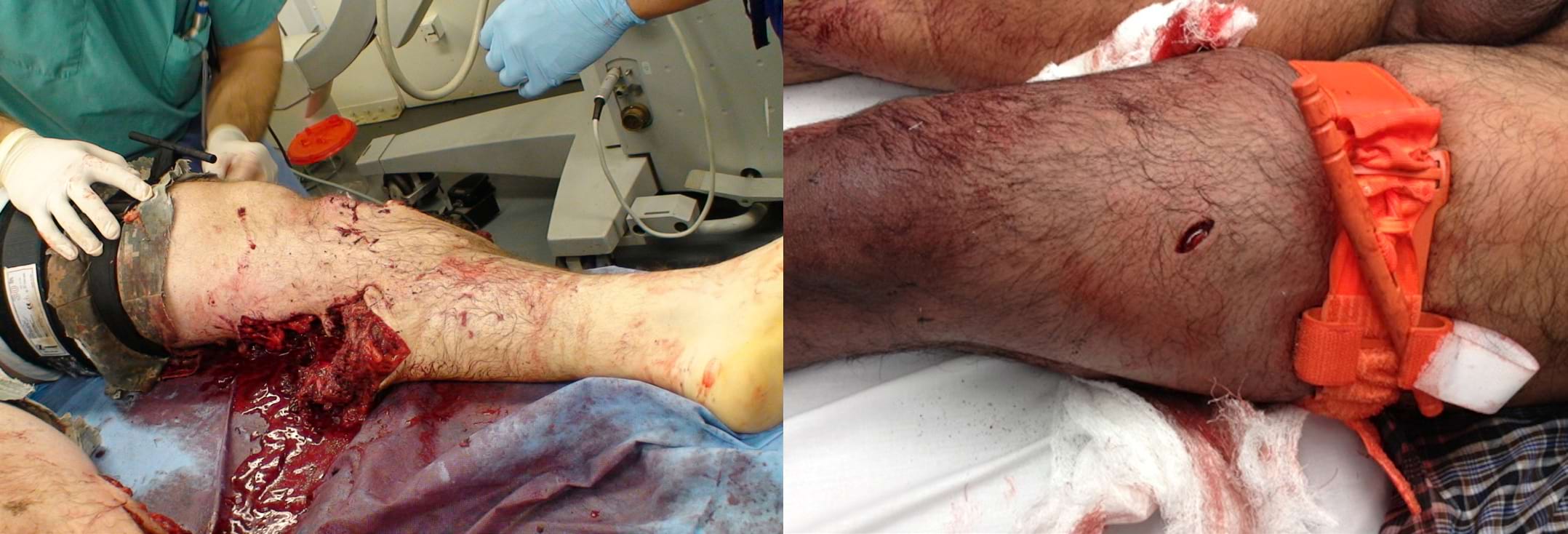
Малюнок 1. З метою зупинки активної артеріальної кровотечі в результаті вибухового поранення (зліва) та ножового колотого поранення (справа) цим пацієнтам на нижню кінцівку був накладений турнікет
Відновлення ОЦК
- До моменту зупинки кровотечі рідинну ресусцитацію слід проводити обережно (“пермісивна гіпотензія”), оскільки підвищення артеріального тиску може “виштовхнути” тромб, що призведе до посилення кровотечі та зниження концентрації факторів згортання у крові.
- Перед проведенням ресусцитації необхідно забезпечити два внутрішньовенних судинних доступи з канюлями великого діаметру.
- Після того, як контроль кровотечі буде досягнуто, за необхідності можна буде проводити агресивну та збалансовану ресусцитацію препаратами крові.
Оперативна стратегія/Особливі міркування
- Відновлення цілісності судини (або відновлення кровотоку за допомогою шунтування), яке відбувається в межах трьох годин після травми, як правило, дає найкращі результати.
- Пацієнта необхідно правильно розташувати на операційному столі, щоб можна було виконати ангіографію, отримати доступ до всіх потрібних судин та забрати венозні трансплантати.
- Дистальну частину кінцівки (кисть або стопу) також необхідно підготувати як операційне поле, як зазначено, щоб дозволити оцінити дистальну перфузію
- Базовим принципом судинної хірургії є досягнення проксимального та дистального контролю судини перед розкриттям місця пошкодження. Для отримання як проксимального, так і дистального контролю можуть знадобитися окремі розрізи.
- Пам’ятайте, що турнікети можуть забезпечувати проксимальний контроль (Мал. 1).
- Хоча може виникнути спокуса безпосереднього розкриття місця пошкодження, яке активно не кровоточить, проте ваші маніпуляції можуть змістити тромб із рани та призвести до сильної кровотечі, яка зробить огляд операційного поля неможливим. Тож… «Не чіпайте скунса!»
- Контроль найкраще досягається за допомогою хірургічних петель, які двічі обводять навколо судини. Якщо використовуються затискачі, то вони повинні бути атравматичними і накладатися з мінімальним зусиллям.
- У деяких випадках для досягнення контролю можна використовувати внутрішньоартеріальну балонну оклюзію (наприклад, катетер Фогарті або REBOA).
- Селективне використання балонної тампонади є корисним для тимчасового контролю кровотечі з вузлових зон або глибоких, важкодоступних ділянок.
- Венозну кровотечу легше зупинити за допомогою тиску, ніж за допомогою петель або затискачів.
- Цілісність великих вен слід відновити (або шунтувати); малі вени можна перев’язати. Основне правило полягає в тому, що якщо вена напружена, її цілісність слід відновити.
- У випадку політравми, яка викликала порушення фізіологічних процесів (дестабілізацію стану пацієнта), або якщо хірург не має досвіду відновлення судин, за замовчуванням має проводитись шунтування за принципом контролю критичних пошкоджень.
- Якщо було прийняте рішення про відновлення цілісності судини, техніка буде вибиратись в залежності від ступеня пошкодження та досвіду хірурга.
- Першим кроком є дебридмент (очищення) відмерлих тканин і визначення (здорових) країв рани.
- Далі проводиться оцінка притоку і відтоку крові. Якщо кровотік порушений, проксимально та дистально вводять балонний катетер (Фогарті), щоб вилучити тромби. Для промивання судини в проксимальному та дистальному напрямках з метою місцевої антикоагуляції можна використати 10–15 мл гепаринізованого фізіологічного розчину з концентрацією гепарину 50 одиниць/мл.
- У пацієнтів із політравмою слід уникати системної антикоагуляції.
- Будь-які відновлення судин повинні супроводжуватися оцінкою відновленої ділянки, шунта і дистальної перфузії. Репаровану ділянку або трансплантат можна оцінити за допомогою дуплексного УЗД або ангіографії. Розгляньте можливість виконання ангіографії дистального відтоку перед відновленням, щоб визначити ризик потенційної тромбоемболії.
- Контрольна артеріографія виконується за допомогою невеликого ангіокатетера, яким пунктують (проколюють) артерію проксимальніше анастомозу. Швидко вводять контрастну речовину, після чого роблять флюороскопічні зображення в режимі реального часу або одноразовий рентгенівський знімок.
- Після відновлення судини слід задокументувати базові доплерівські сигнали; розташування сигналу слід позначити на шкірі, щоб інші спеціалісти могли легко виконувати рутинні перевірки стану судини.
- Пацієнта слід оцінити на предмет розвитку компартмент-синдрому. Біль при певних рухах, особливо при пасивному розтягуванні м'язів, є найбільш раннім клінічним показником компартмент-синдрому (див. розділ 5).
- Рекомендоване широке застосування фасціотомії на ранніх стадіях.
Тимчасове шунтування судини
- Тимчасове шунтування судини є технікою контролю критичних пошкоджень, яку слід розглянути за таких обставин:
- Для пацієнта, у якого розвинулася летальна тріада при травмі (ацидоз, гіпотермія та коагулопатія) - з метою виграти час для стабілізації стану в відділенні інтенсивної терапії, до моменту остаточного відновлення цілісності судини
- Щоб забезпечити початкове відновлення пошкоджень кісток перед остаточним відновленням судин
- Як тимчасовий захід, щоб дозволити перевести пацієнта на вищий рівень допомоги з необхідними ресурсами та досвідом для виконання остаточного відновлення
- У разі випадку з масовими/численними постраждалими, коли оперативні ресурси обмежені
- Якщо це можливо, слід шунтувати і артерію, і вену (Мал. 2).
- Перед встановленням шунта дистальній судині слід дозволити “відкровити” (випустити кров); після цього слід встановити дистально та проксимально катетери Фогарті.
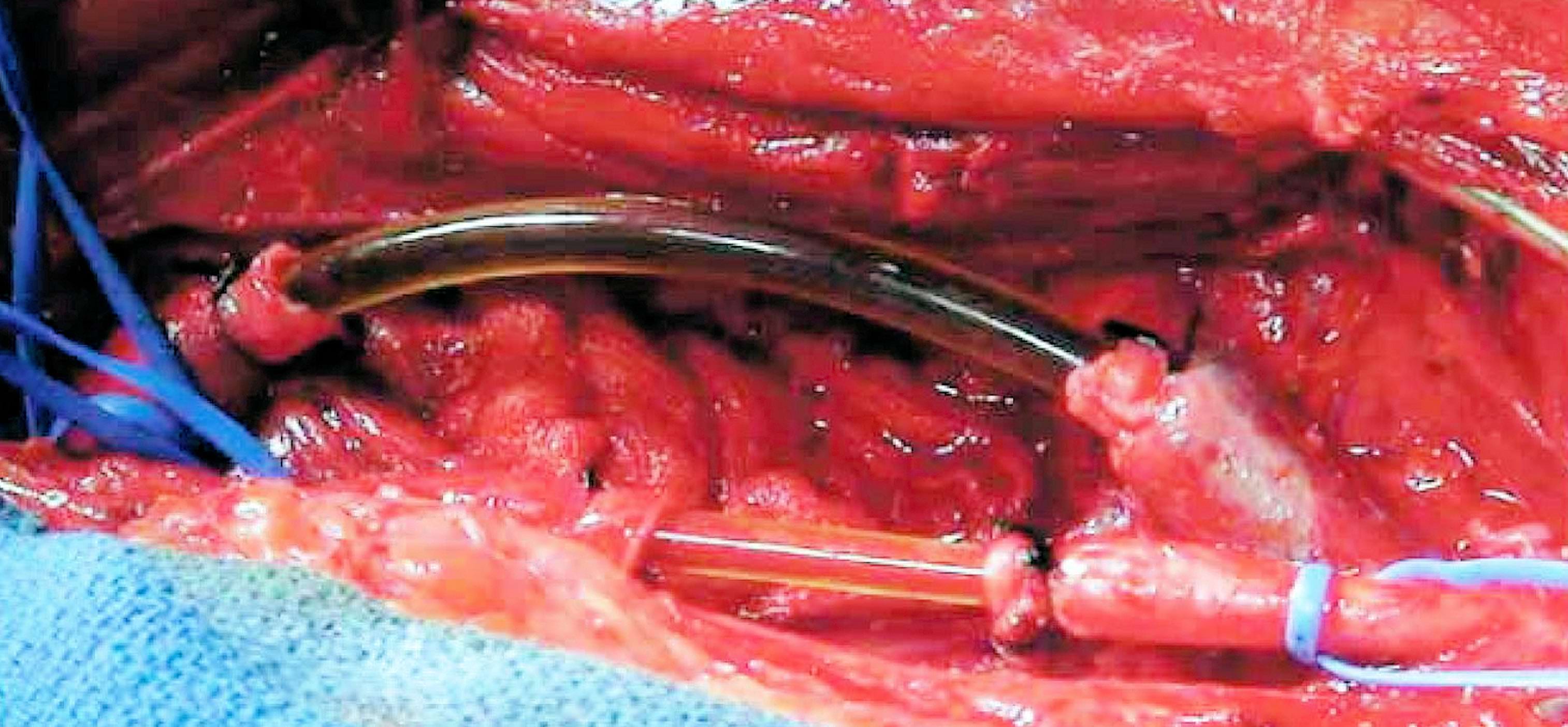
Малюнок 2. У даного пацієнта з пошкодженням судин правого стегна були встановлені тимчасові шунти у поверхневу стегнову артерію (червона кров, збагачена киснем) та у вену (темна кров); для цього були використані магістралі (трубки) від систем для проведення внутрішньовенних інфузій.
- Існують комерційно виготовлені шунти, але ви також можете використовувати магістралі (трубки) від систем для проведення внутрішньовенних інфузій або трубки для дренування плевральної порожнини.
- Шунти слід ретельно зафіксувати (лігатурами або, рідше, петлями чи затискачами), щоб запобігти зміщенню, особливо якщо пацієнт транспортується зі встановленим шунтом (Мал. 3).
- Слід встановити максимально великий за діаметром артеріальний внутрішньопросвітний шунт.
- За наявності папаверину можна наносити його місцево на перерізані кінці артерії, які зазвичай спазмовані. Застосування папаверину та обережне розширення просвіту артерії може дозволити вставити більший шунт.
- Шунт має бути на 4 см довшим за дефект між двома кінцями судини, щоб можна було ввести його на глибину 1,5–2 см у просвіт кожного перерізаного кінця артерії.
- Коли шунт обрізано до потрібної довжини, то з метою маркування та контролю його положення, посередині шунта накладають шовкову лігатуру 2-0 та затискач (у тому ж місці) (Мал. 3a).
- Шунт встановлюють спершу в проксимальний кінець перерізаної артерії, вводячи трубку щонайменше на 1,5 см вглибину. Потім проксимальний кінець артерії фіксують до шунта за допомогою шовкової лігатури 2-0, розміщеної приблизно на відстані 5 мм від зрізаного кінця судини.
- Затискач у середній частині шунта знімають, після чого послаблюють контроль проксимальної частини судини, щоб підтвердити пульсуючий потік крові. Після підтвердження знову накладають затискач .
- Потім шунт вводять на 1,5 см у просвіт дистального кінця перерізаної судини; судину стискають на шунті і фіксують іншою шовковою лігатурою 2-0, розміщеною приблизно на 5 мм від зрізаного краю судини (Мал. 3b).
- Лігатури на проксимальному та дистальному кінцях судини потім з’єднуються разом під легким натягом, стабілізуючи шунт і допомагаючи уникнути зміщення або міграції (Мал. 3c).
- Дистальний контроль судини послаблюється для підтвердження пульсуючого потоку дистальніше шунта (Мал. 3d).
- У разі видалення шунта перед остаточним відновленням судини потрібно буде обрізати її аж до здорової тканини за межами місця, де був фіксований шунт.
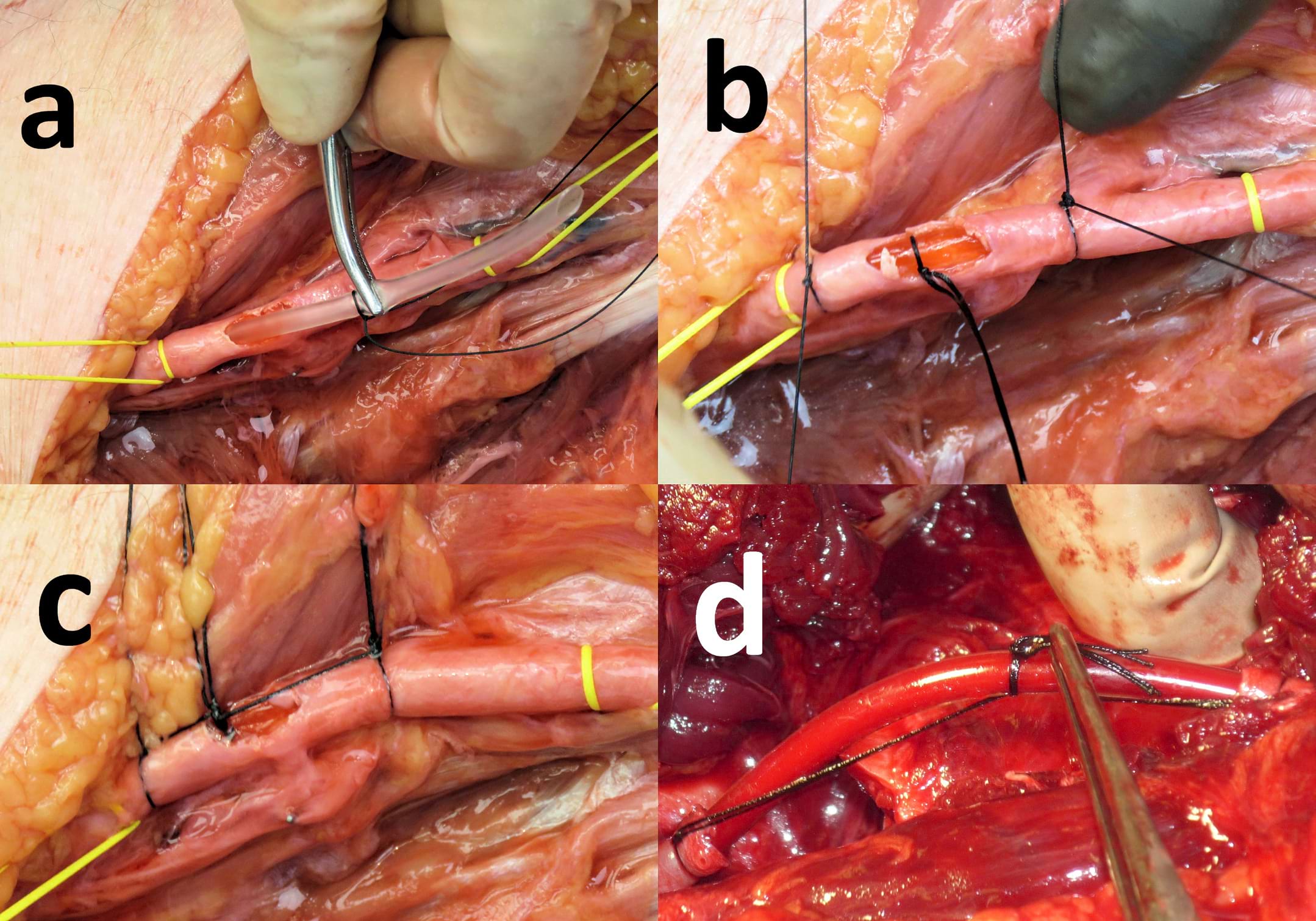
Малюнок 3. Тимчасовий шунт виготовлено зі стерильної магістралі для проведення внутрішньовенних інфузій, обрізаної до відповідного розміру, кінчики злегка скошені; середина шунта позначена лігатурою і затискачем, що забезпечити контроль за допомогою оклюзії (a). Шунт встановлюють спочатку в проксимальний кінець (а), а потім у дистальний кінець частково перерізаної судини (b). Судину надійно фіксують до трубки дистально та проксимально (b); лігатури на судині прив’язують до лігатури посередині, як видно на частково перерізаній артерії (c). Інший випадок: артерія з дефектом у кілька сантиметрів була з’єднана шунтом
- Шунти слід видаляти, як тільки буде стабілізовано стан пацієнта і стане доступним судинний хірург із відповідним досвідом, який зможе виконати остаточне відновлення судини.
- Гепаринізувати судинні шунти не потрібно.
- Частота тромбування шунтів, введених у судини нижче ліктя або коліна, є високою, і рівень втрати кінцівок залишається без змін. Це говорить про те, що дані судини не слід шунтувати.
- Після встановлення шунта важливо задокументувати ретельний дистальний огляд, а також час встановлення шунта.
Лігування
- Іноді неможливо або недоцільно шунтувати чи відновлювати судину, і, щоб зупинити небезпечну для життя кровотечу, така судина може потребувати лігування.
- Є дуже небагато судин на кінцівках, які неможливо перев’язати, що може призвести до різних наслідків.
- Судини, які можна лігувати, включають наступні:
- Загальна та зовнішня сонні артерії
- Підключична артерія (якщо перев'язана дистальніше щито-шийного стовбура)
- Пахвова артерія
- Плечова артерія (дистальніше глибокої гілки)
- Ліктьова або променева артерія окремо (променева краще переноситься, оскільки ліктьова є домінуючою судиною у більшості пацієнтів)
- Черевний стовбур
- Внутрішня клубова артерія
- Судини, в яких лігування зазвичай або напевно погано переноситься (наприклад, призводить до інсульту або критичної ішемії), включають наступні:
- Внутрішня сонна артерія (15–20 відсотків випадків інсульту)
- Верхня брижова артерія
- Зовнішня клубова артерія
- Загальна стегнова артерія
- Підколінна артерія
- Слід мати на увазі, що ішемія набагато частіше буде виникати в ділянці перев’язаних судин, якщо є значне пошкодження м’яких тканин і руйнування підтримуючого колатерального кровообігу.
- Майже всі вени, включаючи нижню порожнисту вену, можна перев'язувати. Підколінну вену слід відновити або шунтувати, якщо це можливо.
Відновлення судин
- Специфічні методи остаточного відновлення цілісності судин не розглядаються в цьому курсі та посібнику, але включають такі варіанти:
- Бічне ушивання артерій або вен
- Клаптева (патч-) ангіопластика
- Резекція з анастомозом «кінець в кінець».
- Резекція з інтерпозицією трансплантата (вена, PTFE/Dacron, CryoVein, Artegraft тощо)
- Обхідний трансплантат
- Позаанатомічне шунтування
- Реконструкція стент-графтом
Ви можете обговорити цей матеріал на форумі ТССС