Підтримайте розвиток проєкту TCCC в Україні
Опубліковано:
14.11.2024
Розділ 6 Хірургічне забезпечення прохідності дихальних шляхів: крікотиреотомія
У цьому розділі розглянуті показання до хірургічного забезпечення прохідності дихальних шляхів (крікотиреотомії). Наведені анатомічні особливості відповідних структур, необхідних для успішного та безпечного виконання процедури. Детально та поетапно представлені позиціонування пацієнта, необхідне обладнання та кроки класичної крікотиреотомії. По завершенню коротко описані «підводні камені», пов'язані з цією процедурою.
Цілі навчання
До кінця курсу ASSET учасники повинні вміти наступне:
- Назвати показання для хірургічного забезпечення прохідності дихальних шляхів.
- Описати анатомічні особливості та орієнтири, які сприятимуть успішності втручання.
- Перелічити мінімальне необхідне обладнання для виконання екстреної крікотиреотомії, а також поширені допоміжні засоби.
- Правильно демонструвати кроки, необхідні для крікотиреотомії.
- Розуміти можливі «підводні камені» цієї процедури.
Загальні особливості
- Крікотиреотомія є невідкладною процедурою, яка, хоча рідко виконується, є критично важливою навичкою для порятунку життя.
- За останні роки кількість крікотиреотомій зменшилася, що пояснюється впровадженням відеоларингоскопії, вдосконаленням неінвазивних методів забезпечення дихальних шляхів та наявністю належним чином підготовлених спеціалістів.
- З огляду на все рідшу потребу виконання цієї процедури, вкрай важливо, щоб усі клініцисти добре володіли технікою та часто практикувалися задля того рідкісного випадку, коли крікотиреомія знадобиться.
- Крікотиреотомія показана, коли необхідне екстрене забезпечення прохідності дихальних шляхів, а оротрахеальна або назотрахеальна інтубація не вдається або протипоказана.
- Випадки, пов’язані з необхідністю крікотиреотомії, включають масивні оральні та носоглоткові кровотечі, рясні блювотні маси в дихальних шляхах, тризм, обструктивні ураження (наприклад, пухлина, поліп, набряк гортані, інфекція, ангіна Людвіга), а також широкий спектр травматичних і вроджених деформацій, будь-яка з яких може перешкоджати успішній оротрахеальній або назотрахеальній інтубації.
- Абсолютних протипоказань до екстреної крікотиреотомії у дорослих немає.
- Відносні протипоказання включають підозрюване або явне поперечне розсічення (транссекцію) трахеї, перелом гортані або розрив переходу гортані у трахею. У таких випадках кращим підходом буде трахеостомія або стабілізація дистального сегмента трахеї з наступною прямою інтубацією.
- Не встановлено вік, у якому можна безпечно виконувати крікотиреотомію дитині; рекомендації варіюють від 5 до 12 років, при цьому розміри дитини та наявність анатомічних орієнтирів, які можна пропальпувати, важливіші за вік.
- Якщо очевидно, що необхідне хірургічне забезпечення прохідності дихальних шляхів, це слід зробити без зволікань, щоб уникнути гемодинамічного колапсу, зупинки серця та церебральної аноксії через неліковану гіпоксемічну дихальну недостатність. Крікотиреотомія є найшвидшим і найбезпечнішим методом відновлення прохідності дихальних шляхів і вимагає лише базового обладнання.
- Крікотиреотомія завжди супроводжується кровотечею; вхід до дихальних шляхів призводить до рясної аерозолізації крові та секрету дихальних шляхів. Саме тому вкрай важливо, щоб усі члени команди мали відповідні засоби індивідуального захисту, включно з засобами захисту обличчя та очей.
Анатомія та її особливості
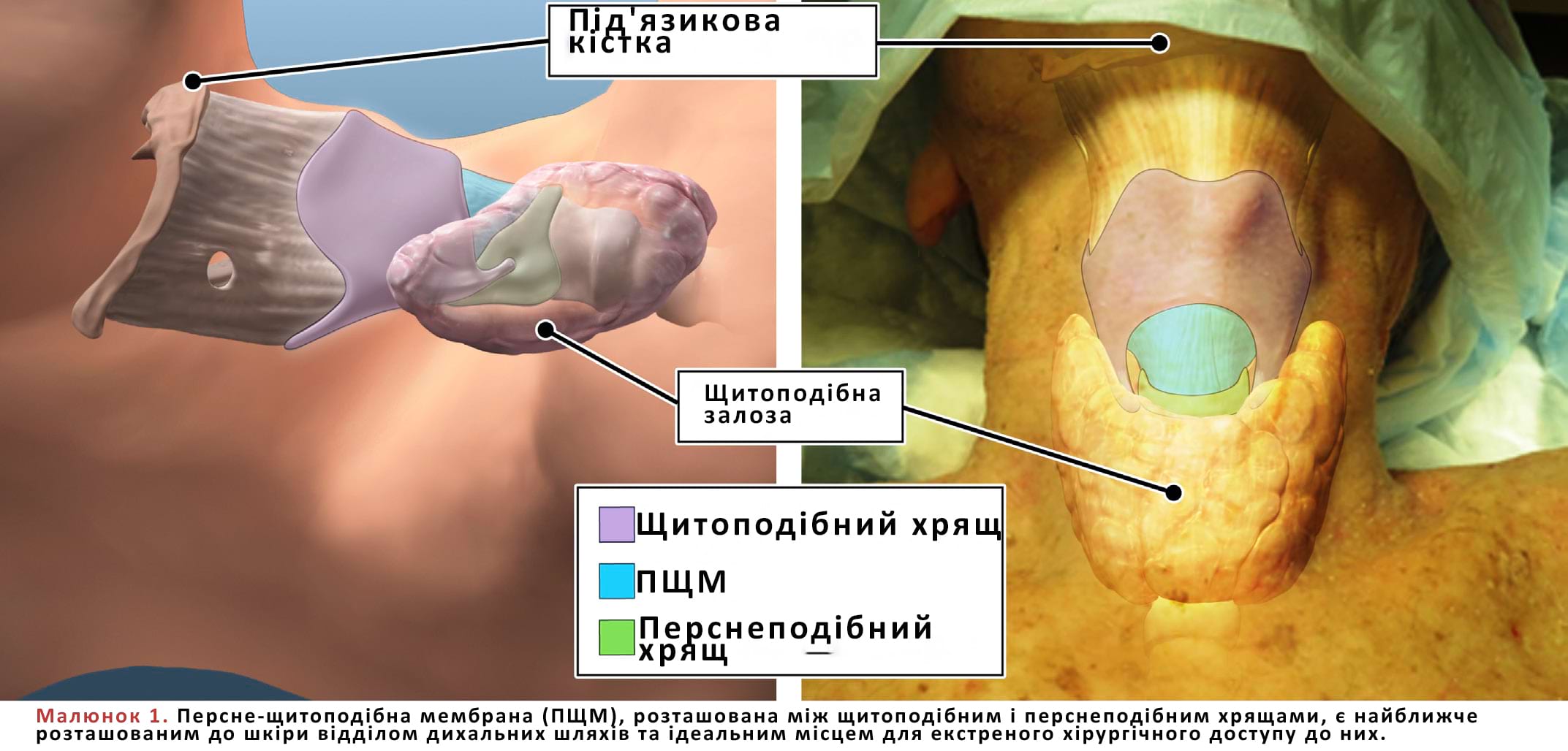
- Правильне виконання крікотиреотомії залежить від розуміння відповідної анатомії та здатності ідентифікувати персне-щитоподібну мембрану (ПЩМ).
- ПЩМ є логічним місцем для екстреного забезпечення прохідності дихальних шляхів: це частина дихальних шляхів, яка знаходиться найближче до шкіри, і між нею та шкірою немає критичних структур.
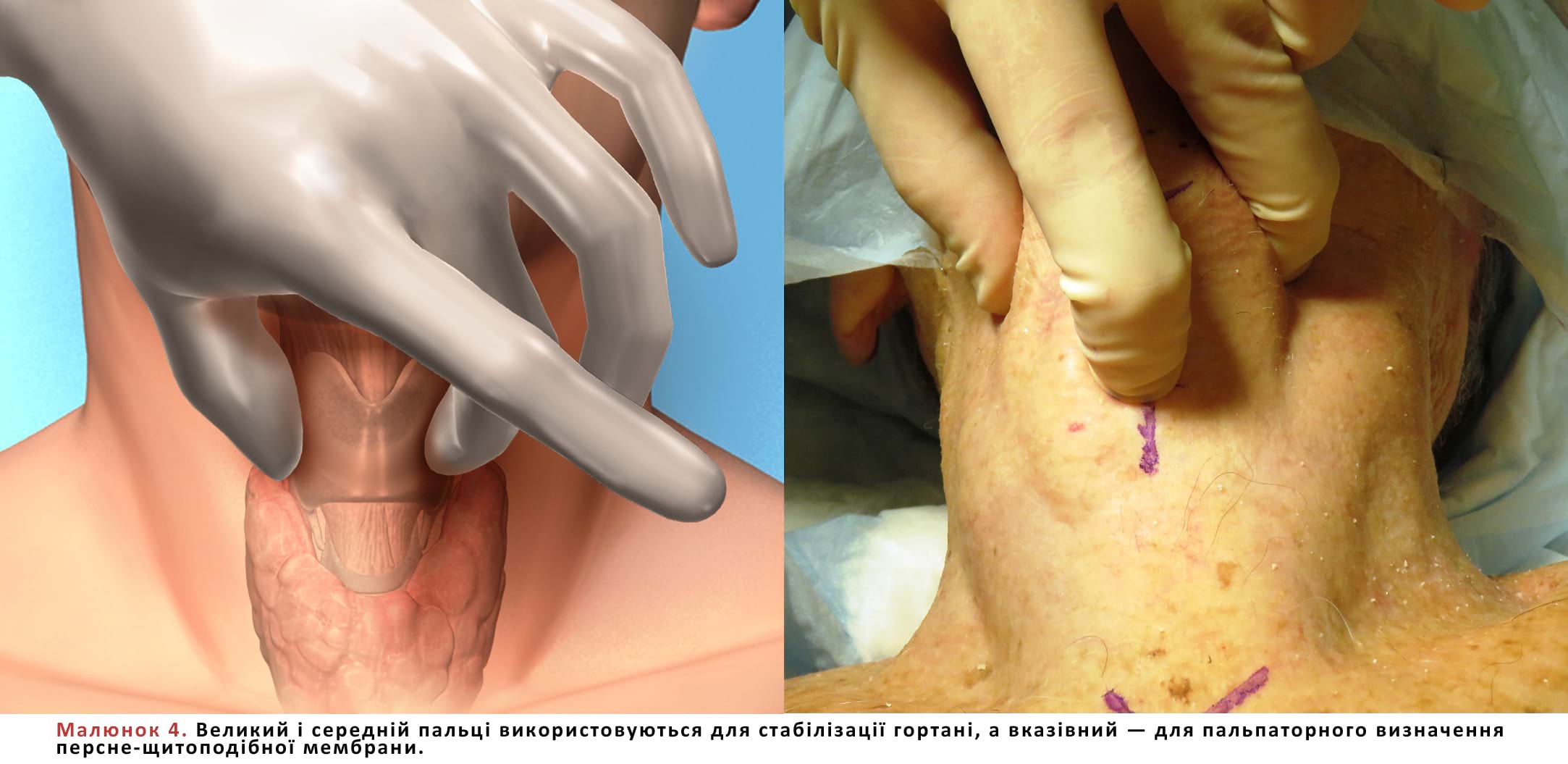
- Межами ПЩМ є щитоподібний хрящ зверху, перснеподібний хрящ знизу та персне-щитоподібні м’язи з боків (Мал. 1).
- Щитоподібний хрящ (також відомий як «адамове яблуко») зазвичай є найнадійнішим анатомічним орієнтиром; гортанний виступ по верхньому краю щитоподібного хряща має V-подібну виямку, яка також допомагає зорієнтуватися.
- Коли пацієнт лежить на спині, ПЩМ зазвичай знаходиться на 4 пальці вище від яремної вирізки.
- Ідентифікувати ПЩМ не завжди легко. Ожиріння ускладнює цю проблему.
- З огляду на складність ідентифікації ПЩМ, розріз шкіри бажано виконувати вертикально (а не горизонтально), оскільки це дозволить розширити його вверх або вниз, якщо рівень ПЩМ спочатку був визначений неправильно. Повторювана пальпація орієнтирів є критично важливою.
- Персне-щитоподібні артерії є гілками верхніх щитоподібних артерій, які проходять з обох боків ПЩМ. Вони утворюють анастомози по середній лінії, трохи нижче щитоподібного хряща. Таким чином, за можливості ПЩМ слід розрізати в нижній третині, хоча це може бути важко зробити в екстрених випадках.
- Хоча існують значні варіації в розмірі ПЩМ, середні її розміри становлять приблизно 8–12 мм по вертикалі (від нижньої частини щитоподібного хряща до верхньої частини перснеподібного хряща) і 20–30 мм по горизонталі. Цей проміжок між персне-щитоподібними м’язами достатній для введення трубки в трахею.
- Середній внутрішній діаметр дихальних шляхів на рівні ПЩМ становить приблизно 12 мм у жінок і 15 мм у чоловіків. Про це слід пам’ятати при розрізі, щоб не пошкодити задню стінку, а також при визначенні розміру трубки, яка буде використовуватися.
- Розмір трубки залежить від розміру ПЩМ та діаметра дихальних шляхів. Рекомендовано використовувати трубку із зовнішнім діаметром не більше 9–10 мм (що відповідає внутрішньому діаметру 7 мм). Хорошим емпіричним правилом є вибір трубки, яка на 1 мм менша, ніж та, що була б використана для оротрахеальної інтубації.
- Для екстреного забезпечення прохідності дихальних шляхів рекомендована ендотрахеальна трубка номер 6 або 6,5.
- Якщо використовується трахеостомічна трубка Shiley™, вона не повинна бути більше 4 розміру (зовнішній діаметр 9,4 мм).
Техніка крікотиреотомії
- Описано декілька варіантів виконання крікотиреотомії. У цьому посібнику наведено класичну техніку, яку було обрано через мінімальну потребу в обладнанні, можливість розширення розрізу у випадку нечітко виражених анатомічних орієнтирів та швидкість, з якою її можна виконати після опанування.
- Усі члени команди повинні використовувати стандартні запобіжні засоби для захисту від контакту з кров’ю та рідинами організму.
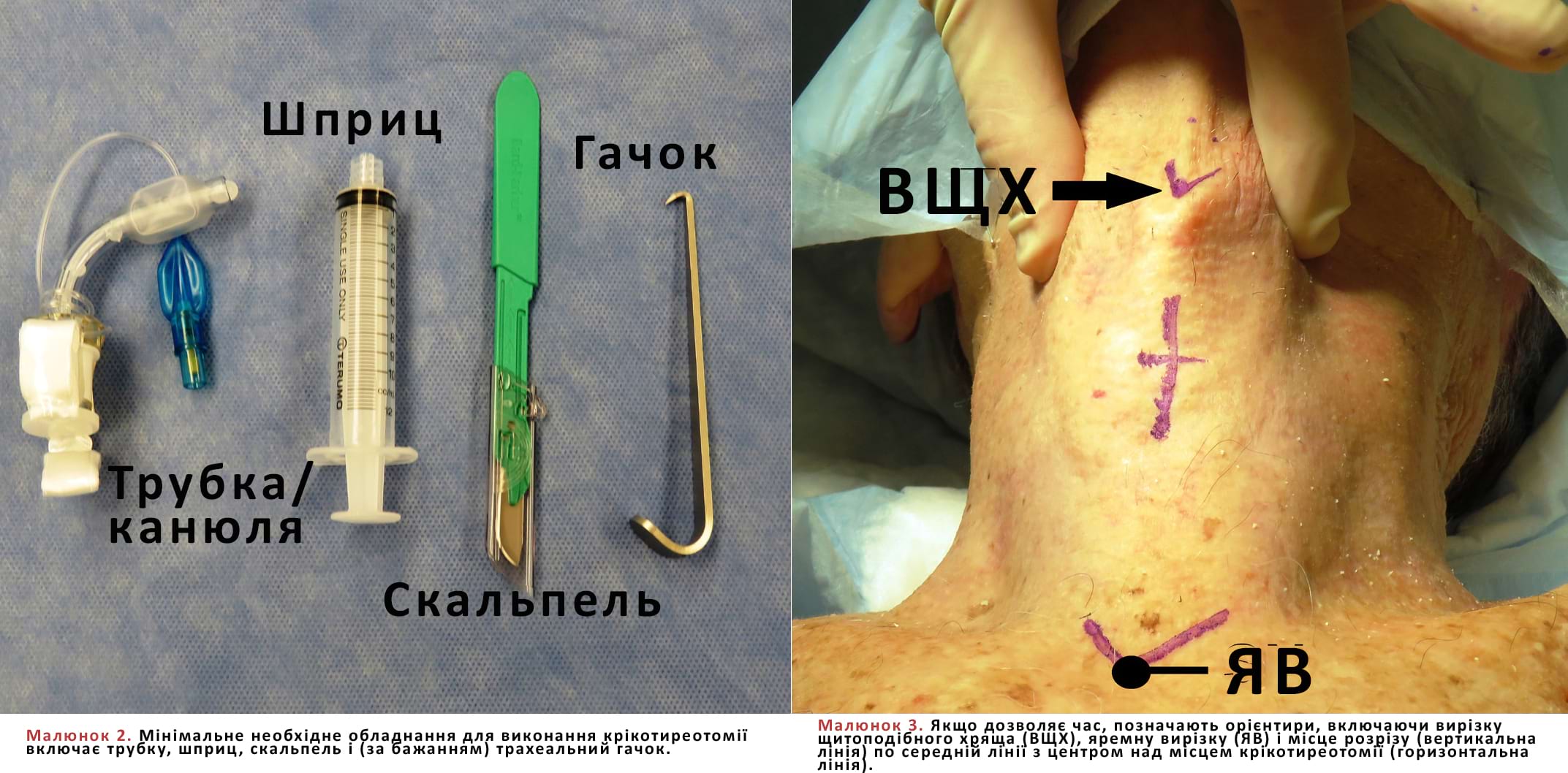
- Обладнання, необхідне для виконання крікотиреотомії (Мал. 2) — мінімальне: процедуру можна виконати за допомогою лише скальпеля, трубки та шприца. Поширені допоміжні засоби (обладнання) включають трахеальний гачок, розширювач Труссо, затискач Келлі та буж (інтрод’юсер для трахеальної трубки).
- Пацієнта необхідно покласти на спину.
- За відсутності підозри щодо травми шийного відділу хребта шию пацієнта розгинають, злегка витягуючи, для легшого визначення анатомічних орієнтирів.
- Якщо пацієнту проводиться вентиляція легень за допомогою мішка типу Амбу, одразу після розрізу персне-щитоподібного хряща її слід припинити, оскільки це може призвести до інсуфляції м’яких тканин шиї та викиду крові в обличчя оператора.
- Якщо дозволяє час, шкіру передньої частини шиї слід підготувати (як операційне поле), а також маркувати відповідні анатомічні орієнтири (Мал. 3).
- Якщо пацієнт у свідомості та дозволяє час, розгляньте застосування місцевого знеболення шкіри, підшкірних тканин та ПЩМ.
- Оператор повинен стояти з боку від пацієнта, відповідного до своєї домінантної руки (якщо правша - з правого боку від пацієнта).
- Щитоподібний хрящ з метою стабілізації захоплюється великим та середнім пальцями недомінантної руки; при цьому вказівний палець використовують для пальпації ПЩМ (Мал. 3 і 4). Описаним способом гортань слід фіксувати впродовж всієї процедури, щоб забезпечити стабільне розташування анатомічних структур (бажано не відпускати недомінантну руку).
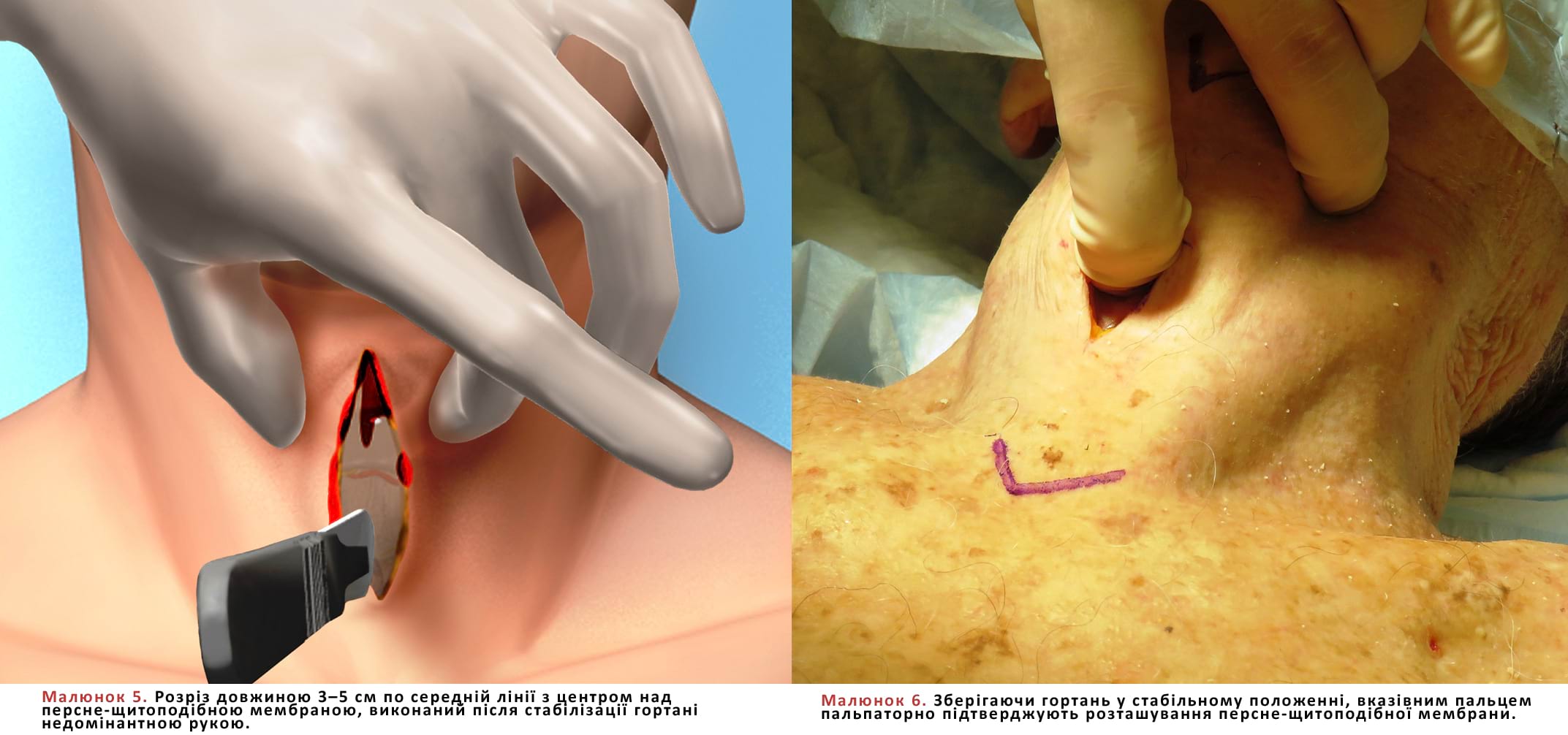
- Через шкіру та підшкірні тканини, що покривають ПЩМ, роблять вертикальний розріз завдовжки 3–5 см. (Мал. 5)
- Наступний крок - вказівний палець розміщують у рані, щоб пропальпувати та підтвердити розташування ПЩМ (Мал. 6).
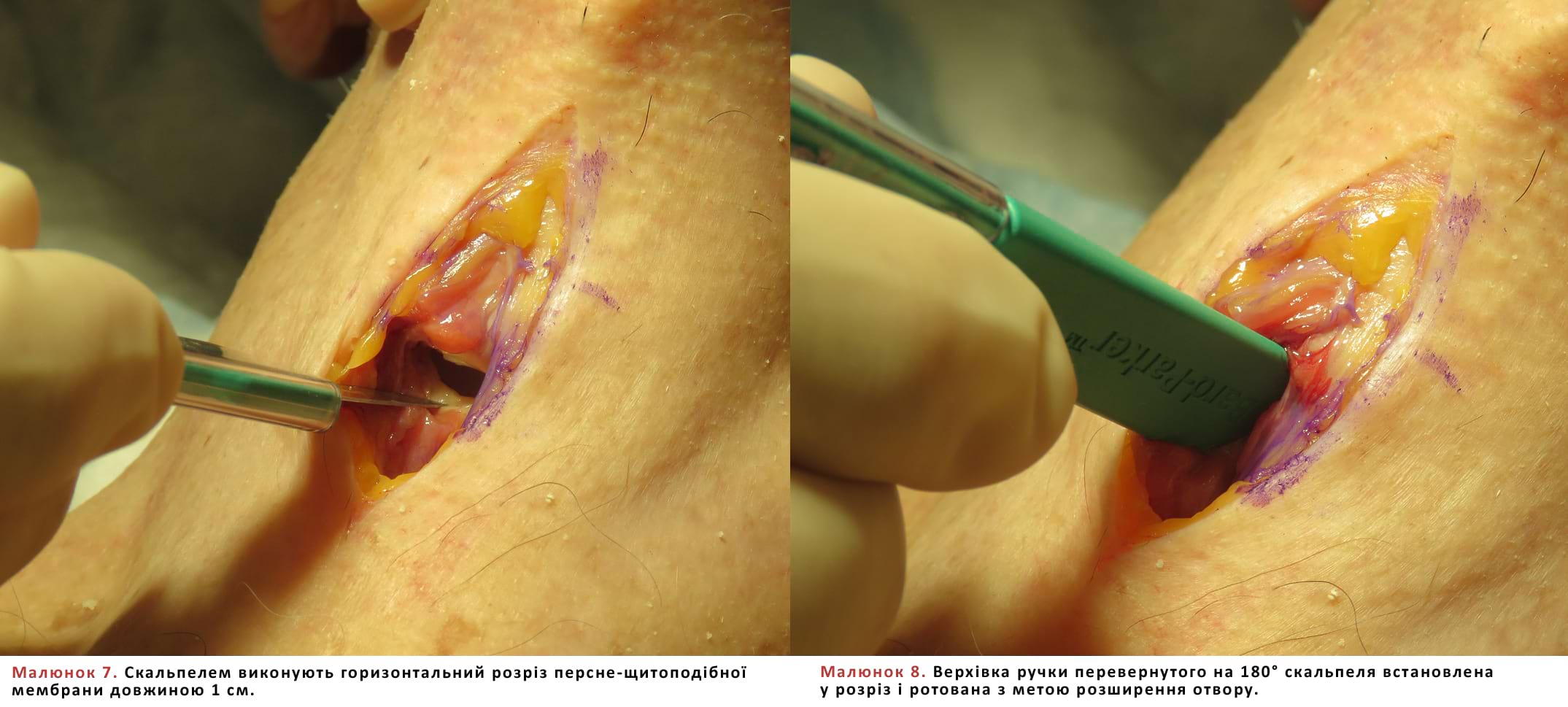
- У ПЩМ виконується горизонтальний розріз довжиною 1 см (Мал. 7).
- Розріз ПЩМ слід виконувати обережно, в нижній третині (щоб уникнути місця проходження артерій), направляючи його каудально (щоб не зачепити голосові зв’язки), і стежити за глибиною проникнення скальпеля (щоб не пошкодити задню стінку).
- Для розширення розрізу можна використати ручку скальпеля, повернувши його на 180°, після чого розмістити кінчик ручки в рані та обертати її (Мал. 8).
- Крім того, для збільшення розрізу можна використовувати розширювач Труссо або затискач Келлі.
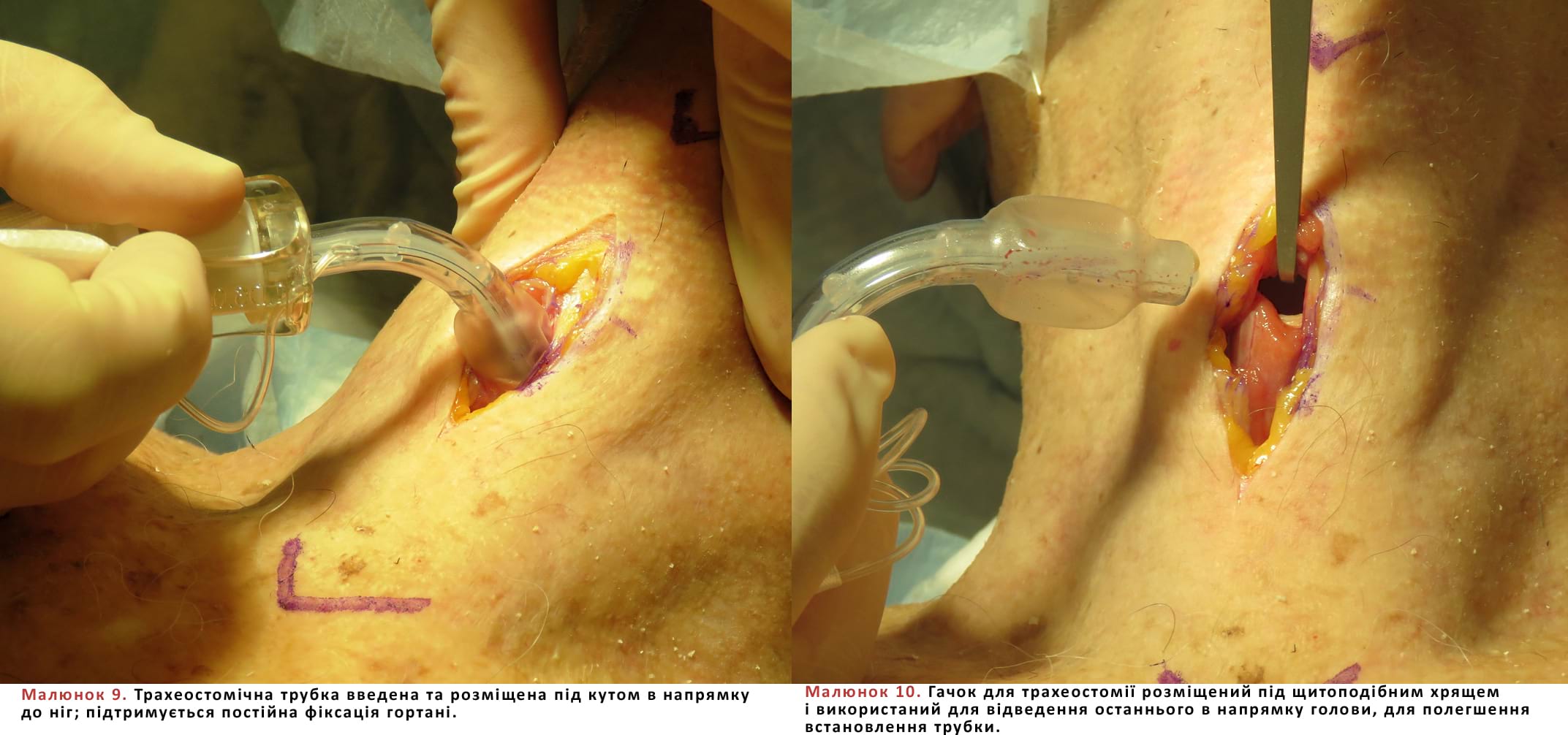
- Після цього вводять трубку обраного розміру без (Мал. 9) або за допомогою (Мал. 10) трахеального гачка, розміщеного під щитоподібним хрящем та відведеного в напрямку до голови пацієнта.
- При застосуванні розширювача або трахеального гачка необхідно бути обережним, виймаючи інструмент, щоб запобігти пошкодженню балона або випадковому зміщенню трубки.
- Після введення трахеостомічної трубки в дихальні шляхи обтуратор видаляють, натомість ввівши внутрішню канюлю.
- Якщо трахеостомічна трубка недоступна, можна використати ендотрахеальну трубку, слідкуючи за тим, щоб не завести її занадто далеко (та не інтубувати в результаті правий головний бронх). Ендотрахеальну трубку просувають, поки балон не пройде дистальніше ПЩМ.
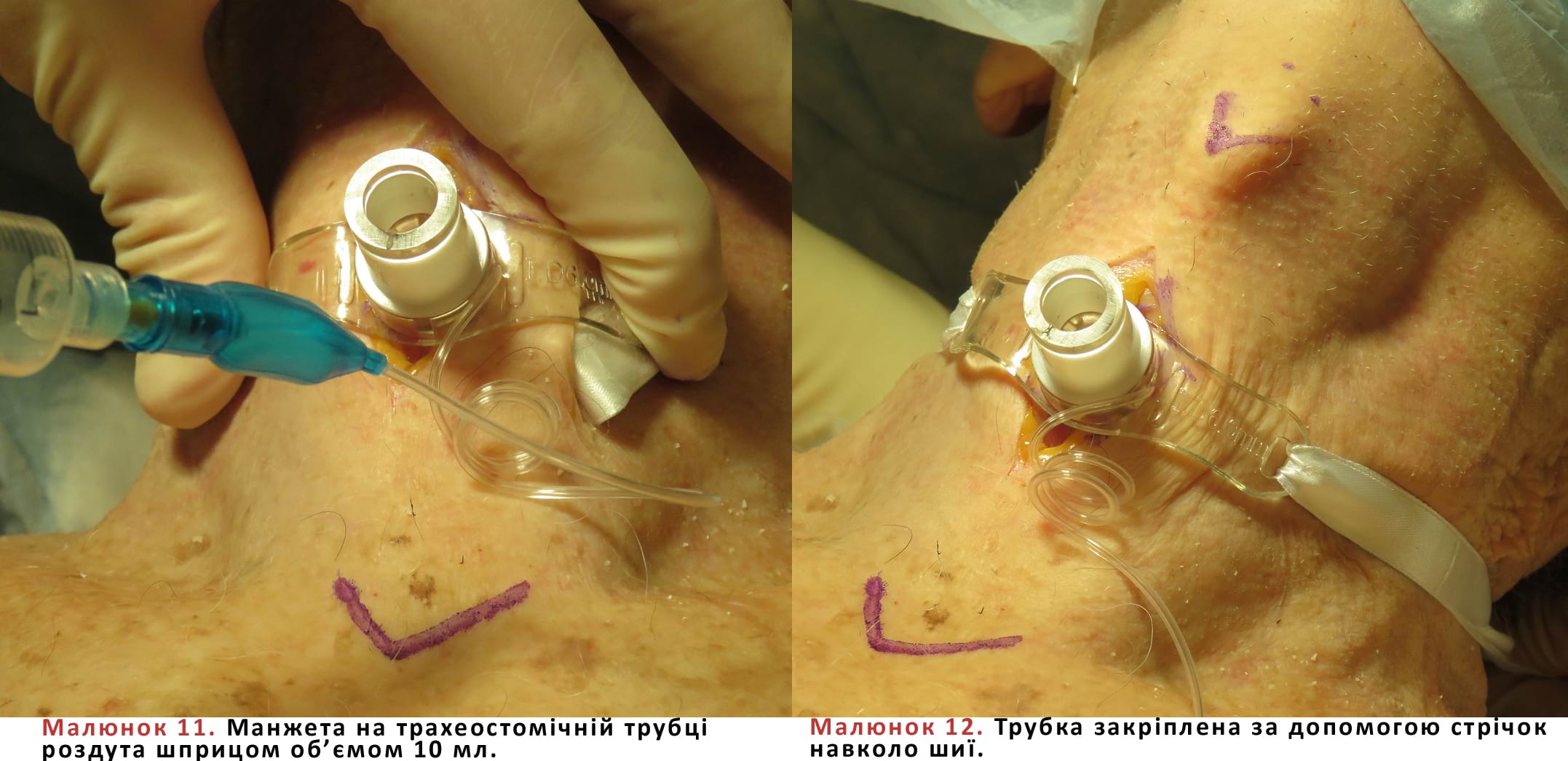
- Манжету трубки слід роздути повітрям зі шприца об’ємом 10 мл (Мал. 11). Балон роздувають до повного перекриття дихальних шляхів. Будьте обережні, щоб не перероздути балон, оскільки це може призвести до пошкодження слизової оболонки трахеї внаслідок тиску.
- Трахеальну трубку з'єднують з апаратом штучної вентиляції легень або мішком типу Амбу. Концентрацію CO2 наприкінці дихання (EtCO2) слід визначати за допомогою колориметричного методу (капнометра) або методом хвильової капнографії; присутність дихальних шумів з обох сторін підтверджують аускультативно. Переконавшись у правильному ендотрахеальному розташуванні трубки, її фіксують навколо шиї за допомогою стрічок (Мал. 12).
- Техніка, описана вище, - аж ніяк не єдиний спосіб виконання крікотиреотомії, але вона представляє стандартизований консенсусний підхід, який вимагає дуже мало обладнання та може бути виконаний швидко та з мінімальними ускладненнями відповідно навченими особами.
«Підводні камені» та ускладнення
- Крікотиреотомія — це рятівна процедура, яка виконується рідко, але якщо не буде виконана швидко та правильно, пацієнт, імовірно, помре. Існує низка потенційних ранніх ускладнень, пов’язаних із цією процедурою, а саме:
- Кровотеча/гематома
- Неправильне встановлення трубки і створення помилкових “дихальних шляхів” у тканинах шиї
- Підшкірна емфізема
- Перфорація задньої стінки трахеї
- Перфорація стравоходу або середостіння
- Ушкодження щитоподібної залози і кровотеча
- Ушкодження голосових зв'язок
- Ушкодження гортані
- Аспірація
- Обструкція дихальних шляхів
- Пневмоторакс
- Міграція або зсув трубки
- Інтубація правого головного бронха при виборі ендотрахеальної трубки та її занадто глибокому введенні
- З цією процедурою також пов’язаний ряд пізніх ускладнень, зокрема:
- Дисфонія
- Інфекція
- Стеноз голосової або підголосової щілини
- Стеноз гортані
- Трахео-стравохідна нориця
- Трахеомаляція
Ви можете обговорити цей матеріал на форумі ТССС
Розділи колекції
Будь ласка, авторизуйтесь
Авторизація
Переглянуті матеріали