ВСТУП
Ці Настанови з клінічної практики (ClinicalPracticeGuideline, CPG) для Тривалої допомоги в польових умовах (ProlongedFieldCare, PFC) на першому етапі медичної допомоги призначені для використання після виконання Настанов з Допомоги пораненим в умовах бойових дій (TacticalCombatCasualtyCare, TCCC), за умови неможливості негайної евакуації на вищий рівень медичної допомоги. Медичний працівник, що надає PFC, повинен бути, перш за все експертом у ТССС. Ці клінічні настанови призначені для того, щоб надати медичним працівникам, які лікують тяжко поранених або хворих пацієнтів у суворих, не пристосованих до цього умовах, рекомендації щодо документації, які дозволять їм та наступним медичним працівникам на етапі евакуації надавати оптимальну допомогу складним, часто нестабільним пораненим. Рекомендації подані в форматі «мінімум», «краще», «найкраще», пропонуючи альтернативні варіанти, коли стандартні госпітальні методи є недоступними.
ПЕРЕДУМОВИ
Тривала допомога в польових умовах (PFC) часто включає допомогу складним, критично травмованим або хворим постраждалим, які, зазвичай, отримують лікування в умовах стаціонару. У пацієнтів, які вижили після отримання первинної травми чи гострої фази хвороби, найчастішою причиною смерті є циркуляторний шок та його ускладнення. Усі важко травмовані та хворі пацієнти повинні перебувати під ретельним спостереженням щодо появи ознак шоку та декомпенсації стану, оскільки найкращим лікуванням шоку є раннє його розпізнавання, лікування причини та ресусцитація. Одним із методів, які використовують у відділеннях інтенсивної терапії для моніторингу пацієнтів у критичному стані, є визначення динаміки життєвих показників, даних фізикального огляду та виділення рідини, що записуються до спеціальної таблиці та полегшують розпізнавання змін, які можуть вказувати на ранні ознаки декомпенсації.
У середовищі PFC однією з небагатьох технік, доступною медичним працівникам та ідентичною до тих, що використовуються в лікарнях, є документування динаміки ключових клінічних показників.
Дуже важливо, щоб медики вміли інтерпретувати зміни клінічних показників. Важливо також, щоб медичні працівники проводили перехресне навчання для членів своєї команди, які є немедиками, аби ті вміли визначити та записати життєві показники, виділення, ключові результати обстежень та проведені втручання, щоб звільнити медика для виконання інших завдань, а також для того, аби він міг поспати, якщо догляд за пораненим є особливо тривалим.
Документація, яка може допомогти медику (та його колегам на наступному етапі) під час надання допомоги складним пацієнтам, включає:
- Картка пораненого Форма DD 1380 ТССС
- Схема PFC
- Настанови з телемедицини
- Звіт про передачу постраждалого
Наостанок, заповнення Звіту про проведені дії (AAR) під час Тривалої допомоги в польових умовах значною мірою сприятиме покращенню ефективності процесів розробки навчання, інструментів та методів для покращення надання допомоги пораненим в суворих умовах.
СТАТИСТИЧНІ ДАНІ ПАЦІЄНТІВ
Хоча деякі постраждалі не зможуть надати медичному працівнику своє ім’я, ідентифікаційний номер, дату народження або іншу інформацію, за допомогою якої можна їх ідентифікувати, слід докласти всіх зусиль для збору та документування цієї інформації, щоб полегшити включення догоспітальної документації в Медичну картку пацієнта. Ця інформація не лише допомагає під час руху пацієнта ланцюжком безперервного надання допомоги, а й пов’язує між собою лікування пораненого на догоспітальному етапі та довгострокові результати, що є важливим для визначення рекомендацій щодо покращення надання допомоги при травмах.
ПРИМІТКА: Медичні заклади використовують псевдоніми, призначені для випадків, коли справжнє ім’я пацієнта невідоме. У таких випадках слід докласти всіх зусиль, щоб використовувати той самий псевдонім на всіх етапах допомоги. У догоспітальній документації, поданій після переведення пацієнта, включаючи Звіт про проведені дії, має використовуватися те саме ім’я або псевдонім, який було надано у першому пункті надання медичної допомоги (медичному закладі).
ДОКУМЕНТАЦІЯ НА ДОГОСПІТАЛЬНОМУ ЕТАПІ
ЦІЛІ:
- Передати важливу медичну інформацію на наступний рівень допомоги
- Завжди записувати інформацію, важливу для військовослужбовців, поранених у бою
- Сприяти покращенню ефективності надання допомоги на догоспітальному етапі.
Мінімум: Картка пораненого Форма DD 1380 ТССС
- Картка пораненого Форма DD 1380 організована як звіт MIST (Mechanism, Injuries, SignsandSymptoms, Treatments = Механізм поранення, Інформація про поранення, Симптоми, Терапія/надана допомога) (Додаток A).
- Вписуйте час надходження пораненого, включно з часом отримання травми (якщо він відомий і відрізняється від часу надходження пораненого), а також час проведення всіх ключових втручань (наприклад, накладання турнікету, переливання крові, введення та дозування транексамової кислоти).
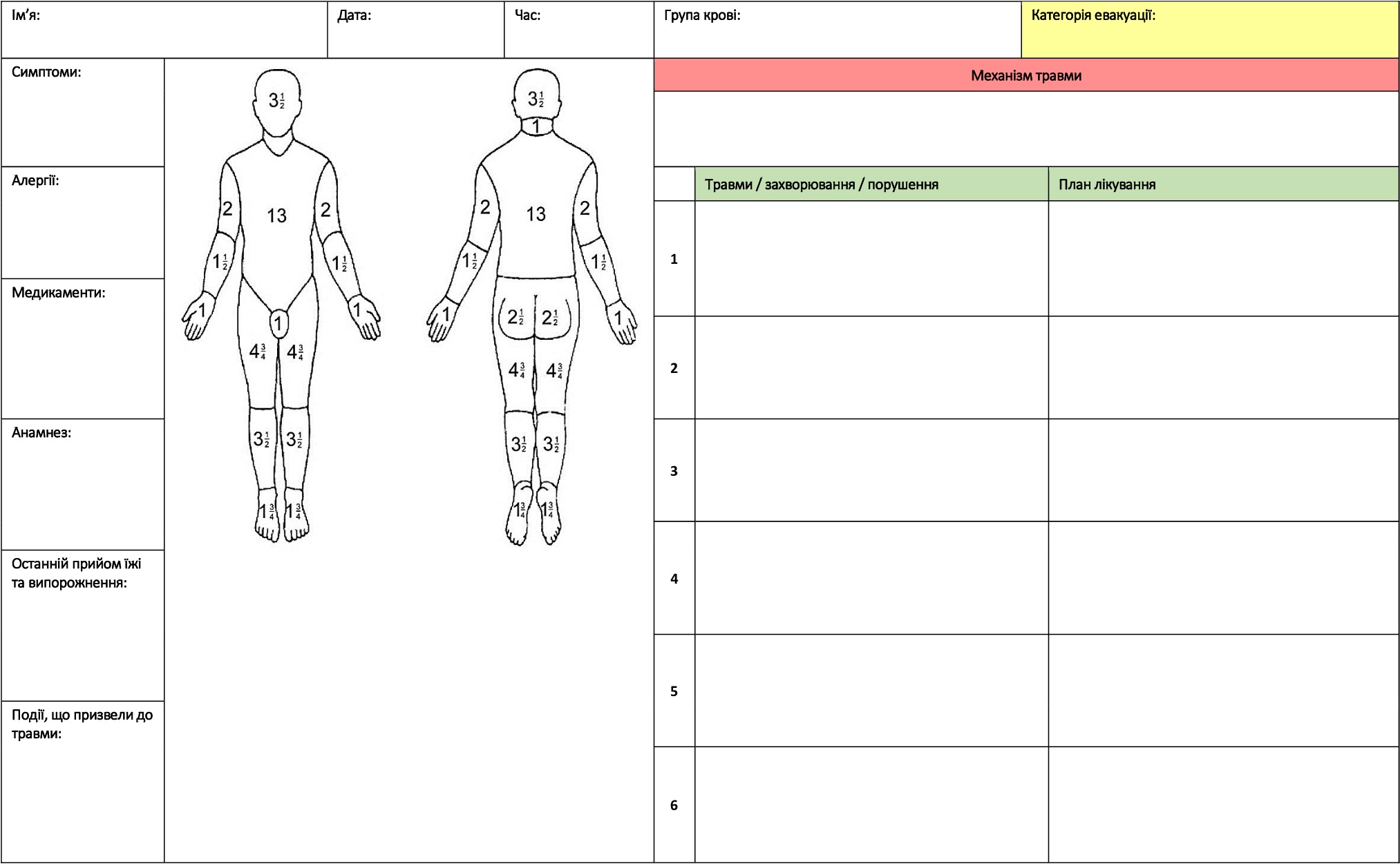
- Перерахуйте травми та зробіть позначки на схемі. Місце та час накладання турнікетів також мають бути позначеними на схемі.
- Життєві показники, включаючи стан свідомості за AVPU (притомний/реагує на голос/реагує на біль/не реагує) і показники за шкалою болю, повинні бути описані якнайповніше — у Картці пораненого для цього є таблиця, куди можна вносити дані (до 4 комплексних обстежень).
- На зворотному боці Картки пораненого задокументуйте лікування, включаючи зупинку зовнішньої кровотечі, забезпечення прохідності дихальних шляхів, дихання, рідини, ліки та інші втручання.
Краще: Схема тривалої допомоги в польових умовах (PFC)
Як продовження Картки ТССС, Схема PFC використовується для документування динаміки стану пацієнта та є найкориснішим інструментом для розпізнавання важливих клінічних змін у складних пацієнтів, серед яких декомпенсація, реакція на ресусцитацію, розвиток ускладнень, ефективність ліків тощо. Схема PFC є одним із найефективніших способів покращити рівень надання медичної допомоги під час PFC.
- Коли допомога переходить з догоспітального етапу до фази Тривалої допомоги в польових умовах, інформацію з Картки ТССС слід перенести до Схеми PFC. Цей перехід не має визначених часових меж; тим не менше, коли всі доступні часові блоки у Картці пораненого будуть заповнені, а евакуація на вищий рівень допомоги не буде здійснена найближчим часом, тоді можна буде перенести записи до Схеми PFC (Додаток B).
- Схема PFC служить не лише для документування наданої допомоги та визначення динаміки показників, але також містить чек-лист (контрольний перелік) втручань, які можуть бути потрібними (перераховані у чек-листах лікування та догляду за пацієнтом). Такі переліки можуть значно допомогти перевантаженим роботою, втомленим медикам, надаючи швидку довідку для перевірки важливих завдань, які мають виконуватися регулярно, щоб покращити надану допомогу та зменшити ризик ускладнень для їхніх пацієнтів.
Схема PFC також включає:
- Життєві показники
- Введення/виведення рідини
- Шлях введення, час та дозування медикаментів
- Результати фізикального огляду
- Список порушень
- План лікування
- Сценарій телемедичної консультації
Найкраще: Звіт про проведені дії (AAR)
- Звіт про проведені дії (AAR) слід заповняти після передачі пацієнта. На додаток до Картки пораненого ТССС і Схеми PFC, структурований AAR використовується для аналізу та роботи над помилками, і, відповідно, покращення надання допомоги. У випадках, коли документація не може бути заповненою до моменту передачі пацієнта або була втрачена після передачі, AAR також може служити доповненням до Медичної картки пацієнта.
- Звіти про проведені дії TCCC та PFC доступні за посиланням https://jts.health.mil/index.cfm/PI_CPGs/cpgs
- Звіти про проведені дії TCCC та PFC разом із будь-якою медичною документацією, не заповненою до передачі пацієнта на наступний етап, слід заповнити в межах 24 годин після передачі пацієнта та надіслати на електронну пошту Об’єднаної системи лікування травм: usarmy.jbsa.medcom-aisr.list.jts-prehospital@mail.mil
- На додаток до необхідних специфічних для підрозділу засекречених AAR слід заповнити незасекречений медичний AAR.
НАСТАНОВИ З ТЕЛЕМЕДИЦИНИ
МЕТА
Мета: полегшити комунікацію між медичним працівником, що надає допомогу на догоспітальному етапі, та консультантом з телемедицини.
Попереднє тренування з проведення телемедичних консультацій між медичними працівниками на догоспітальному етапі та лікарями-консультантами, які надають свої послуги дистанційно, показало, що спілкування оптимізується, коли той, хто телефонує, є ознайомленим з настановами або сценаріями з телемедицини перед викликом консультанта та використовує їх під час консультації. Окрім передачі медичної інформації консультанту важливо, щоб особа, яка телефонує, надала інформацію про контекст надання допомоги та перелік доступних на даний момент можливостей. Фото пораненого та середовища надання допомоги допомагають віддаленим консультантам зрозуміти оперативні обмеження, з якими стикається медичний працівник на місці. Можливості, про які важливо повідомити віддаленого консультанта, можуть включати рівень підготовки медика, доступні ліки, медичні запаси, моніторинг, ультразвуковий апарат тощо. Зачитайте вголос або надішліть фотографію списку можливостей - це швидше зорієнтує консультанта в оперативній обстановці та скоротить час, витрачений на запитання про предмети, які недоступні. Якщо потрібна невідкладна телеконсультація, не відкладайте дзвінок, щоб заповнити бланки або надіслати електронний лист. Додаткові відомості див. у розділі Телеконсультації в позиційному документі про Тривалу допомогу в польових умовах.1
Мінімум: Прочитайте інформацію з Картки пораненого ТССС.
Краще: Використайте звіт з телемедицини, що включений до Схеми PFC.
Найкраще: Скористайтеся Настановами з віртуальної консультації при невідкладних станах (Додаток С) та надішліть консультанту фото пораненого, інформацію щодо можливостей надання допомоги та життєво важливі показники в динаміці за допомогою електронної пошти або текстового повідомлення, дотримуючись належної операційної безпеки та захисту конфіденційності пацієнта.
ЗВІТ ПРО ПЕРЕДАЧУ ПОСТРАЖДАЛОГО
МЕТА
Мета: Сприяти безпечному переведенню пораненого на наступний рівень допомоги.
Через неналежно проведену передачу пацієнта з одного рівня медичної допомоги на інший можуть виникнути негативні наслідки. Робота медика під час PFC не є закінченою, доки приймаюча команда не зрозуміє стан пацієнта та не зможе почати належне лікування.
Підведіть підсумки в організованому форматі:
- Загальний стан пацієнта: стабільний чи нестабільний; кращий, незмінний чи гірший.
- Механізм травми або захворювання
- Травма(и), результати поточного медичного огляду.
- Життєві показники, включаючи їх динаміку, та діурез.
- Лікування (процедури, перев’язки, забезпечення прохідності дихальних шляхів, рідини, препарати крові, ліки)
Мінімум: Письмовий звіт про передачу, який відповідає формату MIST (наприклад, Картка пораненого ТССС).
Краще: Додайте Схему PFC.
Найкраще: Додайте окремий спеціальний аркуш про передачу (наприклад, Звіт про передачу по типу SBAR2 (Situation, Background, Assessment, Recommendation - Cитуація, передумови, оцінка, рекомендації), Звіт про передачу PFC3).
ЕЛЕКТРОННА ДОКУМЕНТАЦІЯ
Електронна документація є стандартом у лікарнях і передових польових медичних установах. Такі пристрої, як TempusPro (RemoteDiagnostic Technologies, LTD, Велика Британія) і BATDOK (USAF, 711 HumanPerformanceWing, OH) — це пристрої, розроблені для використання в бойовому середовищі, які можуть обробляти детальні записи пацієнтів, що ґрунтуються на багатьох рекомендаціях з цих клінічних настанов. Ці та інші подібні пристрої та програми можуть підвищити точність записів про пацієнтів, зменшити навантаження медика даними, які слід вводити, та забезпечити інші функції для покращення допомоги пацієнтам, такі як повідомлення про критичні показники і телемедичний зв’язок. Якщо такі пристрої встановлені та можуть під’єднатися до мережі, їхнє використання в суворих умовах PFC заохочується.
Об’єднана система лікування травм розміщує різноманітні форми, які можна заповнити, за посиланням https://jts.health.mil/index.cfm/documents/forms_after_action
СПИСОК ЛІТЕРАТУРИ
- Vasios W, Pamplin JC, Powell D, etal. Teleconsultationinprolongedfieldcare. J SpecOperMed. 2017:17(3);141–144.
- AirForceInstruction 48-307, Volume 1, EnRouteCareandAeromedicalevacuationMedicalOperations, 9 Jan 2017.
- ProlongedCare MTF HandoverSheet. https://prolongedfieldcare.orgAccessed 28 Dec 2017.
ДОДАТОК A: КАРТКА ПОРАНЕНОГО, ФОРМА DD 1380 TCCC

ДОДАТОК B: СХЕМА ТРИВАЛОЇ ДОПОМОГИ В ПОЛЬОВИХ УМОВАХ


СХЕМА ТРИВАЛОЇ ДОПОМОГИ В ПОЛЬОВИХ УМОВАХ, СТОРІНКА 2

ДОДАТОК C: НАСТАНОВИ З ВІРТУАЛЬНОЇ КОНСУЛЬТАЦІЇ ПРИ НЕВІДКЛАДНИХ СТАНАХ



ДОДАТОК D: ДОДАТКОВА ІНФОРМАЦІЯ ЩОДО НЕ ПЕРЕДБАЧЕНОГО ІНСТРУКЦІЄЮ ЗАСТОСУВАННЯ ЛІКАРСЬКИХ ЗАСОБІВ У НАСТАНОВАХ КЛІНІЧНОЇ ПРАКТИКИ
МЕТА
Мета цього Додатка — надати роз’яснення політики та практики Міністерства оборони США щодо включення в Настанови з клінічної практики «незатверджених» показів для продуктів, які були схвалені Управлінням з контролю якості продуктів харчування і лікарських засобів США (FDA). Це стосується використання препаратів не за призначенням для пацієнтів, які належать до Збройних сил США.
ВИХІДНА ІНФОРМАЦІЯ
Незатверджене (тобто «не за призначенням» - “off-label”) використання продуктів, схвалених FDA, надзвичайно поширене в медицині США і зазвичай не регулюється окремими нормативними актами. Проте, згідно з Федеральним законодавством, за деяких обставин застосування схвалених лікарських засобів за незатвердженими показами регулюється положеннями FDA про «досліджувані нові ліки». До цих обставин належить використання в рамках клінічних досліджень, а також, у військовому контексті, використання за незатвердженими показами згідно з вимогами командування. Деякі види використання за незатвердженими показами також можуть підлягати окремим нормативним актам.
ДОДАТКОВА ІНФОРМАЦІЯ ЩОДО ЗАСТОСУВАННЯ ЗА НЕЗАТВЕРДЖЕНИМИ ПОКАЗАМИ У НАСТАНОВАХ З КЛІНІЧНОЇ ПРАКТИКИ
Включення до Настанов з клінічної практики використання медикаментів за незатвердженими показами не належить до клінічних випробувань і не є вимогою командування. Більше того, таке включення не передбачає, що Військова система охорони здоров’я вимагає від медичних працівників, які працюють в структурах Міноборони США, застосовувати відповідні продукти за незатвердженими показами або вважає це «стандартом медичної допомоги». Швидше, включення до CPGs використання засобів «не за призначенням» має поглиблювати клінічне судження відповідального медичного працівника шляхом надання інформації щодо потенційних ризиків та переваг альтернативного лікування. Рішення приймається на основі клінічного судження відповідальним медичним працівником у контексті відносин між лікарем і пацієнтом.
ДОДАТКОВІ ПРОЦЕДУРИ
Виважений розгляд
Відповідно до цієї мети, в обговореннях використання медикаментів «не за призначенням» в CPG конкретно зазначено, що це використання, яке не схвалено FDA. Крім того, такі обговорення є збалансованими у представленні даних клінічних досліджень, включаючи будь-які дані, які свідчать про обережність у використанні продукту, і, зокрема, включаючи усі попередження, видані FDA.
Моніторинг забезпечення якості
Що стосується використання «не за призначенням», діяльність Міністерства оборони США полягає у підтримці регулярної системи моніторингу забезпечення якості результатів і відомих потенційних побічних ефектів. З цієї причини підкреслюється важливість ведення точних клінічних записів.
Інформація для пацієнтів
Належна клінічна практика передбачає надання відповідної інформації пацієнтам. У кожних Настановах з клінічної практики, де йдеться про використання засобу «не за призначенням», розглядається питання інформування пацієнтів. За умови практичної доцільності, слід розглянути можливість включення додатка з інформаційним листком для пацієнтів, що видаватиметься до або після застосування продукту. Інформаційний листок має в доступній для пацієнтів формі повідомляти наступне: a) що дане застосування не схвалене FDA; b) причини, чому медичний працівник Міністерства оборони США може прийняти рішення використати продукт з цією метою; c) потенційні ризики, пов’язані з таким застосуванням.





























