Стислий огляд змін
- Застосування антибіотиків при відкритому очному яблуці та інтраокулярних сторонніх тілах (ІОСТ)
- Аспекти аеромедичної евакуації
- Латеральна кантотомія, техніка нижнього кантолізу з навчальними фотографіями
Вихідна інформація / Стислий огляд
- Травми очей є поширеним явищем під час бойових дій.1-3 Під час операцій Enduring Freedom (OEF) and Operation Iraqi Freedom (OIF) 10‒15% бойових травм були пов'язані з ураженням очей.4
- Значна кількість потенційно серйозних захворювань очей може виникнути в небойових умовах і під час небойових заходів.1
- Значному відсотку серйозних травм очей та (або) таких, що спричиняють сліпоту, можна запобігти, якщо носити схвалені засоби захисту очей4 з Переліку дозволених захисних окулярів (Authorized Protective Eyewear List, APEL), який можна знайти за посиланням https://www.peosoldier.army.mil/equipment/eyewear/.
- Око надзвичайно погано переносить травми.
- Травма ока вимагає негайного обстеження та лікування у офтальмохірурга.
- Фундамент для успішного лікування і збереження зору найчастіше закладається на початкових етапах бойовими медиками на всіх рівнях надання медичної допомоги.
- Ресурси для надання офтальмологічної допомоги доступні в дуже небагатьох місцях.
- Якнайшвидше зверніться за телеконсультацією до офтальмолога. (Див. Телеконсультація офтальмолога.)
- Якщо це можливо, евакуюйте всіх постраждалих з травмами, що загрожують зору, щоб вони отримали лікування у офтальмохірурга не пізніше 24 годин після травми.
- Такі фактори, як бойові дії, наявність літаків, погода, близькість до транспортного вузла, безпека перевезень, можуть вплинути на час транспортування і надання основної допомоги.
- Якщо евакуація до офтальмохірурга затримується, або при необхідності надання тривалого догляду за травмою ока в польових умовах, зверніться до настанов Joint Trauma System Ocular Injuries and Vision-Threatening Conditions in Prolonged Field Care Clinical Practice Guideline, 01 Dec 2017.
Завдання догляду при травмі ока
Пріоритети
Підтримуйте високий рівень підозри на основі механізму травми.
Обстеження ока
- Якщо можливо, оцініть і задокументуйте щонайменше гостроту зору.
- Виконайте обстеження щодо наявності критичних відхилень. (Див. нижче).
Лікування
- Розпізнайте та негайно надайте допомогу при двох перелічених нижче невідкладних травмах очей:
- При хімічній травмі негайно і рясно промивайте. (Див. Хімічна травма).
- При орбітальному компартмент-синдромі негайно виконайте латеральну кантотомію та нижній кантоліз. (Див. Орбітальний компартмент-синдром).
- При травмах ока, що становлять загрозу для зору, закрийте око щитком і виконайте евакуацію пацієнта:
- Негайно захистіть травмовані очі (із підтвердженими або потенційними травмами) жорстким захисним щитком (наприклад Eyepro або Fox shield).
- Забезпечте комфорт пацієнта, знеболення та лікування нудоти.
- Запобігайте подальшому пошкодженню.
- НЕ тисніть на око при підозрі на відкриту травму очного яблука.
- Якнайшвидше зверніться за телеконсультацією до офтальмолога. (Див. Телеконсультація офтальмолога.)
- Коли це можливо, евакуюйте всіх постраждалих з травмами, що загрожують зору, щоб вони отримали лікування у офтальмохірурга не пізніше 24 годин після травми.
Профілактика травм ока
- Заохочуйте носити тільки схвалені засоби захисту очей відповідно до інструкцій і вимог підрозділу. Приклади: Бойові засоби захисту для очей (Military Combat Eye Protection, MCEP), балістичні захисні окуляри (Ballistic Protective Eyewear, BPE), eyepro або eye armor. (Див. Захисні окуляри).
- Заохочуйте військовослужбовців відмовлятися від використання контактних лінз.
Офтальмологічний анамнез
Не «примикайте око» на травми очей.
- Підтримуйте високий рівень підозри на основі механізму травми.
- Вибухова травма — це найпоширеніша причина пошкодження очей під час операцій OIF та OEF.5,6
- Безпосередня травма обличчя та очей.
- Травма черепа або головного мозку.5,7
- Механізми «метал по металу» (металеві фрагменти можуть проникати без явних ознак при огляді).
- Компресійна тупа травма (може призвести до розриву очного яблука).
- Полісистемна травма. Травму очей легко не помітити.
- Пацієнт без свідомості, який не може повідомити про зміну зору.
- Термічні опіки, особливо обличчя.
- Якщо пацієнт може виконувати команди, запитайте про очні симптоми, такі як втрата зору, погіршення зору, двоїння в очах або біль в очах.
- Запитайте, чи були на потерпілому під час поранення захисні окуляри MCEP, BPE, Eyepro або eye armor. Перегляньте історію хвороби очей, включаючи використання окулярів або контактних лінз.
- Перевірте наявність щеплення від правця.
Первинне обстеження ока8
Зір
- Якщо можливо, оцініть і задокументуйте гостроту зору для кожного ока. (Див. Перевірка гостроти зору). 8
- Поточний зір може бути найкращим прогностичним чинником остаточного результату лікування травми очей.9
Внутрішньоочний тиск (ВОТ)
- НЕ тисніть на око при підозрі на відкриту травму очного яблука.
- При підозрі на орбітальний компартмент-синдром виконайте пальпацію повіки, щоб переконатися, що одне око має підвищену твердість і опір порівняно з протилежним оком («кам'яні» повіки).
- Не намагайтеся вимірювати ВОТ у закладах I або II рівня, якщо у вас немає досвіду роботи з цією технікою.
Зіниці
Перевірка на відносний аферентний дефект зіниці (RAPD) шляхом поперемінного освітлення зіниць ліхтариком. (Див. Перевірка на відносний аферентний дефект зіниці).
Екстраокулярна рухливість
Якщо пацієнт може виконувати команди, попросіть його стежити очима за вашим пальцем, не рухаючи головою. Запишіть всі обмеження руху.
Обстеження
Виконайте обстеження щодо наявності критичних відхилень. Виконайте спеціалізоване обстеження очей «ззовні всередину».
- Зовнішній огляд — обличчя, кісткова орбіта, повіки.
- Око — кон’юнктива, рогівка, передня камера, райдужка, кришталик. (Див. Анатомія ока).
- Якщо у вас немає відповідного досвіду, не намагайтеся проводити обстеження очного дна / заднього сегмента в закладах I або II рівня.
- НЕ намагайтеся проводити ультразвукове дослідження травмованого ока, оскільки це створює тиск на око.
Щиток для ока і евакуація
При травмах ока, що становлять загрозу для зору, закрийте око щитком і виконайте евакуацію пацієнта 10-11
- Негайно захистіть травмовані очі (із підтвердженими або потенційними травмами) жорстким захисним щитком — Eyepro або Fox shield. (Див. Як розмістити щиток для ока).
- Вибирайте засоби захисту на основі даних анамнезу та результатів обстеження.
- Розглядайте травми повік як відкриті ураження очного яблука.
- Забезпечуйте комфорт пацієнта під час транспортування.
- Не допускайте виконання прийому Вальсальви, який може підвищити ризик екструзії внутрішньоочного вмісту.
- За потреби забезпечуйте знеболення і седацію.
- Агресивно лікуйте нудоту і блювання (прометазин 50 мг в/в або ондансетрон 4‒8 мг в/в).
- Уникайте рухів, які викликають напруження.
- За можливості підніміть узголів’я ліжка на 30 градусів.
- Запобігайте подальшому пошкодженню. Не зашкодьте. (Див. розділ «Не зашкодьте» нижче). НЕ тисніть на око при підозрі на відкриту травму очного яблука.
- Якнайшвидше зверніться за телеконсультацією до офтальмолога.
(Див. Телеконсультація офтальмолога.) Якщо це можливо, надайте локальний анамнез, результати обстеження та фотографії. - Якщо це можливо, евакуюйте всіх постраждалих з травмами, що загрожують зору, щоб вони отримали лікування у офтальмохірурга не пізніше 24 годин після травми.
- Перед аеромедичною евакуацією літаком рекомендується проконсультуватися з офтальмологом (див. «Міркування щодо аеромедичної евакуації»).
- Коли є сумніви: ЩИТОК ДЛЯ ОКА І ЕВАКУАЦІЯ.
Не нашкодь (чого не робити)
- НЕ дозволяйте пацієнту з підозрою на травму ока залишати ваш медичний заклад без надійного захисту очей.
- НЕ застосовуйте латку. Вона тисне на око. (ВИКОРИСТОВУЙТЕ щиток на око, але НЕ використовуйте латку).
- НЕ застосовуйте пов’язку. Вона тисне на око.
- НЕ підкладайте нічого під захисний щиток, у тому числі марлю.
- НЕ тисніть на око при підозрі на відкриту травму очного яблука; це може збільшити ризик екструзії внутрішньоочного вмісту.
- НЕ перевіряйте внутрішньоочний тиск у закладах I або II рівня. (Офтальмохірург перевірить його в закладі III або IV рівня).
- НЕ намагайтеся виконувати УЗД ока. Це здійснює тиск на око.
- НЕ виймайте сторонні тіла, які застрягли або для усунення яких потрібно докласти зусиль.
- НЕ намагайтесь виконати реконструкцію ока.
- НЕ виконуйте енуклеацію та не висікайте тканини, навіть якщо око сильно травмоване.
Телеофтальмологія12
- Лікування травм очей є складним процесом. Рекомендується якомога швидше звернутися до офтальмохірурга за допомогою телеофтальмологічної консультації.
- Телеофтальмологія покращує та розширює можливості офтальмологічної допомоги у віддалених місцях дислокації.
- Інформація, яку слід надати під час консультації:
- Локальний анамнез: Механізм травми, історія використання засобів eyepro, використання окулярів або контактних лінз
- Основне обстеження: Гострота зору, основні результати обстеження
- Фотографії
Профілактика
- Заохочуйте носити тільки схвалені засоби захисту очей: MCEP, BPE, eyepro або eye armor (схвалені засоби захисту очей згідно з правилами підрозділу).
- Заохочуйте військовослужбовців відмовлятися від використання контактних лінз.
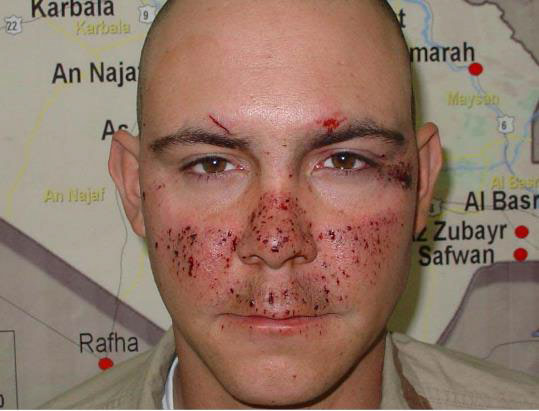
Рисунки 1 і 2. Засоби eye armor допомагають запобігти багатьом, але не всім травмам очей. Якщо уражено будь-яку частину обличчя, яка в іншому випадку була б закрита захисними окулярами, зберігайте високий рівень підозри, незалежно від очевидного ступеня тяжкості травми.
Рисунок 1. Захист очей спрацював після влучання гранати в транспортний засіб.
Автор фотографії: COL Darrel K. Carlton
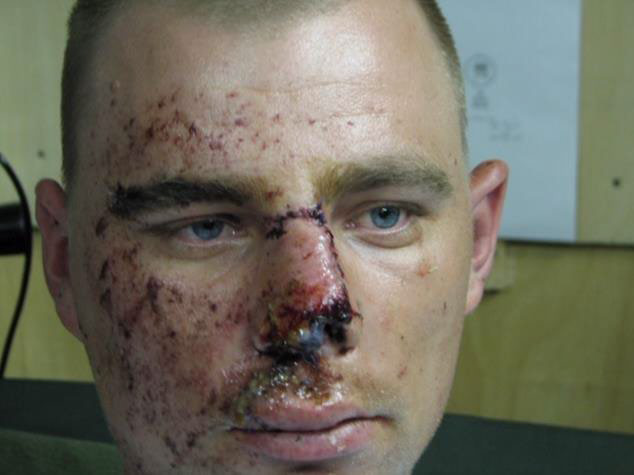
Рисунок 2. Підтримуйте високий рівень підозри на травму ока, навіть якщо вона не є очевидною.
Автор фотографії: COL (Ret) Thomas H. Mader, MD.
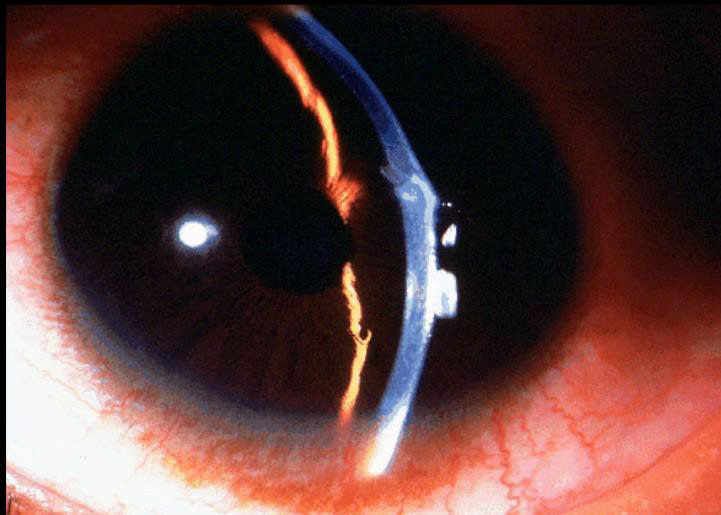
Проникаюче поранення очного яблука
Механізм
- Рвані рани від проникаючого поранення або травми з перфорацією. 13
- Розрив очного яблука від тупої травми.
Результати обстеження
- Розбите або сильно деформоване око.
- Відкрита рана, повношаровий розрив рогівки або склери.
- Мілка передня камера.
- Ексцентрична зіниця або зіниця неправильної форми.
- Випадіння внутрішньоочного вмісту за межі ока. Темна тканина в райдужці або увеальній тканині.
- Субкон’юнктивальна кровотеча (СКК), особливо якщо спостерігається на 360 градусів.
Лікування 14-19
- За можливості, виконайте обстеження зору та задокументуйте результати.
- На ранньому етапі проведіть телеконсультацію з офтальмохірургом (див. Телеконсультація офтальмолога).
- ЩИТОК ДЛЯ ОКА І ЕВАКУАЦІЯ
- Негайно встановіть жорсткий захисний щиток.
- Виконайте евакуацію для термінового хірургічного втручання протягом 24 годин, якщо це можливо. 18,20-25
- Не давайте нічого їсти або пити.
- За можливості підніміть узголів’я ліжка на 30 градусів.
- Уникайте маневрів, які підвищують внутрішньоочний тиск.
- Розпочніть застосування системних антибіотиків. 14,26-34
- Левофлоксацин 750 мг в/в або п/о 1 раз на добу ПЛЮС ванкоміцин 15–20 мг/кг в/в кожні 8–12 год АБО
- Моксифлоксацин 400 мг в/в або п/о 1 раз на добу
- На основі обмежених даних, експертних висновків та спектру антибіотичної активності, оптимальною схемою профілактики є левофлоксацин плюс ванкоміцин або тільки моксифлоксацин, що забезпечує захист від B. cereus, грамнегативних мікроорганізмів, включаючи Pseudomonas aeruginosa, та резистентних до лікарських засобів грампозитивних мікроорганізмів, таких як MRSA. Зверніть увагу, що проникнення ванкоміцину у склоподібне тіло у здоровому оці обмежене; дозування з урахуванням маси тіла може покращити рівень проникнення. Левофлоксацин і моксифлоксацин мають відмінні показники проникнення. Левофлоксацин має краще охоплення грамнегативних мікроорганізмів, а моксифлоксацин має краще охоплення грампозитивних мікроорганізмів. Жоден із препаратів при окремому застосуванні не забезпечує надійного охоплення проти MRSA.
- Агресивно лікуйте нудоту і блювання (ондансетрон 4‒8 мг в/в або прометазин 50 мг в/в).
- Виконайте профілактику правця згідно з настановами CPG Infection Prevention in Combat-Related Injuries.
- За потреби виконуйте седацію і знеболення (підтримуйте комфорт пацієнта).
- НЕ ДОПУСКАЙТЕ тиску на око. Це може підвищити ризик екструзії внутрішньоочного вмісту.
- НЕ намагайтеся виконувати УЗД ока. Це здійснює тиск на око.
- НЕ намагайтесь виконати реконструкцію.
- НЕ намагайтесь виконати енуклеацію.
- НЕ намагайтесь висікати тканини, навіть якщо око сильно травмоване.
Рисунки: Проникаюче поранення очного яблука.
Рисунок 3. Проникаюче поранення очного яблука із рваною раною повіки, спричиненою гумовими гранулами від вибуху нелетальної гранати.
Автор фотографії: LTC Won Kim.
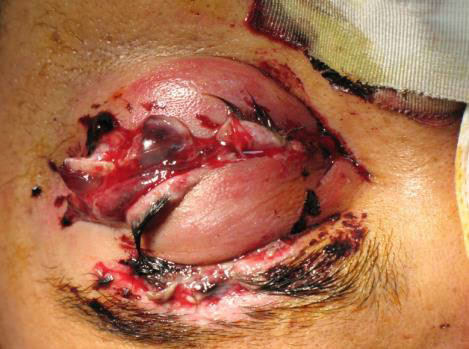
Рисунок 4. Розрив рогівки і розрив повіки.
Автор фотографії: COL Mark Reynolds.
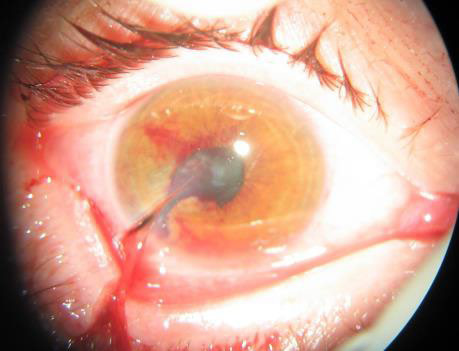
Рисунок 5. Проникаюче поранення очного яблука з випуклою зіницею та пролапсом райдужної оболонки.
Автор фотографії: Maj Brett Davies.
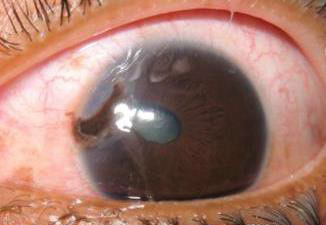
Рисунок 6. Проникаюче поранення очного яблука з розривом повіки внаслідок автомобільної аварії з перекиданням.
Автор фотографії: CDR Eva Chou.
Травма внаслідок інтраокулярного стороннього тіла
Анамнез
Високий рівень підозри при вибуховій травмі, осколковому пораненні або пораненні «метал об метал».
Обстеження
- Ділянка (ділянки) із проникаючим пораненням або перфорацією склери або рогівки.
- Отвір в райдужній оболонці
- Відхилення можуть бути малопомітними; підтримуйте високий рівень підозри.
Лікування 37, 38
- Якщо можливо, виконайте обстеження зору та задокументуйте результати.
- Зверніться за телеконсультацією з офтальмохірургом. (Див. Телеконсультація офтальмолога.)
- ЩИТОК ДЛЯ ОКА І ЕВАКУАЦІЯ
- Негайно встановіть жорсткий захисний щиток.
- Виконайте евакуацію для термінового хірургічного втручання протягом 24 годин, якщо це можливо. 38-44
- Не давайте нічого їсти або пити.
- За можливості підніміть узголів’я ліжка на 30 градусів.
- Уникайте маневрів, які підвищують внутрішньоочний тиск.
- Розпочніть застосування системних антибіотиків. 38,40
- Левофлоксацин 750 мг в/в або п/о 1 раз на добу ПЛЮС ванкоміцин 15–20 мг/кг в/в кожні 8–12 год АБО
- Моксифлоксацин 400 мг в/в або п/о 1 раз на добу
- На основі обмежених даних, експертних висновків та спектру антибіотичної активності, оптимальною схемою профілактики є левофлоксацин плюс ванкоміцин або тільки моксифлоксацин, що забезпечує захист від B. cereus, грамнегативних мікроорганізмів, включаючи Pseudomonas aeruginosa, та резистентних до лікарських засобів грампозитивних мікроорганізмів, таких як MRSA. Зверніть увагу, що проникнення ванкоміцину у склоподібне тіло у здоровому оці обмежене; дозування з урахуванням маси тіла може покращити рівень проникнення. Левофлоксацин і моксифлоксацин мають відмінні показники проникнення. Левофлоксацин має краще охоплення грамнегативних мікроорганізмів, а моксифлоксацин має краще охоплення грампозитивних мікроорганізмів. Жоден із препаратів при окремому застосуванні не забезпечує надійного охоплення проти MRSA.
- Агресивно лікуйте нудоту і блювання (ондансетрон 4‒8 мг в/в або прометазин 50 мг в/в).
- Виконайте профілактику правця згідно з настановами CPG Infection Prevention in Combat-Related Injuries.
- За потреби виконуйте седацію і знеболення.
- Не намагайтесь вийняти стороннє тіло.
- Не тисніть на око, це може збільшити ризик екструзії внутрішньоочного вмісту.
Рисунки: Внутрішньоочне стороннє тіло. Відхилення можуть бути малопомітними.
Рисунок 7. Множинні сторонні тіла в рогівці внаслідок вибуху саморобного вибухового пристрою. Деякі сторонні тіла проникли в око. Було визначено, що більшість сторонніх тіл є уламками каменя.
Автор фотографії: CAPT (Ret) Joseph Pasternak, MD.
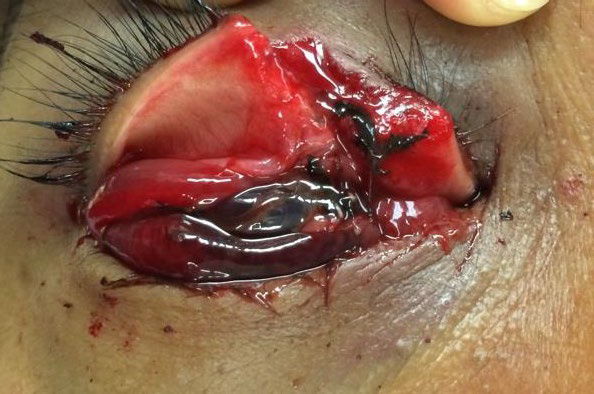
Рисунок 8. Проникнення бетонного стороннього тіла в око.
Автор фотографії: Lt Col Matthew Caldwell.
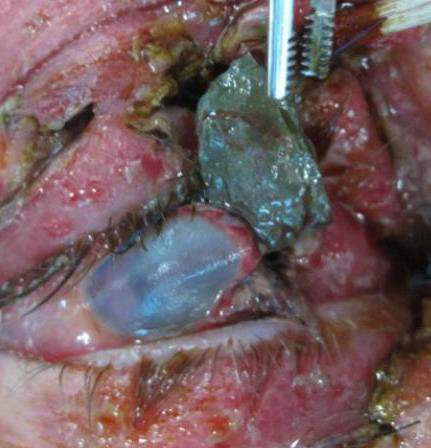
Рисунок 9. Той самий випадок із множинними сторонніми тілами в рогівці. Деякі сторонні тіла проникли в око. Підтримуйте високий рівень підозри на основі механізму травми.
Автор фотографії: CAPT (Ret) Joseph Pasternak, MD.
Рисунок 10. Малопомітне проникнення стороннього тіла в рогівку.
Автор фотографії: CAPT (Ret) Joseph Pasternak, MD.
Хімічна травма
Обстеження
- Дефект(и) епітелію рогівки або кон'юнктиви
- Почервоніння та набряк кон'юнктиви
- Знебарвлення кон'юнктиви
- Помутніння рогівки
Лікування
- Негайно розпочинайте іригацію.
- Промивайте фізіологічним розчином або лактатом Рінгера, якщо є.
- Можна використовувати воду або будь-який нейтральний розчин для іригації (найкращий вибір — фізіологічний розчин або лактат Рінгера).
- Використовуйте лінзи Моргана (перший вибір, якщо вони доступні) або назальну канюлю, під'єднану до внутрішньовенної трубки, для безперервної іригації. Див. Безперервна іригація за допомогою назальної канюлі.
- Використовуйте для іригації мінімум 2 літри, якщо не можете перевірити pH. Деякі хімічні травми потребують використання до 10 літрів.
- За потреби застосовуйте місцеву анестезію тетракаїном, пропаракаїном або лідокаїном для забезпечення комфорту пацієнта під час іригації.
- НЕ намагайтеся нейтралізувати кислоту лугом або луг кислотою.
- Видаліть видимі кислотні або лужні сторонні тіла за допомогою ватної палички.
- Не забудьте оглянути кон'юнктивальні склепіння на наявність сторонніх тіл. Промийте склепіння або очистіть їх ватною паличкою.
- Якщо можливо, виконайте обстеження зору та задокументуйте результати.
- Зверніться за телеконсультацією з офтальмохірургом. (Див. Телеконсультація офтальмолога.)
- ЩИТОК ДЛЯ ОКА І ЕВАКУАЦІЯ.
Рисунки: Хімічна травма.
Рисунок 11. Опік лугом з помутнінням рогівки та знебарвленням кон'юнктиви.
Автор фотографії: Wills Eye Manual 7th Edition.
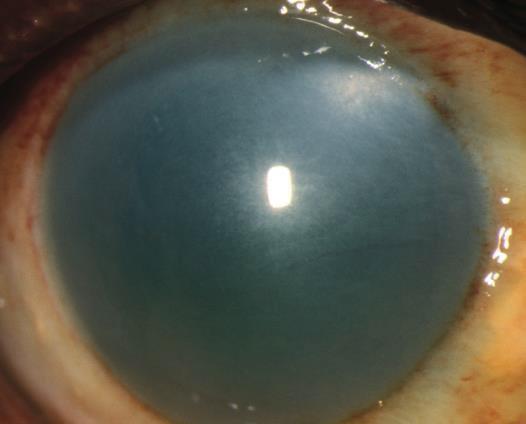
Рисунок 12. Іригація. Використовуючи флакон з фізіологічним розчином для іригації ока, пацієнта просять дивитися в різні боки, поки протилежні частини кон'юнктивального мішка інтенсивно промиваються.
Автор фотографії: 2018 American Academy of Ophthalmology.
Орбітальний компартмент-синдром
Анамнез
Найпоширенішою причиною є ретробульбарна кровотеча / кровотеча в очному яблуці.
Обстеження
- Зниження або втрата гостроти зору.
- «Кам’яні» повіки або повіки, що щільно прилягають до очного яблука при пальпації. Виконайте пальпацію повік, щоб переконатися, що одне око має підвищену твердість і опір порівняно з протилежним оком.
- Проптоз: випинання ураженого ока порівняно з іншим.
- Відносний аферентний дефект зіниці (RAPD).
Лікування
- Емергентна латеральна кантотомія та нижній кантоліз. (Див. Латеральна кантотомія).
- Якщо можливо, виконайте обстеження зору та задокументуйте результати.
- Зверніться за телеконсультацією з офтальмохірургом. (Див. Телеконсультація офтальмолога).
- ЩИТОК ДЛЯ ОКА І ЕВАКУАЦІЯ.
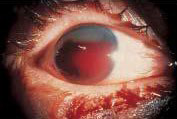
Гіфема 45
Обстеження
- Кров або згусток крові в передній камері.
- Гіфема у вигляді «чорної кулі» — це явище, при якому кров заповнює передню камеру.
Лікування
- Виключіть наявність проникаючого поранення очного яблука.46
- Якщо можливо, виконайте обстеження зору та задокументуйте результати.
- Визначити, чи є у пацієнта серповидноклітинна анемія або чи він є носієм ознаки серповидноклітинної анемії.
- Зверніться за телеконсультацією з офтальмохірургом. (Див. Телеконсультація офтальмолога.)
- ЩИТОК ДЛЯ ОКА І ЕВАКУАЦІЯ.
- За можливості підніміть узголів’я ліжка на 30 градусів.
Рисунок 13. Гіфема. Заповнення передньої камери кров'ю.
Автор фотографії: 2018 American Academy of Ophthalmology
Орбітальний перелом
Обстеження
- Ступінчастий край очниці.
- Обмежені рухи ока.
- Енофтальм (уражене око міститься глибше в очній ямці порівняно з іншим оком).
- Гіпоглобус (уражене око міститься нижче порівняно з іншим оком).
- Підшкірна або кон’юнктивальна емфізема.
- Оніміння в ділянці під оком.
Лікування
- Невідкладна реконструкція вимагається при клінічних ознаках защемлення позаочного м'яза з брадикардією, що не проходить, серцевою блокадою, нудотою, блюванням або непритомністю (окулокардіальний рефлекс).
- Якщо можливо, виконайте обстеження зору та задокументуйте результати.
- Зверніться за телеконсультацією з офтальмохірургом. (Див. Телеконсультація офтальмолога).
- ЩИТОК ДЛЯ ОКА І ЕВАКУАЦІЯ.
- Розгляньте можливість застосування системних антибіотиків при синуситі або брудній рані.
- Уникайте виконання прийому Вальсальви та дотримуйтесь заходів безпеки щодо придаткових пазух (не допускайте видування носа).
- Підтримуйте високий рівень підозри щодо наявності проникаючого поранення очного яблука.
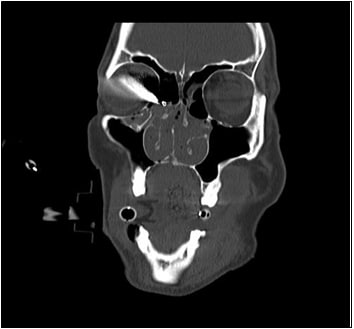
Рисунки: Орбітальний перелом.
Рисунок 14. Защемлення лівого нижнього прямого м'яза внаслідок перелому дна лівої орбіти. Пацієнт не може подивитися вгору лівим оком.
Автор фотографії: Maj Brett Davies.
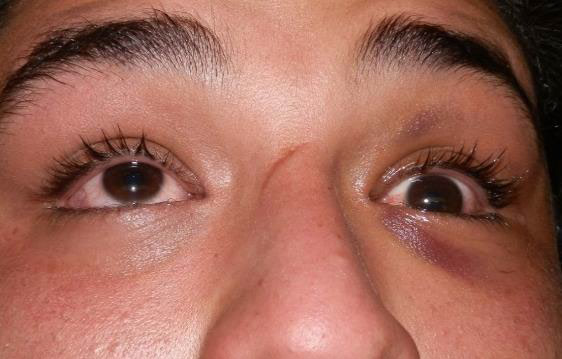
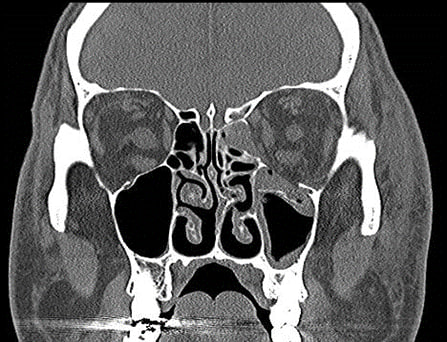
Рисунок 15. Комп'ютерна томограма, що демонструє переломи дна та медіальної стінки лівої орбіти.
Автор фотографії: Maj Brett Davies.
Розрив повіки
Обстеження
Зверніть увагу, чи розрив зачіпає край повіки або носослізну систему.
Лікування
- Підтримуйте високий рівень підозри щодо наявності відкритого очного яблука.
- Якщо можливо, виконайте обстеження зору та задокументуйте результати.
- Зверніться за телеконсультацією з офтальмохірургом. (Див. Телеконсультація офтальмолога.)
- ЩИТОК ДЛЯ ОКА І ЕВАКУАЦІЯ.
- Якщо немає відповідного досвіду, відкладіть остаточне зашивання розриву, що зачіпає край повіки, до операції, що виконуватиметься офтальмологом. НЕ виконуйте реконструкцію при проникаючому пораненні очного яблука.
- НЕ висікайте і не усувайте тканини, навіть якщо око сильно травмоване.
Рисунки: Розрив повіки.
Рисунок 16. Розрив нижньої повіки із залученням носослізної системи.
Автор фотографії: Maj Brett Davies.
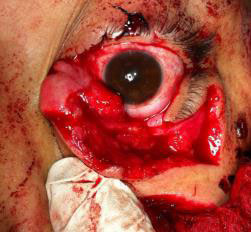
Рисунок 17. Розрив верхньої повіки.
Автор фотографії: Maj Brett Davies.
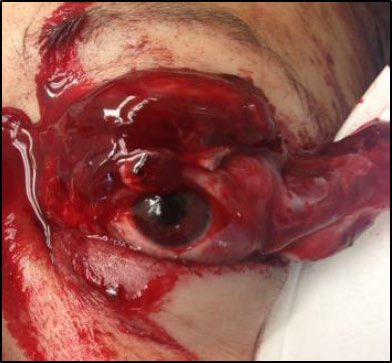
Термічний опік
Обстеження
- Опік обличчя
- Опік повік і втрата вій
Лікування
- Якщо можливо, виконайте обстеження зору та задокументуйте результати.
- Зверніться за телеконсультацією з офтальмохірургом. (Див. Телеконсультація офтальмолога.)
- ЩИТОК ДЛЯ ОКА І ЕВАКУАЦІЯ.
- Якщо немає можливості закрити повіки, розпочніть застосування стерильної очної мазі, щоб запобігти зовнішньому впливу на око.
- При наявності застосовуйте петролатум (вазелін) або еритроміцинову мазь.
- Наносьте кожні 2–4 години на поверхню ока.
- Агресивна рідинна реанімація може рідко призводити до орбітального компартмент-синдрому, що вимагає латеральної кантотомії та нижнього кантолізу.
Рисунок 18. Термічний опік ока та обличчя. Очна мазь на поверхні ока.
Автор фотографії: Maj Brett Davies.
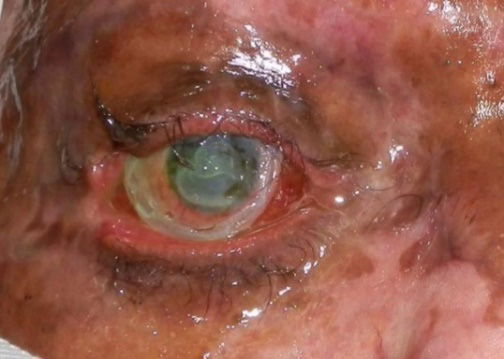
Абразія рогівки
Обстеження
- Дефект епітелію.
- НЕМАЄ інфільтрату (білуватого помутніння рогівки). Інфільтрати вказують на інфекцію або запалення рогівки.
- Забарвлюється флуоресцеїном при підсвічуванні кобальтовим синім світлом, якщо є така можливість.
Лікування
- Офтальмологічна антибіотична мазь або краплі.
- Еритроміцин, бацитрацин або бацитрацин/поліміксин по одній стрічці кожні 2–4 години, якщо є, АБО
- Фторхінолон (наприклад моксифлоксацин, гатифлоксацин, левофлоксацин) АБО поліміксин В/триметоприм закапувати по одній краплі 4 рази на день, якщо є.
- Припиніть використання контактних лінз.
- Зверніться за телеконсультацією з офтальмохірургом. (Див. Телеконсультація офтальмолога.)
Рисунки: Абразія рогівки.
Рисунок 19. Дефект епітелію БЕЗ інфільтрату.
Автор фотографії: CAPT (Ret) Joseph Pasternak, MD.
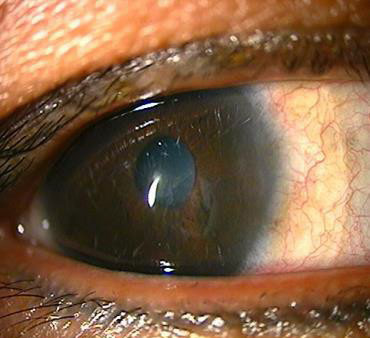
Рисунок 20. Дефект епітелію забарвлюється флуоресцеїном при підсвічуванні кобальтовим синім світлом.
Автор фотографії: CAPT (Ret) Joseph Pasternak, MD.
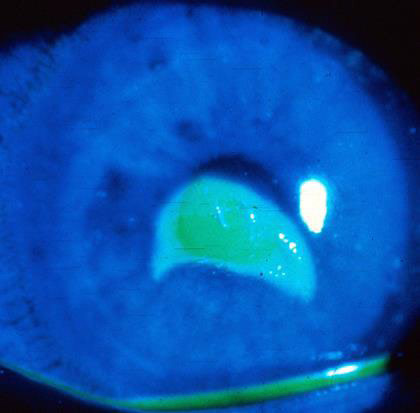
Інфекційний кератит / Виразка рогівки
Ці патологічні стани зазвичай пов'язані з носінням або надмірним використанням контактних лінз. Численні правила забороняють або обмежують носіння контактних лінз у фронтових умовах, проте це залишається поширеним явищем.
Обстеження
- Дефект епітелію
- Інфільтрат рогівки (білувате помутніння рогівки)
Лікування
- Якщо можливо, виконайте обстеження зору та задокументуйте результати.
- Зверніться за телеконсультацією з офтальмохірургом. (Див. Телеконсультація офтальмолога).
- ЩИТОК ДЛЯ ОКА І ЕВАКУАЦІЯ.
- Припиніть використання контактних лінз.
- Розпочніть місцеве застосування антибіотиків, якщо це можливо. Застосовуйте по одній краплі щогодини, коли пацієнт не спить. Застосовуйте фторхінолон (тобто моксифлоксацин, гатифлоксацин, левофлоксацин) АБО поліміксин В/триметоприм, якщо є в наявності.
Рисунок 21. Псевдомонадний інфекційний кератит (виразка рогівки) від носіння контактних лінз.
Автор фотографії: Lt Col Chantal Cousineau-Krieger.
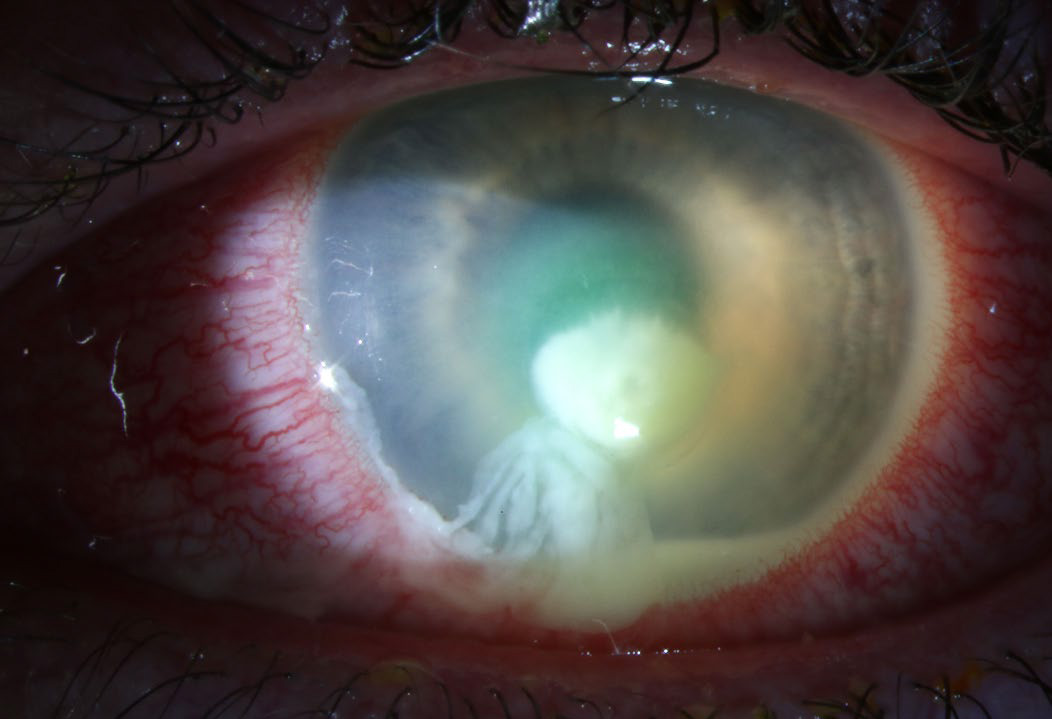
Сторонні тіла в рогівці та кон'юнктиві
Обстеження
- Сторонні тіла в рогівці або кон'юнктиві
- Якщо стороннє тіло металеве, може виникнути коло з іржі
Лікування
- Поверхневі сторонні тіла можна вимити іригаційним розчином або видалити за допомогою зволоженої ватної палички під місцевою анестезією (краплі пропаракаїну або тетракаїну).
- Розпочніть місцеве застосування крапель або мазі з антибіотиком, якщо це можливо.
- НЕ виймайте сторонні тіла, які застрягли або для усунення яких потрібно докласти зусиль.
- Якщо можливо, виконайте обстеження зору та задокументуйте результати.
- Проведіть телеконсультацію з офтальмохірургом.
- ЩИТОК ДЛЯ ОКА І ЕВАКУАЦІЯ.
Рисунок 22. Металеве стороннє тіло в рогівці.
Автор фотографії: © 2018 American Academy of Ophthalmology.
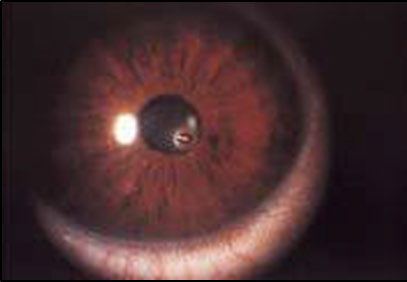
Інтраорбітальне стороннє тіло
Обстеження
Інтраорбітальне стороннє тіло, видиме при огляді або ідентифіковане за допомогою діагностичної візуалізації, наприклад, рентгену або комп'ютерної томографії.
Лікування
- НЕ виймайте сторонні тіла, які застрягли або для усунення яких потрібно докласти зусиль.
- Якщо можливо, виконайте обстеження зору та задокументуйте результати.
- Зверніться за телеконсультацією з офтальмохірургом. (Див. Телеконсультація офтальмолога.)
- ЩИТОК ДЛЯ ОКА І ЕВАКУАЦІЯ.
Рисунок 23. Інтраорбітальне стороннє тіло. Куля у правому очному яблуці.
Автор фотографії: LTC Won Kim.
Вплив лазерного опромінення 47,48
- Виконайте обстеження зору та задокументуйте результати.
- Повідомте про інцидент керівництву.
- Дотримуйтесь рекомендацій, вказаних у настановах CPG Ocular Evaluation and Disposition after Suspected Laser Exposure.49
Зміщення клаптя при використанні методу LASIK
- НЕ виконуйте ампутацію.
- Якщо можливо, виконайте обстеження зору та задокументуйте результати.
- Зверніться за телеконсультацією з офтальмохірургом. (Див. Телеконсультація офтальмолога.)
- ЩИТОК ДЛЯ ОКА І ЕВАКУАЦІЯ.
Травматична нейропатія зорового нерва
Анамнез
Втрата зору після травми ока
Обстеження
- Зниження гостроти зору
- Аферентний дефект зіниці
Лікування
- Виконайте обстеження зору та аферентного дефекту зіниці; задокументуйте результати.
- Зверніться за телеконсультацією з офтальмохірургом. (Див. Телеконсультація офтальмолога.)
- ЩИТОК ДЛЯ ОКА І ЕВАКУАЦІЯ.
Закритокутова глаукома
Анамнез
Нечіткість або втрата зору, ореоли навколо світла, сильний біль в очах, сильний головний біль, почервоніння очей, нудота і блювання.
Обстеження
- Виконайте пальпацію повік, щоб переконатися, що уражене око має підвищену твердість порівняно з протилежним оком.
- Зіниця фіксована, середньо розширена.
- Мілка передня камера.
- Набряк рогівки (помутніння рогівки).
- Кон'юнктивальна ін'єкція.
Лікування
- Якщо можливо, виконайте обстеження зору та задокументуйте результати.
- Проведіть телеконсультацію з офтальмохірургом. (Див. Телеконсультація офтальмолога.)
- Застосовуйте ацетазоламід у початковій дозі 500 мг перорально, потім 250 мг перорально кожні 4 години для зниження ВОТ, якщо є в наявності.
- Почніть застосовувати місцеві препарати для зниження внутрішньоочного тиску (ВОТ), якщо вони доступні. Закапуйте по 1 краплі тимололу, бримонідину та дорзоламіду з інтервалом у 5 хвилин. Повторіть 3 рази.
- ЩИТОК ДЛЯ ОКА І ЕВАКУАЦІЯ.
Рисунок 24. Гостра закритокутова глаукома.
Автор фотографії: LTC Won Kim.
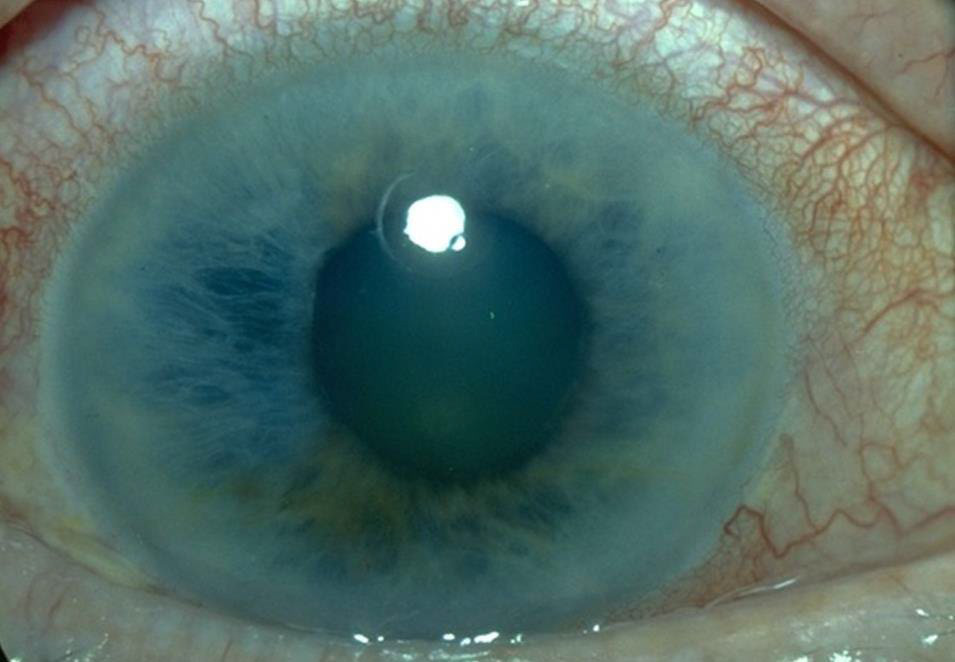
Пресептальний целюліт
Обстеження
- Почервоніння, набряк, чутливість і підвищення температури повік.
- Зазвичай набряк або почервоніння кон'юнктиви незначні або відсутні.
- НЕМАЄ ознак ураження очного яблука, включаючи обмеження руху очей, біль при русі очей, проптоз (випинання ока вперед), втрату зору або аферентний дефект зіниці.
Лікування
- Якщо можливо, виконайте обстеження зору та задокументуйте результати.
- Зверніться за телеконсультацією з офтальмохірургом. (Див. Телеконсультація офтальмолога.)
- Розпочніть застосування пероральних антибіотиків. Кліндаміцин 300 мг перорально кожні 8 годин АБО амоксицилін-клавуланова кислота 875 мг перорально кожні 12 годин, якщо є в наявності.
- ЩИТОК ДЛЯ ОКА І ЕВАКУАЦІЯ.
Рисунок 25. Пресептальний целюліт.
Автор фотографії: Maj Brett Davies.
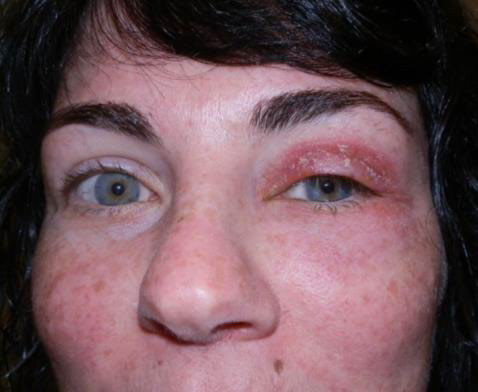
Орбітальний целюліт
Обстеження
- Почервоніння, набряк, чутливість і підвищення температури повік.
- Набряк і почервоніння кон'юнктиви.
- Ознаки ураження очного яблука можуть включати обмеження руху очей, біль при русі очей, або проптоз (випинання ока вперед), втрату зору або аферентний дефект зіниці.
Лікування
- Якщо можливо, виконайте обстеження зору та задокументуйте результати.
- Якнайшвидше зробіть термінову КТ голови та очних яблук, щоб визначити, чи є абсцес, який потрібно дренувати хірургічним шляхом.
- Зверніться за телеконсультацією з офтальмохірургом. (Див. Телеконсультація офтальмолога.)
- Розпочніть внутрішньовенне введення антибіотиків широкого спектру дії, якщо вони доступні.50
- Ампіцилін-сульбактам 3 г в/в кожні 6 годин АБО піперацилін-тазобактам 4,5 г в/в кожні 6 годин ПЛЮС
- Ванкоміцин 15‒20 мг/кг на дозу в/в кожні 8‒12 годин, максимум 2 г на кожну дозу.
- ЩИТОК ДЛЯ ОКА І ЕВАКУАЦІЯ.
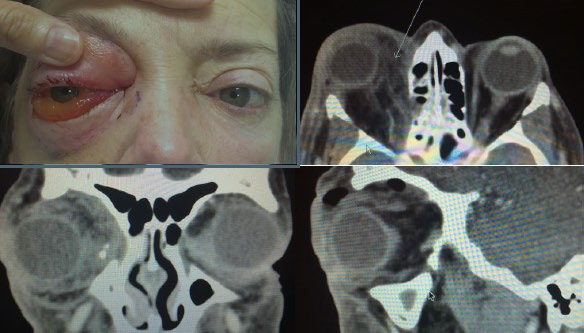
Рисунок 26. Орбітальний целюліт. Інфекція правого очного яблука, що становить загрозу для ока.
Автор фотографії: CDR Eva Chou
Захисні окуляри
- Профілактика травм ока.
- Заохочуйте використання лише затверджених засобів захисту очей — eyepro або eye-armor.51-53
- Заохочуйте військовослужбовців відмовлятися від використання контактних лінз.
- Шукайте маркування «APEL».
- Виконавча служба армійської програми «Солдат» (PEO-Soldier) сертифікує всі вироби MCEP на відповідність або перевищення стандартів безпеки та балістичних осколкових уражень.
- Схвалені засоби захисту очей APEL доступні за адресою http://www.peosoldier.army.mil/equipment/eyewear/
- Засоби захисту очей APEL можна ідентифікувати за неоновим зеленим логотипом «APEL», який обов'язково має бути на всіх упаковках MCEP, а також за назвою «APEL», постійно нанесеною на оправу (на лівій дужці або ремінці).
- Засоби APEL eyepro випускаються у вигляді окулярів та захисних окулярів, а також у різних розмірах, з оптичними вставками для деяких моделей.
- Правила кожного окремого роду військ можуть впливати на доступність і різноманітність засобів APEL eyepro або обмежувати їх.
- Засоби захисту очей APEL НЕ слід вважати достатніми для виконання професійних завдань, де потрібні спеціальні захисні окуляри (зварювання, хімічний захист, захист від бризок або інші завдання, визначені OSHA (управління з охорони праці).
- Багато комерційних виробників випускають окуляри з полікарбонату «MIL-SPEC», але лише деякі моделі проходять суворі додаткові випробування.
- Чимало моделей-кандидатів виходять з ладу через поломку рамки, а не через поломку лінзи.
- УВАГА! «Відповідає або перевищує MIL-SPEC» не означає, що модель пройшла тестування APEL.
- Будьте особливо пильними та обережними, замовляючи окуляри або змінні лінзи для окулярів онлайн.
- У зоні бойових дій було виявлено підробки eyepro; будьте пильними, якщо вам пропонують «спеціальну знижку» засоби eyepro. Купуючи засоби eyepro, шукайте офіційне маркування і бирки «APEL».
Рисунки 27, 28, 29: Маркування APEL. U.S. Army Photo by PEO Soldier.
Рисунок 27. Неоновий зелений логотип APEL, що вимагається на упаковці MCEP.

Рисунок 28. Окуляри APEL.

Рисунок 29. Постійне маркування APEL на оправі окулярів.

Перевірка гостроти зору 8
- Для деяких пацієнтів може вимагатися застосування краплі місцевого знеболювального, щоб вони могли перенести обстеження.
- Прийміть рішення щодо методу перевірки.
- Розташуйте пацієнта на відстані, потрібній для виконання перевірки.
- За наявності використовуйте таблицю Снеллена. Розпочинайте перевірку з відстані 20 футів (6 метрів). Якщо пацієнт не бачить літер, перемістіть його ближче. Пацієнтів можна розташовувати на відстані навіть 3 футів (1 метра) від таблиці.
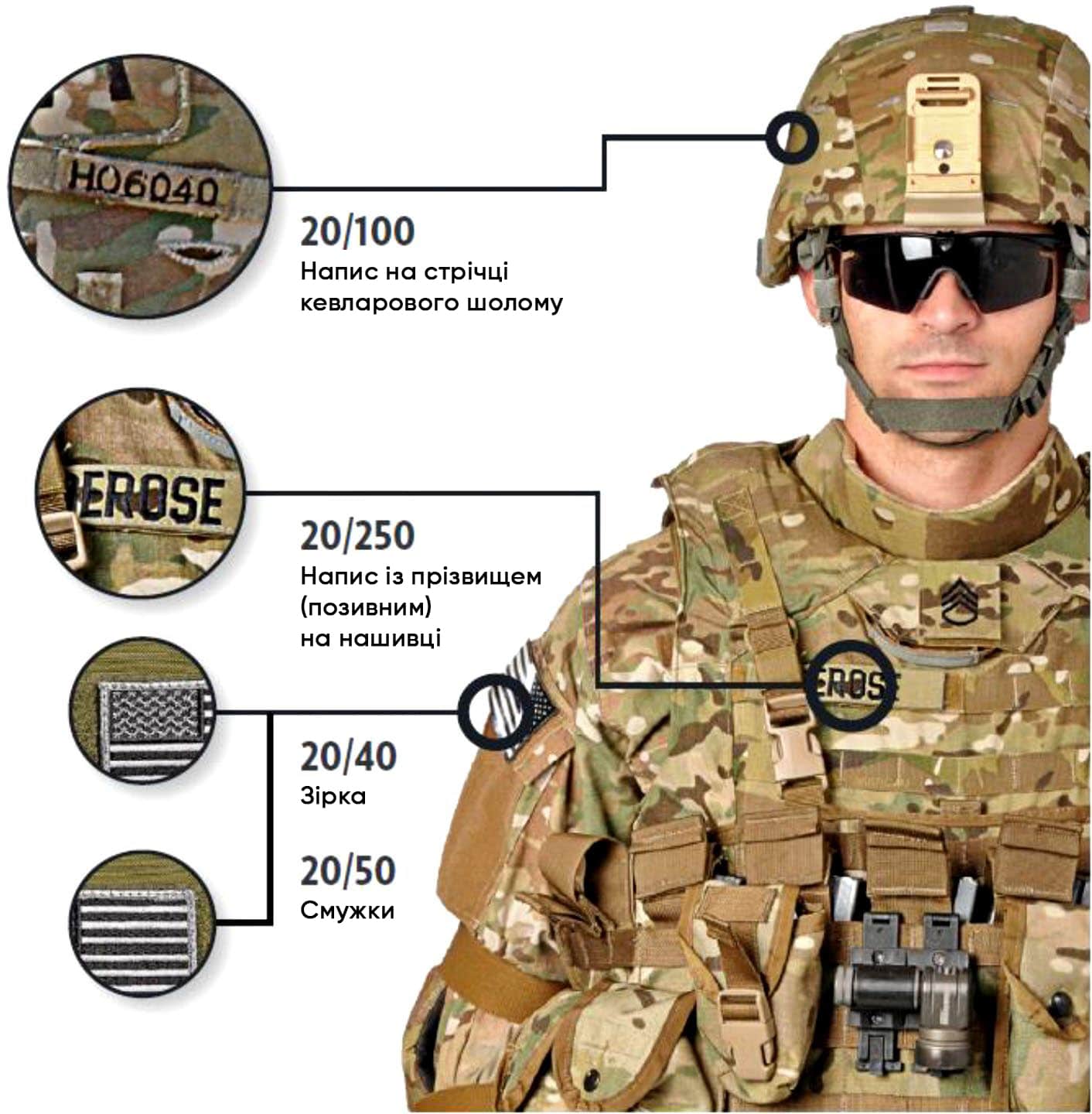
- В польових умовах можна використовувати літери і нашивки на уніформі. (Див. Рисунок 30 нижче). Відстань для перевірки становить 3 фути (1 метр).54
- Якщо пацієнт не бачить літер або нашивок, використовуйте такі методи:
- Підрахунок пальців: Підніміть одну руку і попросіть пацієнта порахувати, скільки пальців ви показуєте. Запишіть найбільшу відстань, з якої пацієнт може правильно полічити пальці.
- Рух руки: Підніміть руку і помахайте нею. Запишіть найбільшу відстань, з якої пацієнт може побачити рух вашої руки.
- Сприйняття світла: За допомогою ліхтарика або іншого яскравого джерела світла посвітіть пацієнту в очі. Запишіть реакцію пацієнта як сприйняття світла, якщо він здатний побачити світло. Запишіть реакцію пацієнта як відсутність сприйняття світла, якщо він не може побачити світло. Запишіть джерело світла, що використовувалося для перевірки зору (наприклад, ліхтарик).
- Виконайте перевірку в окулярах, якщо вони є у пацієнта.
- Запишіть, чи перевірка виконувалася з окулярами або без них.
- Спочатку, традиційно, перевіряйте праве око. Повністю закрийте ліве око долонею своєї руки.
- НЕ тисніть на око при підозрі на відкриту травму очного яблука.
- Якщо перевірка виконується з використанням літер, попросіть пацієнта прочитати рядок з найдрібнішим шрифтом, на якому він може розрізнити більше половини літер.
- Запишіть результат перевірки гостроти зору як формулу (наприклад 20/20), де чисельник представляє відстань (в цьому прикладі — у футах [прим. перекладача]), з якої виконується перевірка, а знаменник — числове позначення рядка, який може прочитати пацієнт.
- Повторіть процедуру для другого ока.
- Запишіть гостроту зору обох очей.
- Приклад № 1
- Праве око: нашивка з позивним на уніформі з відстані 3 футів (1 метра) без корекції.
- Ліве око: порахувати пальці з відстані 2 футів (пів метра) без корекції.
- Приклад № 2
- Праве око: рухи руки з відстані 2 футів (пів метра) в окулярах.
- Ліве око: нашивка з прапором США з відстані 3 футів (1 метра) в окулярах.
Рисунок 30. Перевірка гостроти зору.
У бойових умовах для перевірки гостроти зору можна використовувати військову уніформу. При використанні цього метода виконуйте перевірку з відстані 3 футів (1 метра). Автор фотографії: Vision Center of Excellence.
Перевірка на відносний аферентний дефект зіниці
- Цей метод є корисним для оцінки односторонньої або асиметричної втрати зору, навіть у непритомного пацієнта.
- Метод «поперемінного освітлення зіниць ліхтариком».
- Використовуйте джерело яскравого світла, таке як ліхтарик.
- Якщо пацієнт здатен виконувати команди, попросіть його зафіксувати погляд на віддаленому об’єкті.
- Посвітіть в одне око і запишіть реакцію зіниці.
- Швидко перемістіть промінь ліхтарика на друге око і запишіть реакцію зіниці.
- Швидко перемістіть промінь ліхтарика на перше око, підтримуючи однакову відстань від обох очей.
- Нормальна реакція: Зіниці скорочуються одночасно та однаково у відповідь на світло в кожному оці (консенсусний світловий рефлекс).
- Аномальна реакція: При переміщенні променя світла в уражене або хворе око обидві зіниці скорочують менше або розширюються (позитивний відносний аферентний дефект зіниці або зіниця Маркуса Ґанна)
Як розмістити щиток для ока
- Використовуйте жорсткий щиток для ока.
- За наявності використовуйте щиток Fox shield. (Див. Рисунок 31a).
- Можна використовувати власний засіб захисту очей, якщо він не пошкоджений або якщо пошкодження мінімальні. (Див. Рисунок 31b).
- Як щиток можна використовувати інші жорсткі предмети, що не чинять тиску на око, такі як паперовий або пластиковий стакан. (Див. Рисунок 31c).
- Розташуйте щиток таким чином, щоб він опирався на край очниці при закріпленні пластиром.
- Зафіксуйте щиток пластиром. Рекомендується використовувати 3 смужки або кількість, достатню для фіксації.
- Закривайте ТІЛЬКИ уражене око. Закривання обох очей підвищує тривогу пацієнта.
- НЕ застосовуйте латку. Вона тисне на око. (ВИКОРИСТОВУЙТЕ щиток на око, але НЕ використовуйте латку).
- НЕ застосовуйте пов’язку. Вона тисне на око.
- НЕ підкладайте нічого під захисний щиток, у тому числі марлю.
Рисунок 31. Щитки для ока.
Рисунок 31a. Fox shield.
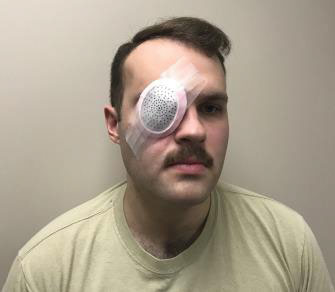
Рисунок 31b. Можна використовувати власний засіб захисту очей, якщо він не пошкоджений або якщо пошкодження мінімальні.
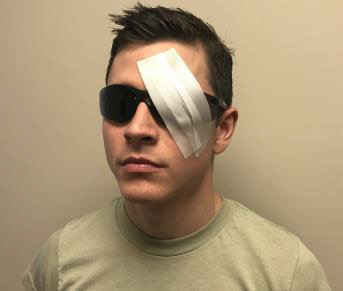
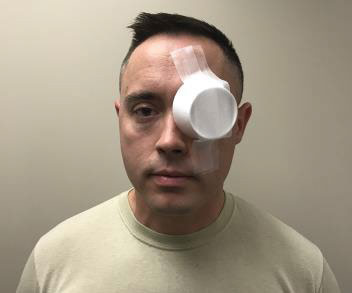
Рисунок 31c. Інші жорсткі матеріали в якості щитка для ока. Як щиток можна використовувати матеріали, що не чинять тиску на око, такі як паперовий або пластиковий стакан.
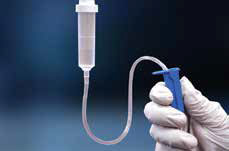
Безперервна іригація за допомогою лінзи Моргана
Необхідні витратні матеріали при використанні лінзи Моргана
- Місцеві знеболювальні (0,5 % пропаракаїн або 0,5 % тетракаїн).
- Лінза Моргана
- Трубки для в/в систем і штатив.
- Розчин для іригації — оптимальним вибором є фізіологічний розчин або лактат Рінгера.
- Обладнання для збору рідини (лотки, миски, або системи MorTan Medi-Ducts)
- Паперові смужки для визначення pH або тест-смужки для аналізу сечі
Кроки використання лінзи Моргана55
Рисунок 32A. Безперервна іригація за допомогою лінзи Моргана55
Джерело: Зображення передруковані з інструкції з використання лінзи Моргана. Друкується з дозволу компанії Morgan Lens, MorTan Inc.
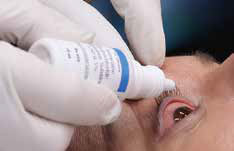
Крок 1. Рисунок 32A-1. Уведіть місцеве знеболювальне в травмоване око.
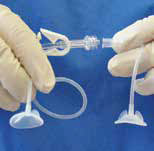
Крок 2. Рисунок 32A-2. Приєднайте лінзу Моргана 1/2 до набору трубок для в/в системи.
Крок 3. Рисунок 32A-3. Розпочніть введення розчину для іригації на мінімальній швидкості.
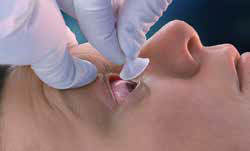
Крок 4. Рисунок 32A-4. Уведіть лінзу Моргана. Попросіть пацієнта подивитися вниз. Відтягніть верхню повіку. Уведіть лінзу під відтягнуту верхню повіку. Попросіть пацієнта подивитися вгору. Відтягніть нижню повіку. Уведіть лінзу під нижню повіку. Попросіть пацієнта тримати очі заплющеними.
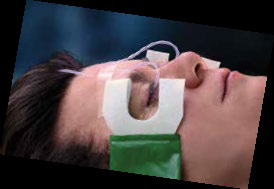
Крок 5. Рисунок 32A-5. Відкоригуйте швидкість уведення розчину, приклейте пластиром трубки до чола пацієнта, розташуйте обладнання для збору рідин.
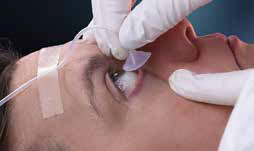
Крок 6. Рисунок 32A-6. Вийміть лінзу Моргана. Після досягнення нейтральної точки рН (рН від 7,0 до 7,5) зупиніть подачу рідини для введення місцевого знеболювального, а потім відновіть подачу рідини. Попросіть пацієнта подивитися підняти очі вгору і втягнути їх.
Безперервна іригація за допомогою назальної канюлі
Необхідні матеріали
- Місцеві знеболювальні (0,5 % пропаракаїн або 0,5 % тетракаїн).
- Розчин для іригації — оптимальним вибором є фізіологічний розчин або лактат Рінгера.
- Штатив для в/в системи
- Автоматичний інфузомат
- Трубки для в/в системи
- Назальна канюля
- З'єднувач між трубкою для в/в системи і назальною канюлею. (Див. Рисунок 32B-2).
- З’єднувач для трубок
- З’єднувач із краном
- Ковпачок шприца (верхню частину слід зрізати ножицями)
- Розчин для іригації — оптимальним вибором є фізіологічний розчин або лактат Рінгера.
- Обладнання для збору рідини (лотки, миски, або системи MorTan Medi-Ducts)
- Паперові смужки для визначення pH або тест-смужки для аналізу сечі
КРОКИ
- Уведіть місцеве знеболювальне в травмоване око.
- Підвішайте в/в рідину на штатив для в/в системи всередині автоматичного інфузомата.
- Проколіть трубки для в/в системи та попередньо заповніть їх.
- З'єднайте трубки для в/в системи до назальної канюлі.
- Розташуйте назальну канюлю на лобі так, щоб патрубки забезпечували безперервну іригацію очей.
- Виконуйте безперервну іригацію широко відкритих очей до досягнення нейтрального значення pH (pH від 7,0 до 7,5)
Рисунки 32a-c. Безперервна іригація при хімічній травмі за допомогою носової канюлі.
Рисунок 32a. Фізіологічний розчин або лактат Рінгера всередині автоматичного інфузомата.
Рисунок 32b. Для з'єднання трубок для в/в системи та трубки назальної канюлі можна використовувати з'єднувачі (зліва направо): з'єднувач трубки, з'єднувач з краном, ковпачок наконечника шприца (верхню частину слід зрізати ножицями).

Рисунок 32c. Розташуйте назальну канюлю на лобі так, щоб патрубки забезпечували безперервну іригацію очей.
Латеральна кантотомія та нижній кантоліз
- Якщо можливо, виконайте підшкірну ін'єкцію лідокаїну 2% з адреналіном у латеральний кант. Можуть виникнути труднощі із введенням ін'єкції в уже набряклу тканину.
- Процедура є необов’язковою тільки за наявності належної місцевої анестезії. Прикладіть кровоспинний засіб або голкотримач горизонтально до латерального канта на 1 хвилину, щоб зменшити кровотечу.
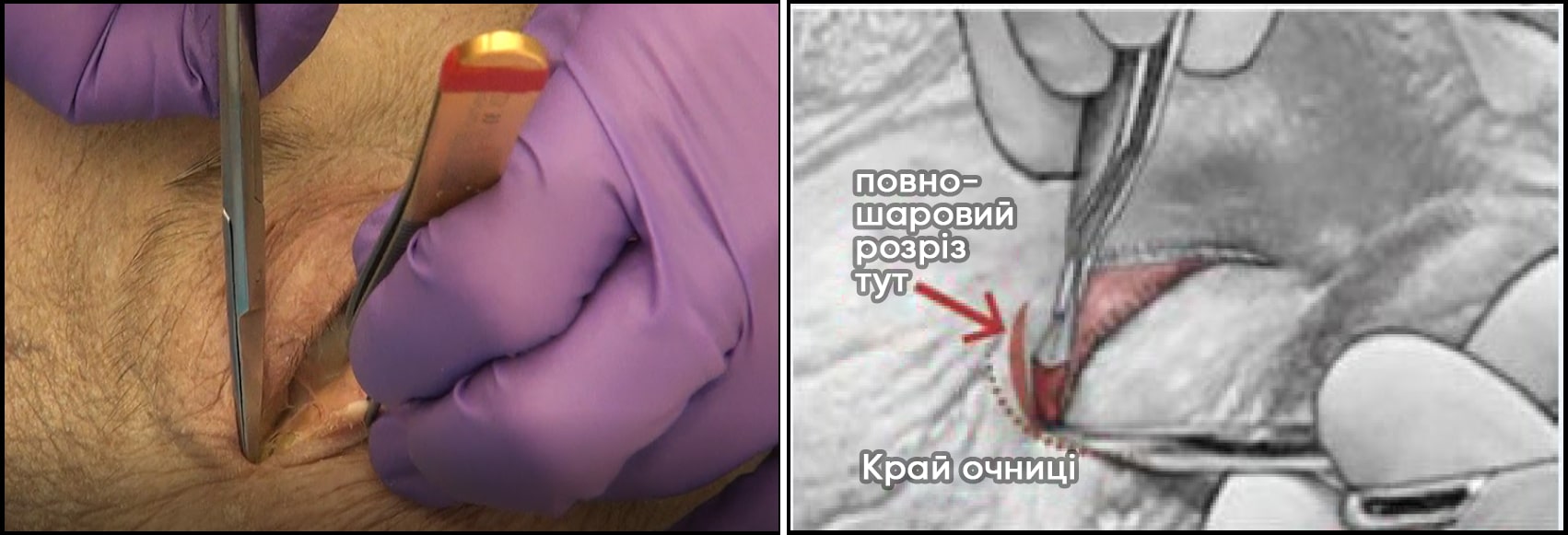
- Виконайте латеральну кантотомію. Тупими ножицями розріжте латеральний кант на ВСЮ ТОВЩИНУ, на 1‒2 см до латерального кісткового краю очниці (кантотомія).
- Виконайте нижній кантоліз:
- Зубчастим пінцетом міцно захопіть нижню повіку за край розрізаного канта (біля краю очниці) і відтягніть її в напрямку від ока.
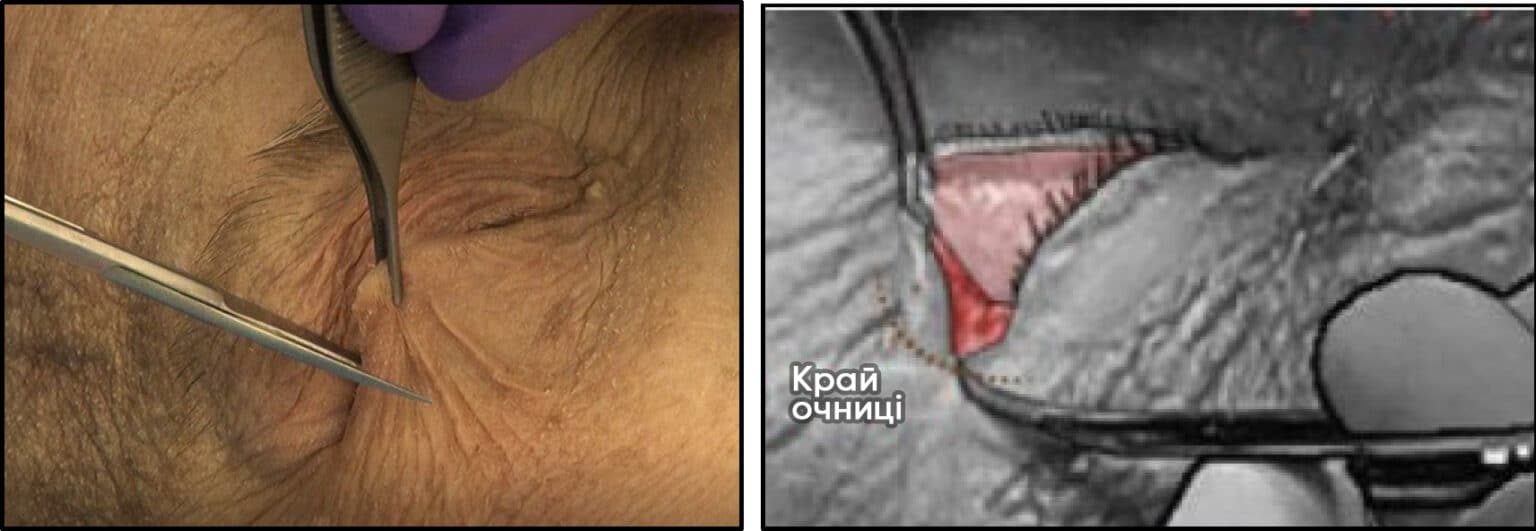
- Тримаючи одне лезо ножиць за повікою (в кон'юнктивальному отворі), а інше — над шкірою, нахиліть ножиці до кута рота або носової раковини. Зробіть розріз НА ВСЮ ТОВЩИНУ нижньої повіки довжиною 1‒2 см. Це дозволить повністю витягнути нижню повіку. Можливо, перед розрізуванням вам вдасться промацати або «щипнути» нижню частину (нижній горбик) латеральної зв’язки кута очної щілини як «гітарну струну».
- У разі успішної процедури повіка має вільно рухатися і повністю відійти від очного яблука. Якщо повіка залишається в нормальному положенні, намацайте кінчиками ножиць залишки зв’язок і продовжуйте різати, доки повіка не буде вільно рухатися.
- Навіть при успішному вивільненні може не спостерігатися «струмінь крові».
- Знову перевірте зір і внутрішньоочний тиск. Якщо внутрішньоочний тиск залишається підвищеним при поганому зорі і напруженому очному яблуці, то виконують верхній кантоліз, відокремлюючи верхню повіку від краю очниці. Також розгляньте можливість введення 500 мг ацетазоламіду внутрішньовенно.
Рисунок 33. Техніка виконання латеральної кантотомії та нижнього кантолізу.
Автор фотографії: CDR Eva Chou.
Рисунки A і B. Виконайте латеральну кантотомію. Тупими ножицями розріжте латеральний кант на 1‒2 см на всю товщину до кісткового краю очниці.
Рисунки A
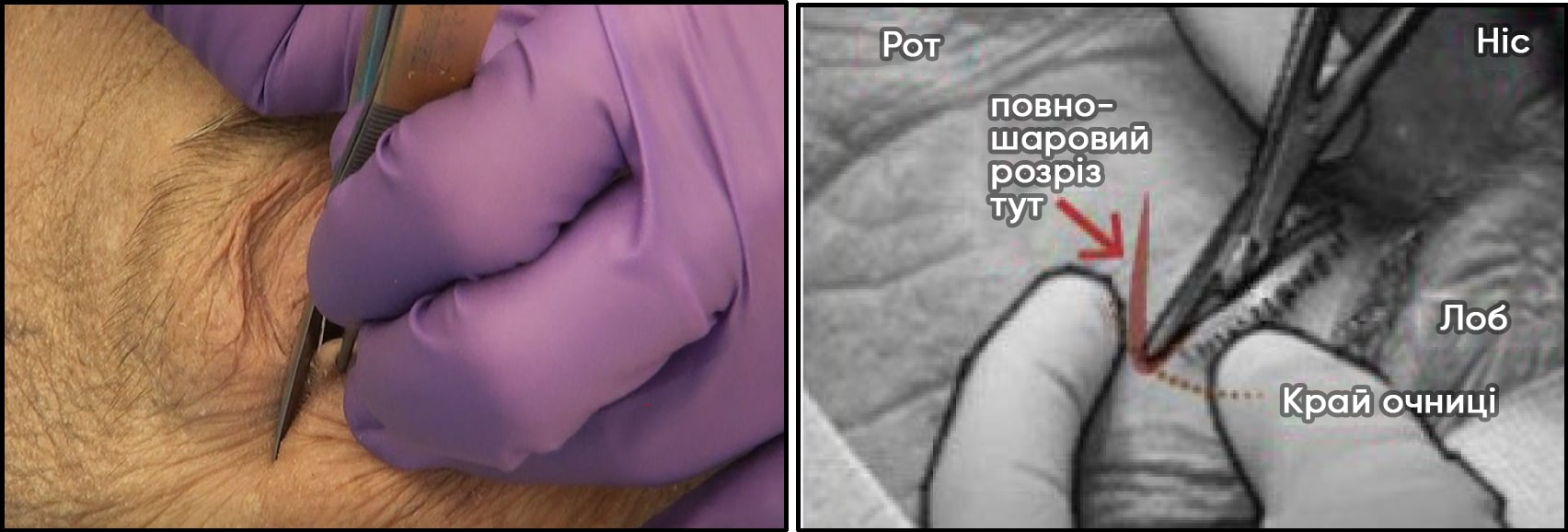
Рисунки B
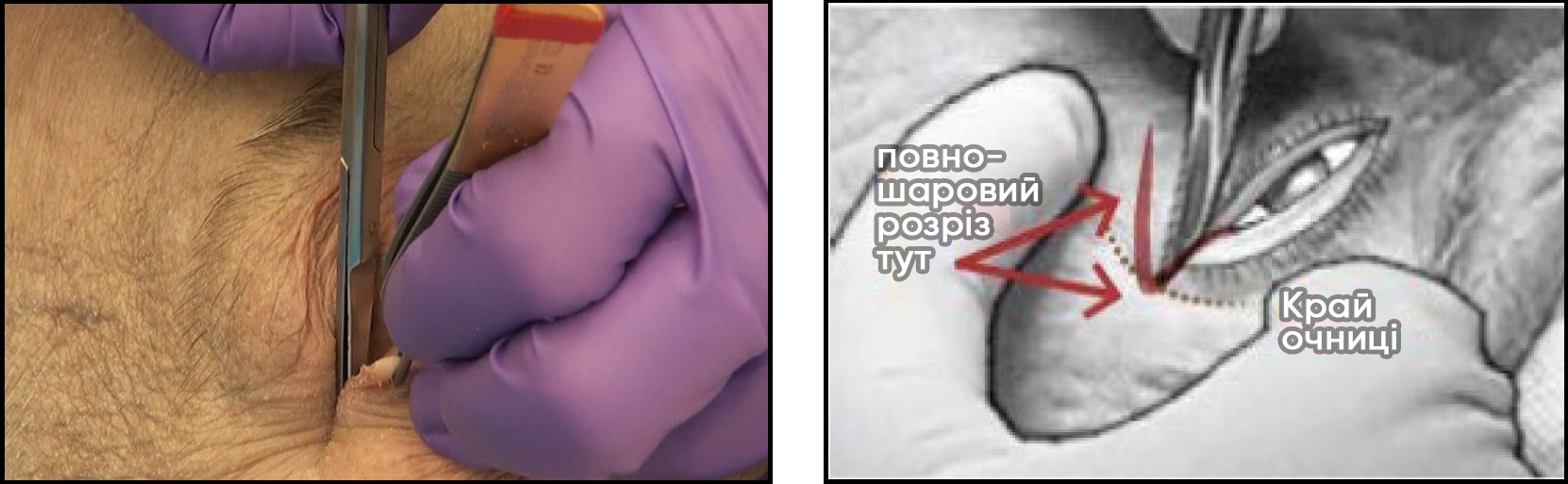
Рисунки C і D. Виконайте нижній кантоліз: Зубчастим пінцетом захопіть нижню повіку за край розрізаного канта і відтягніть її в напрямку від ока. Тримаючи одне лезо ножиць за повікою, а інше — над шкірою, нахиліть ножиці до кута рота або носової раковини. Зробіть розріз НА ВСЮ ТОВЩИНУ повіки довжиною 1‒2 см. Можливо, перед розрізуванням вам вдасться промацати або «щипнути» нижню частину (нижній горбик) латеральної зв’язки кута очної щілини. У разі успішної процедури повіка має вільно рухатися і повністю відійти від очного яблука. Якщо повіка залишається в нормальному положенні, розріжте залишки зв’язок і продовжуйте різати, доки повіка не буде вільно рухатися. Навіть при успішному вивільненні може не спостерігатися «струмінь крові».
Рисунки C
Рисунки D
Анатомія ока
Рисунок 34. Анатомія ока.
Автор фотографії: 2019 American Academy of Ophthalmology.
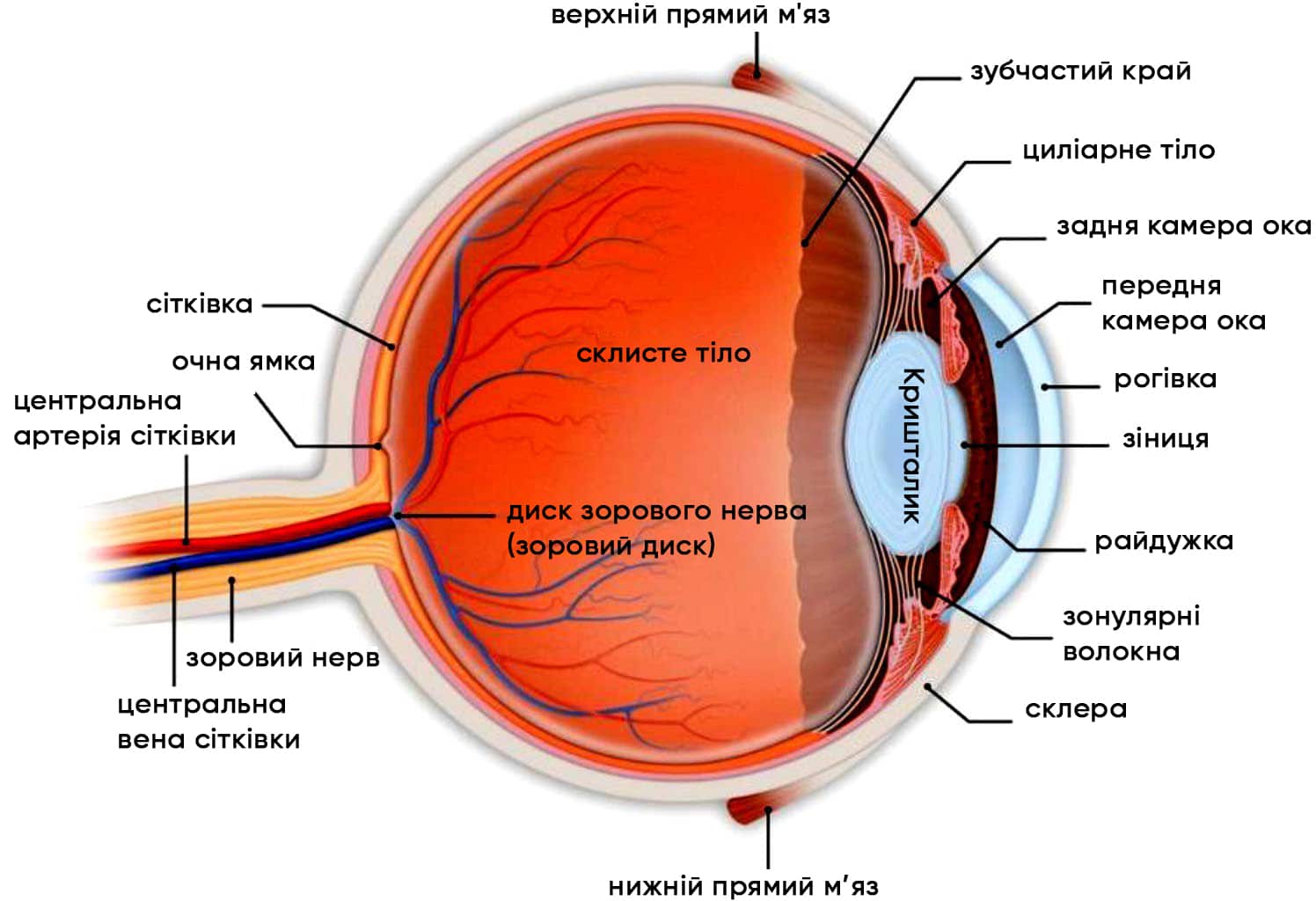
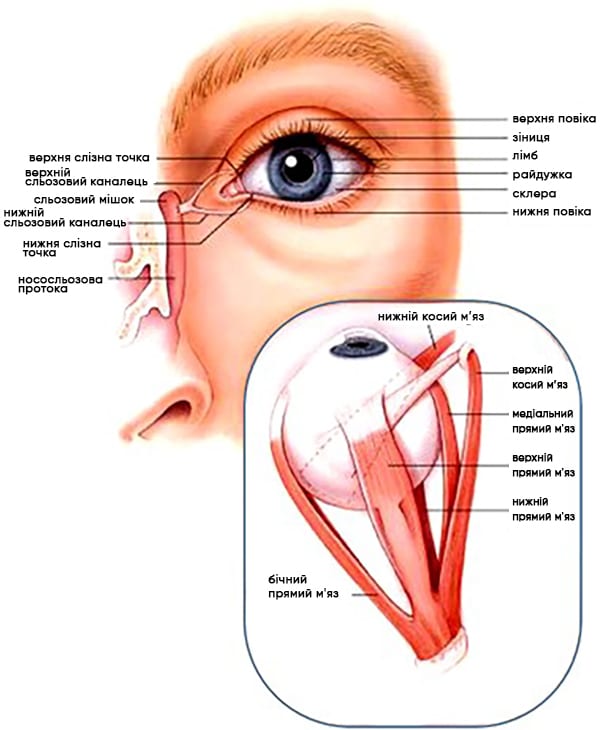
Рисунок 35. Зовнішні орієнтири та екстраокулярні м'язи ока.
Автор фотографії: 2019 American Academy of Ophthalmology.
Аспекти аеромедичної евакуації
З огляду на необхідність перевезення пацієнта із пораненням, що становить загрозу для зору, в заклад III рівня в межах зони дислокації, в якому працює офтальмолог, або заклад IV рівня за межами зони військових дій, раннє й безпечне транспортування таких пацієнтів слід виконувати з урахуванням декількох факторів.
- Якнайшвидше зверніться за телеконсультацією до офтальмолога.
- Лікування супутніх поранень має вирішальне значення під час польоту.
- Після проникаючого поранення очного яблука аеромедична евакуація на вертольоті може бути виконана в межах театру бойових дій без попереднього дозволу офтальмолога.
- Перед аеромедичною евакуацією літаком рекомендується проконсультуватися з офтальмологом. Зазвичай надається дозвіл на негайне транспортування пацієнта. Якщо є можливість, КТ очного яблука з тонкими зрізами може виявити наявність повітря всередині ока, яке може викликати гостре підвищення внутрішньоочного тиску або екструзію внутрішньоочного вмісту в розгерметизованій кабіні. У цій ситуації командиру літака слід повідомити, що внутрішній тиск у кабіні має підтримуватися між рівнем моря і висотою 2500 футів, щоб утримати розширення газу на рівні або нижче 10 %. На основі цієї інформації командир літака може визначити безпечну висоту польоту для цієї місії. Наприклад, якщо використовується транспортний літак C-17, висота в кабіні може досягати 2500 футів, що дозволяє літаку безпечно літати на висоті 24 000 футів.
- Під час польоту також можуть збільшуватися вібрація і турбулентність. Належне знерухомлення сторонніх тіл для запобігання подальшим травмам. Біль, пов'язаний з травматичними ушкодженнями, посилюється під впливом вібрації, тому необхідно забезпечити належне знеболення.
- Зменшення зорового сприйняття підвищує ризик морської хвороби. Блювання може підвищити ризик подальшої травми. Протиблювотні засоби можуть допомогти зменшити цей ризик.
- Необхідність виконати прийом Вальсальви або схожі прийоми для вирівнювання тиску в середньому вусі може призвести до подальшої травми ока та навколишніх структур, особливо нижньої очниці, яка міститься над гайморовими пазухами. Можна використовувати відповідні протинабрякові засоби швидкої дії (наприклад, Афрін).
- Системи обробки повітря на борту літака призводять до дуже низької відносної вологості. Може знадобитися щедре застосування ліків для змащування ока.
- Пацієнти з травмами очей, як правило, не можуть безпечно орієнтуватися всередині літака через погане освітлення, тісний простір і зниження зорових сигналів для підтримки рівноваги. Розгляньте можливість покласти пацієнта на ноші, щоб гарантувати його безпеку, а також надати помічника з числа немедичного персоналу, який в разі потреби допомагатиме йому пересуватися.
Моніторинг покращення показників (ПП)
Цільова популяція
- Усі пацієнти з травмою ока.
- Усі пацієнти з діагнозом «ретробульбарна гематома» або «орбітальний компартмент-синдром».
Мета (очікувані результати)
- Усім пацієнтам із цільової популяції перевіряють і документують гостроту зору на обох очах на всіх етапах надання медичної допомоги (включаючи місце отримання поранення). Якщо пацієнт не реагує або інтубований і перебуває в стані седації, це слід задокументувати, а зіниці перевірити на наявність відносного аферентного дефекту зіниць.
- Усім пацієнтам із цільової популяції правильно встановлено жорсткий щиток для ока, і це задокументовано у закладах всіх рівнів (в тому числі в місці отримання поранення), в яких немає офтальмолога.
- Усім пацієнтам із проникаючим пораненням очного яблука введено відповідні антибіотики в закладі першого рівня.
- Усім пацієнтам з діагнозом «ретробульбарна гематома» або «орбітальний компартмент-синдром» виконано негайну повношарову латеральну кантотомію та нижній кантоліз.
- Для всіх пацієнтів із цільової популяції виконано телеконсультацію з офтальмологом.
- Усіх пацієнтів із цільової популяції з травмами, що становлять загрозу для зору, евакуюють, щоб вони могли отримати допомогу офтальмолога протягом 24 годин. Якщо евакуація неможлива, причину затримки слід задокументувати.
Кількісні показники результативності / Дотримання рекомендацій
- Кількість і відсоток пацієнтів із цільової популяції, у яких виконано та задокументовано перевірку гостроти зору в обох очах.
- Кількість і відсоток пацієнтам із цільової популяції, яким правильно встановлено жорсткий щиток для ока, і задокументовано у закладах всіх рівнів (в тому числі в місці отримання поранення), в яких немає офтальмолога.
- Кількість і відсоток пацієнтів пацієнтам із проникаючим пораненням очного яблука, яким введено відповідні антибіотики в закладі першого рівня.
- Кількість і відсоток пацієнтів з діагнозом «ретробульбарна гематома» або «орбітальний компартмент-синдром», яким виконано негайну повношарову латеральну кантотомію та нижній кантоліз.
- Кількість і відсоток пацієнтів із цільової популяції, для яких було виконано телеконсультацію з офтальмологом.
- Кількість і відсоток пацієнтів із цільової популяції з травмами, що становлять загрозу для зору, яких евакуюють, щоб вони могли отримати допомогу офтальмолога протягом 24 годин. Якщо евакуація неможлива, причину затримки задокументовано.
Джерела даних
- Карта пацієнта
- Реєстр травм Міністерства оборони (Department of Defense Trauma Registry, DoDTR)
Системна звітність і частота звітування
Згідно з цими Настановами, вказане вище становить мінімальні критерії моніторингу ПП. Системна звітність виконуватиметься щороку; додатковий моніторинг ПП та заходи із системної звітності можна виконувати залежно від потреб.
Системний перегляд та аналіз даних виконуватиме керівник JTS, менеджер програм JTS та Відділ ПП JTS.
Обов’язки
Керівник травматологічної бригади відповідає за ознайомлення з цими Настановами, належне дотримання вказаних у ньому вимог та моніторинг ПП на місцевому рівні.
-
- Mader TH, Aragones JV, Chandler AC, et al. Ocular and ocular adnexal injuries treated by United States military ophthalmologists during Operations Desert Shield and Desert Storm. Ophthalmology. 1993 Oct;100(10):1462-7.
- Thach AB, Johnson AJ, Carroll RB, et al. Severe eye injuries in the war in Iraq, 2003–2005. Ophthalmology. 2008 Feb;115(2):377–82.
- Blanch RJ, Bindra MS, Jacks AS, Scott RA. Ophthalmic injuries in British Armed Forces in Iraq and Afghanistan. Eye (Lond). 2011;25(2):218-23.
- Office of the Surgeon General, Department of the Army. Combat casualty care: Lessons learned from OEF and OIF, Chapter 7 Ocular Trauma, Borden Institute; 2012: 299-342.
- Weichel ED, Colyer MH. Combat ocular trauma and systemic injury. Curr Opin Ophthalmol. 2008 Nov;19(6):519-25.
- Johnson AJ. Eye trauma management: OIF clinical considerations. J Trauma 2007; 62(6 Suppl):S20– S21.
- Cho RI, Bakken HE, Reynolds ME, et al. Concomitant cranial and ocular combat injuries during Operation Iraqi Freedom. J Trauma 2009 Sep;67(3):516-20.
- Allen RC, Harper RA, Eds. Basic Ophthalmology: Essentials for medical students. 10th ed. San Francisco, CA: American Academy of Ophthalmology; 2017.
- Greven CM, Engelbrecht NE, Slusher MM, Nagy SS. Intraocular foreign bodies: management, prognostic factors, and visual outcomes. Ophthalmology. 2000 Mar;107(3):608-12.
- Office of the Surgeon General, Department of the Army, Thach AB, ed. Ophthalmic care of the combat casualty; Textbook of Military Medicine. Borden Institute; 2003.
- Office of the Surgeon General, Department of Army. Emergency War Surgery, Ocular Injuries. 5th U.S. Edition. Chap 14. Borden Institute; 2018: 199-212.
- Mines MJ, Bower KS, Lappan CM, et al. The United States Army Ocular Teleconsultation program 2004 through 2009. Am J Ophthalmol. 2011 Jul;152(1):126-132.e2.
- Colyer MH, Chun DW, Bower KS, Dick JS, Weichel ED. Perforating globe injuries during operation Iraqi Freedom. Ophthalmology. 2008 Nov;115(1):2087-93.
- Gerstenblith AT, Rabinowitz MP, eds. The Wills Eye Manual: Office and Emergency Room Diagnosis and Treatment of Eye Disease. 7th ed. Philadelphia: Lippincott; 1994.
- Lieb DF, Scott IU, Flynn HW Jr, Miller D, Feuer WJ. Open globe injuries with positive intraocular cultures: factors influencing final visual acuity outcomes. Ophthalmology. 2003 Aug;110(8):1560-6.
- Ahmed Y, Schimel AM, Pathengay A, et al. Endophthalmitis following open-globe injuries. Eye (Lond). 2012 Feb;26(2):212-7.
- Miller JW ed. Benchmark protocols for managing eye trauma. Eye Insights Issue 1: Ocular Trauma. https://eye.hms.harvard.edu/eyeinsights/2014-april/benchmark-protocols-managing-eye-trauma. April 2014. Accessed Aug 2020.
- Andreoli CM, Andreoli MT, Kloek CE, et al. Low rate of endophthalmitis in a large series of open globe injuries. Am J Ophthalmol. 2009 Apr;147(4):601-608.e2.
- US Eye Injury Registry. USEIR website https://useir.org/ Accessed Aug 2020.
- Bhagat N, Nagori S, Zarbin M. Post-traumatic Infectious Endophthalmitis. Surv Ophthalmol. 2011 May-Jun;56(3):214-51.
- Kuhn F, Pieramici D, eds. Ocular trauma: Principles and practice. New York, NY: Thieme; 2002: 293-300.
- Essex RW, Yi Q, Charles PG, Allen PJ. Post-traumatic endophthalmitis. Ophthalmology. 2004 Nov;111(11):2015-22.
- Zhang Y, Zhang MN, Jiang CH, Yao Y, Zhang K. Endophthalmitis following open globe injury. Br J Ophthalmol. Jan; 94(1):111-4.
- Schmidseder E, Miño de Kaspar H, Klauss V, Kampik A. Post-traumatic endophthalmitis after penetrating eye injuries. Risk factors, microbiological diagnosis and functional outcome. Ophthalmologe. 1998 Mar;95(3):153-7.
- Blanch RJ, Bishop J, Javidi H, Murray PI. Effect of time to primary repair on final visual outcome after open globe injury. Br J Ophthalmol. 2019 Jan 12.
- Oztürk F, Kortunay S, Kurt E, et al Penetration of topical and oral ciprofloxacin into the aqueous and vitreous humor in inflamed eyes. Retina. 1999;19(3):218-22.
- Oztürk F, Kortunay S, Kurt E, et al. Effects of trauma and infection on ciprofloxacin levels in the vitreous cavity. Retina. 1999;19(2):127-30.
- Hariprasad SM, Mieler WF, Holz ER. Vitreous and aqueous penetration of orally administered gatifloxacin in humans. Arch Ophthalmol. 2003 Mar;121(3):345-50.
- Fuller JJ, Marcus DM. Vitreous and aqueous penetration of orally administered gatifloxacin in humans. Arch Ophthalmol. 2004 Sep;122(9):1408-9; author reply 1409.
- Vedantham V, Lalitha P, Velpandian T, et al. Vitreous and aqueous penetration of orally administered moxifloxacin in humans. Eye (Lond). 2006 Nov;20(11):1273-8. Epub 2006 Sep 30.
- Al-Omran AM, Abboud EB, Abu El-Asrar AM . Microbiologic spectrum and visual outcome of posttraumatic endophthalmitis. Retina. 2007;27(2):236.
- Duch-Samper AM, Chaqués-Alepuz V, Menezo JL, et al. Endophthalmitis following open-globe injuries. Curr Opin Ophthalmol. 1998;9(3):59.
- Affeldt JC, Flynn HW Jr, Forster RK, et al. Microbial endophthalmitis resulting from ocular trauma. Ophthalmology. 1987;94(4):407.
- Soheilian M, Rafati N, Mohebbi MR, et al. Prophylaxis of acute posttraumatic bacterial endophthalmitis: a multicenter, randomized clinical trial of intraocular antibiotic injection, report 2. Arch Ophthalmol. 2007 Apr;125(4):460-5.
- Wadia S, Bhola R, Lorenz D, et al Ketamine and intraocular pressure in children. Ann Emerg Med. 2014 Oct;64(4):385-388.
- Halstead SM, Deakyne SJ, Bajaj L, et al. The effect of ketamine on intraocular pressure in pediatric patients during procedural sedation. Acad Emerg Med. 2012 Oct;19(10):1145-50.
- Ehlers JP, Kunimoto DY, Ittoop S, et al. Metallic intraocular foreign bodies: characteristics, interventions, and prognostic factors for visual outcome and globe survival. Am J Ophthalmol. 2008 Sep;146(3):427-433.
- Woodcock MG, Scott RA, Huntbach J, Kirkby GR. Mass and shape as factors in intraocular foreign body injuries. Ophthalmology. 2006 Dec;113(12):2262-9.
- Yang CS, Lu CK, Lee FL, et al. Treatment and outcome of traumatic endophthalmitis in open globe injury with retained intraocular foreign body. Ophthalmologica. 2010;224(2):79-85.
- Colyer MH, Weber ED, Weichel ED, et al. Delayed intraocular foreign body removal without endophthalmitis during OIF and OEF. Ophthalmology 2007 Aug; 114(8):1439–47.
- Jonas JB, Knorr HL, Budde WM. Prognostic factors in ocular injuries caused by intraocular or retrobulbar foreign bodies. Ophthalmology. 2000 May;107(5):823-8.
- Thompson JT, Parver LM, Enger CL, et al Infectious endophthalmitis after penetrating injuries with retained intraocular foreign bodies. National Eye Trauma System. Ophthalmology. 1993 Oct;100(10):1468-74.
- Jonas JB, Budde WM. Early versus late removal of retained intraocular foreign bodies. Retina. 1999;19(3):193-7.
- Ferrari TM, Cardascia N, Di Gesù I, et al. Early versus late removal of retained intraocular foreign bodies. Retina. 2001;21(1):92-3.
- Cockerham GC, Rice TA, Hewes EH, et al. Closed-eye ocular injuries in the Iraq and Afghanistan wars. N Engl J Med. 2011 Jun 2;364(22):2172-3.
- Weichel ED, Colyer MH, Ludlow SE, et al. Combat ocular trauma visual outcomes during operations Iraqi and enduring freedom. Ophthalmology. 2008 Dec;115(12):2235-45.
- Harris MD, Lincoln AE, Amoroso PJ, et al. Laser eye injuries in military occupations. Aviat Space Environ Med. 2003 Sep;74(9):947-52.
- Gooch JM, Harvey RR, Parham-Bruce W, el al. U.S. Air Force School of Aerospace Medicine Laser Injury Guidebook, Apr 2012. https://www.semanticscholar.org/paper/United-States-Air-Force- School-of-Aerospace-Laser-Clark-Gooch/ac680de8775cf3c4cbd26a6b904659b46591cff7 Accessed Aug 2020.
- Brown J Jr, Hacker H, Schuschereba ST, et al. Steroidal and nonsteroidal anti-inflammatory medications can improve photoreceptor survival after laser retinal photocoagulation. Ophthalmology 2007 Oct; 114(10):1876-83.
- Howe L, Jones NS. Guidelines for the management of periorbital cellulitis/abscess. Clin Otolaryngol Allied Sci. 2004 Dec;29(6):725-8.
- Thomas R, McManus JG, Johnson A, et al. Ocular injury reduction from ocular protection use in current combat operations. J Trauma. 2009 Apr;66(4 Suppl):S99-103.
- Gondusky JS, Reiter MP. Protecting military convoys in Iraq: an examination of battle injuries sustained by a mechanized battalion during Operation Iraqi Freedom II. Mil Med. 2005 Jun;170(6):546-9.
- Breeze J, Allanson-Bailey LS, Hunt NC, et al. Surface wound mapping of battlefield occulo-facial injury. Injury. 2012 Nov;43(11):1856-60.
- Godbole NJ, Seefeldt ES, Raymond WR, et al. Simplified method for rapid field assessment of visual acuity by first responders after ocular injury. Mil Med. 2018 Mar 1;183(suppl_1):219-223.
- MorTan. (2018). Resources: Morgan lens power-point presentation. Retrieved from https://www.morganlens.com/resource-library.
Додаток А. Додаткова інформація щодо застосування за незатвердженими показаннями згідно з CPG
Мета
Мета цього Додатка — надати роз’яснення політики та практики Міноборони щодо включення в Настанови CPG «незатверджених» показань для продуктів, які були схвалені Управлінням з контролю якості продуктів харчування і лікарських засобів США (FDA). Це стосується незатверджених показань при застосуванні у пацієнтів, які належать до збройних сил.
Вихідна інформація
Використання продуктів, схвалених FDA, за незатвердженими показаннями, надзвичайно поширене в медицині США і зазвичай не регулюється окремими нормативними актами. Проте, згідно з федеральним законодавством, у деяких обставинах застосування схвалених лікарських засобів за незатвердженими показаннями підлягає нормативним актам FDA, що регулюють використання «досліджуваних лікарських засобів». До цих обставин належить використання в рамках клінічних досліджень, а також, у військовому контексті, використання за незатвердженими показаннями згідно з вимогами командування. Деякі види використання за незатвердженими показаннями також можуть підлягати окремим нормативним актам.
Додаткова інформація щодо застосування за незатвердженими показаннями згідно з CPG
Включення в Настанови CPG застосувань за незатвердженими показаннями не належить до клінічних випробувань і не є вимогою командування. Більше того, таке включення не передбачає, що армійська система охорони здоров’я вимагає, щоб лікарі, які працюють в структурах Міноборони, застосовували відповідні продукти за незатвердженими показаннями або розглядали їх як «стандарт лікування». Натомість, включення в Настанови CPG застосувань за незатвердженими показаннями допомагає відповідальним медичним робітникам виконувати клінічну оцінку завдяки інформації про потенційні ризики та переваги альтернативних видів лікування. Рішення щодо клінічної оцінки належить відповідальному медичному працівнику в рамках відносин «лікар — пацієнт».
Додаткові процедури
Виважений розгляд
Відповідно до вказаної мети, при розгляді застосувань за незатвердженими показаннями в Настановах CPG окремо вказується, що такі показання не схвалені FDA. Крім того, розгляд підкріплений даними клінічних досліджень, в тому числі інформацією про обережне використання продукту та всі попередження, видані FDA.
Моніторинг забезпечення якості
Процедура Міноборони щодо застосувань за незатвердженими показаннями передбачає регулярний моніторинг забезпечення якості з реєстрацією результатів лікування та підтверджених потенційних побічних явищ. З огляду на це ще раз підкреслюється важливість ведення точних медичних записів.
Інформація для пацієнтів
Належна клінічна практика передбачає надання відповідної інформації пацієнтам. У кожних Настановах CPG, що передбачають застосування за незатвердженими показаннями, розглядається питання інформації для пацієнтів. За умови практичної доцільності, слід розглянути можливість включення додатка з інформаційним листком для пацієнтів, що видаватиметься до або після застосування продукту. Інформаційний листок має в доступній для пацієнтів формі містити такі відомості: a) це застосування не схвалене FDA; b) причини, чому медичний працівник зі структури Міноборони може прийняти рішення використати продукт з цією метою; c) потенційні ризики, пов’язані з таким застосуванням.





































































