Підтримайте розвиток проєкту TCCC в Україні
- Передумови та вступ
- Визначення стабільності для польоту
- Підготовка перед польотом
- Апарат ШВЛ
- Кисень
- Підготовка пацієнта
- Базове управління апаратом ШВЛ
- Режими вентиляції
- Налаштування апарата ШВЛ
- Сигнали тривоги
- Подальше ведення пацієнта
- Аспірація з дихальних шляхів
- Тиск у манжеті ендотрахеальної трубки
- Догляд за порожниною рота
- Моніторинг і налаштування параметрів апарата ШВЛ
- Надання допомоги при десатурації киснем
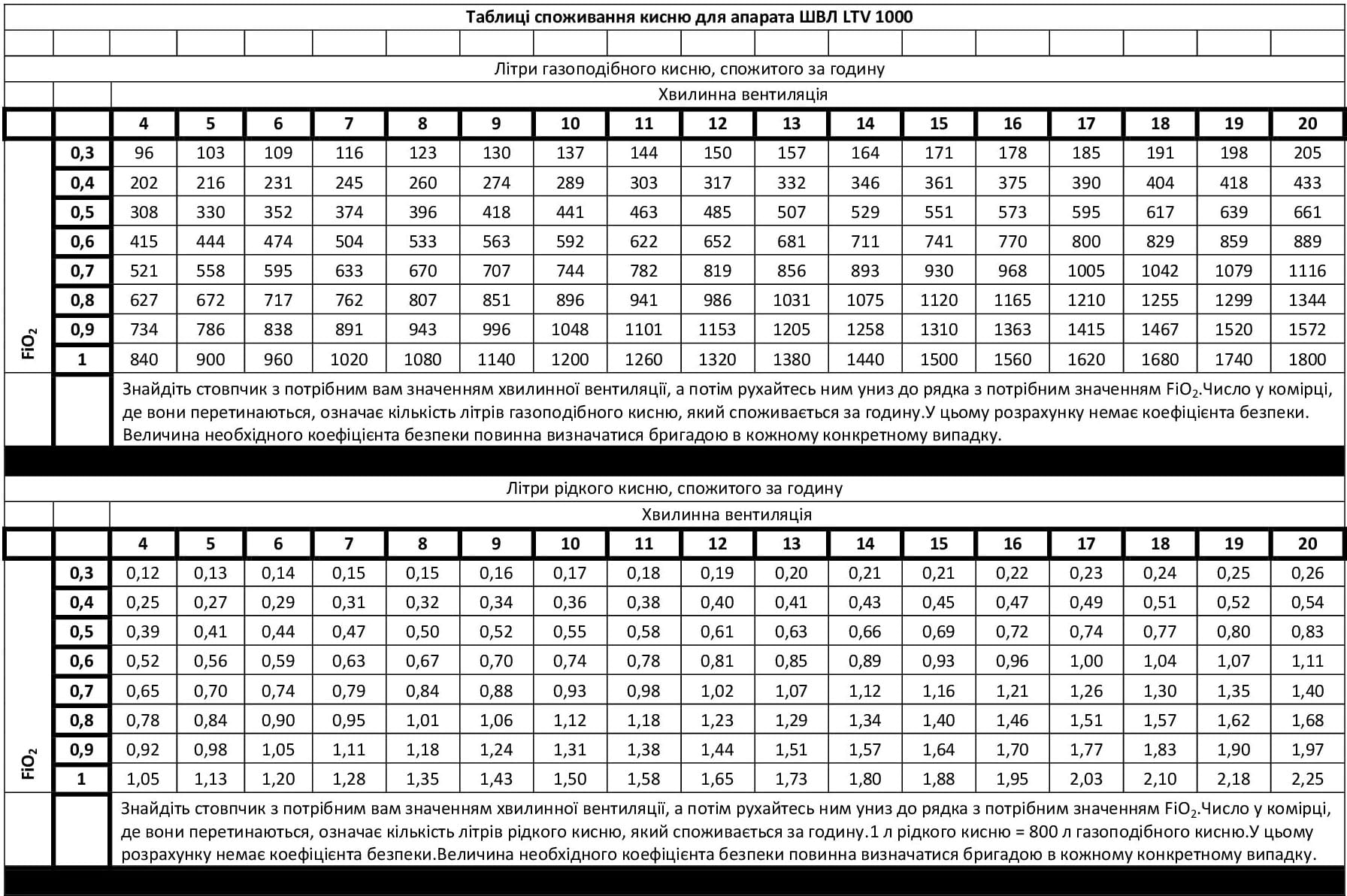
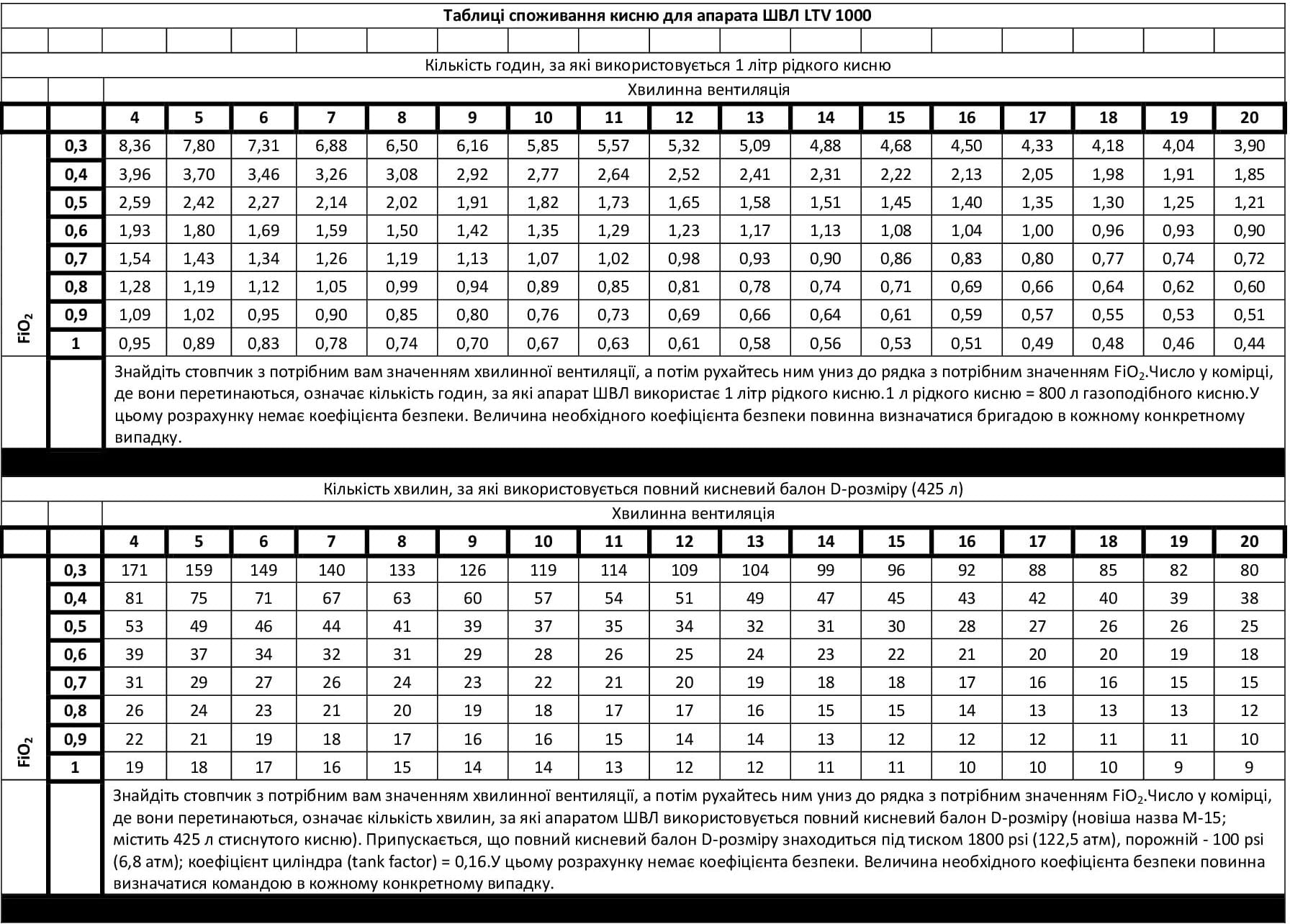
- Моніторинг використання кисню
- Додаток A: Вимоги до кисневої підтримки
- Додаток B: ШВЛ у пацієнтів з ГРДС (гострий респіраторний дистрес-синдром)
- Вентиляція з контролем об’єму
- Вентиляція з контролем тиску
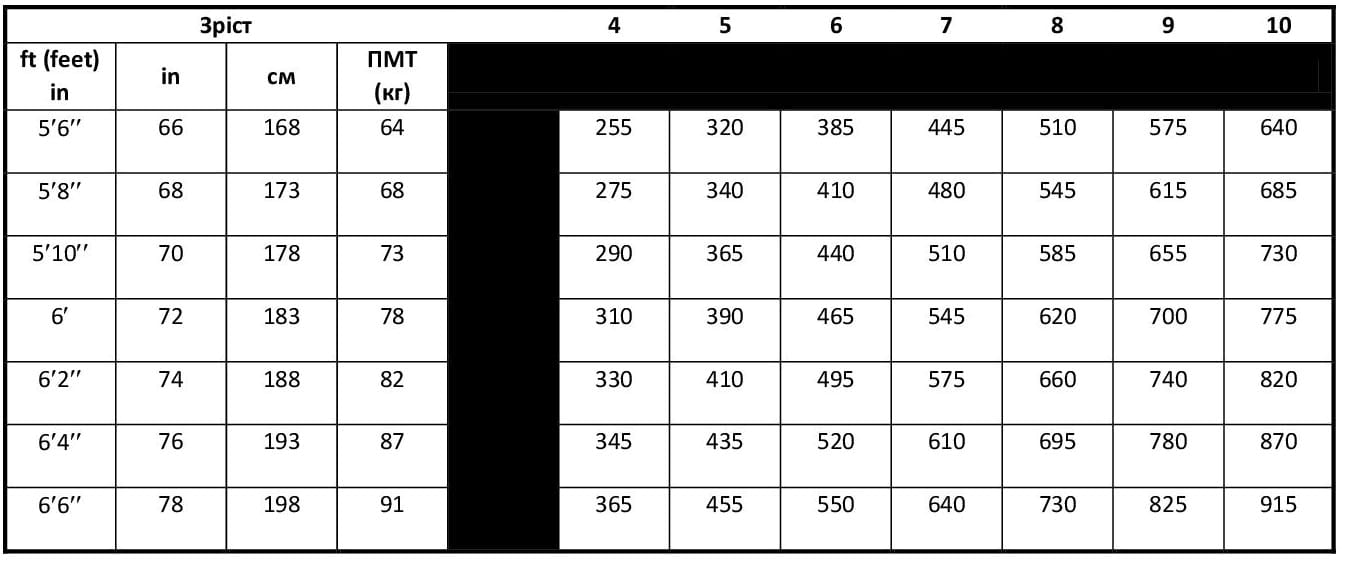
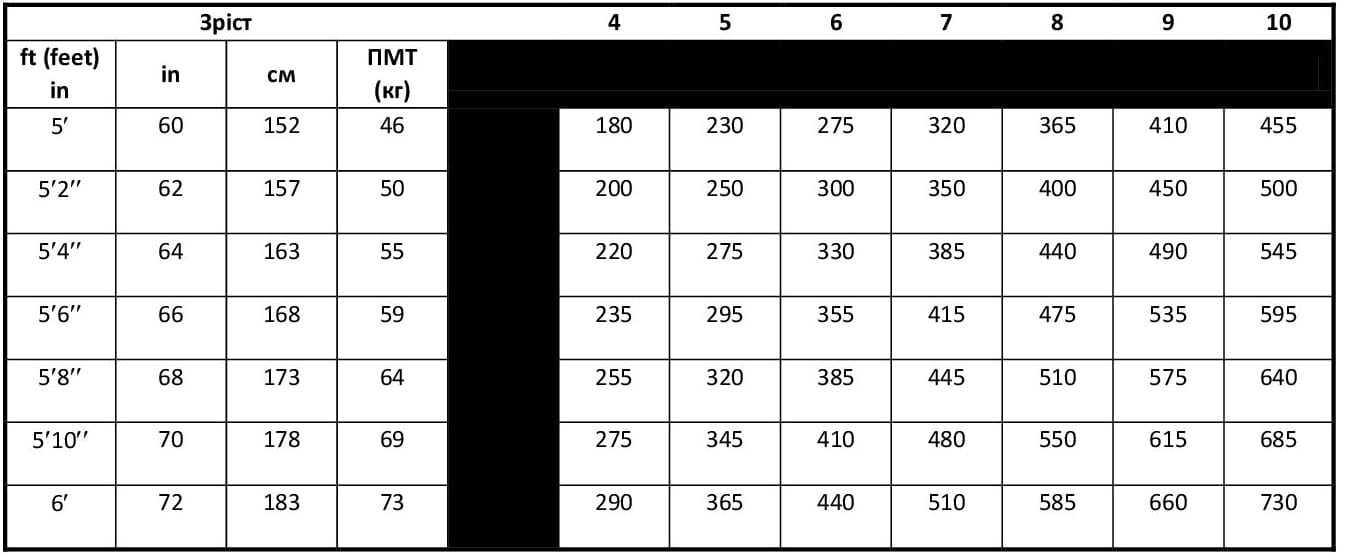
- Дихальні об’єми для вентиляції пацієнтів із ГРДС – дослідження ARDSNET ARMA