Мета
Ці настанови не заміняють клінічне судження лікаря. Натомість вони мають на меті запропонувати базову інформацію для медичних працівників, які мають менший досвід у наданні допомоги пацієнтам із черепно-мозковою травмою, а також забезпечити підготовку та додаткові відомості щодо надання допомоги в середовищі з обмеженими ресурсами.
Вихідна інформація
Тенденції
Значне ушкодження голови як ускладнення основної травми спостерігається щонайменше у третині випадків смерті внаслідок травми у Сполучених Штатах Америки.1 У бойовому середовищі починаючи з 2003 року спостерігаються численні тенденції щодо лікування черепно-мозкової травми (ЧМТ), тому обґрунтованою є стандартизація підходів.
- Досягти позитивних результатів лікування допомагають такі чинники: швидка евакуація з поля бою, надання допомоги в медичному закладі на передовій ділянці фронту, своєчасне нейрохірургічне втручання, ретельна інтенсивна терапія, а також спеціальні реабілітаційні заходи.2-7
- Під час нещодавніх збройних конфліктів, в яких брали участь військовослужбовці США, велика частка пацієнтів із тяжкою травмою голови належала до місцевого населення.
- Згідно з численними фундаментальними публікаціями військових медичних центрів, наслідки тяжких і проникаючих поранень головного мозку є сприятливими, якщо пацієнту надається своєчасна й агресивна нейрохірургічна і нейроінтенсивна допомога.2-4
- Після лікування у військовому медичному закладі III рівня пацієнта переводять у місцевий медичний заклад. Згідно з доступними даними, пацієнти, яким не вдається швидко відновитися і перейти до самостійного життя або життя з мінімальною підтримкою, як правило, не отримували інтенсивного лікування в рамках відповідної національної системи охорони здоров’я. Рішення щодо лікування таких пацієнтів слід приймати з урахуванням доступних місцевих ресурсів охорони здоров’я.
Класифікація
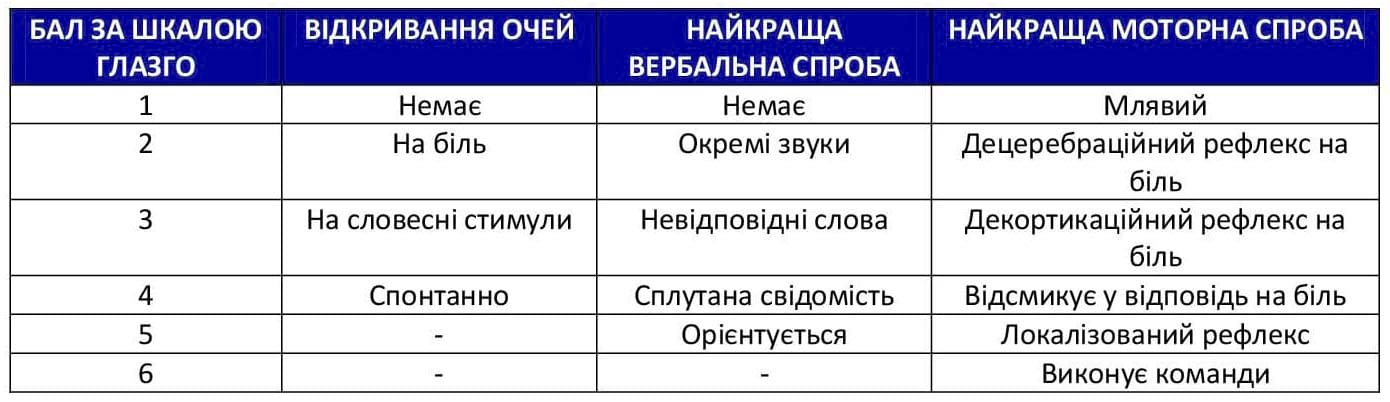
Класифікація травм голови має значення для прогнозування і призначення відповідного рівня допомоги в бойовому середовищі. Класифікацію пацієнтів з травмою голови виконують на основі показника за Шкалою Глазго для оцінки тяжкості коми (Glasgow Coma Score, GCS).
- Легкий: GCS 13–15
- Середній: GCS 9–12
- Тяжкий: GCS 3–8
Станом на сьогодні можливість надання нейрохірургічної допомоги є в закладах III рівня.
Відповідність вимогам до надання нейрохірургічної допомоги у закладах III рівня
Враховуючи обмеженість нейрохірургічних ресурсів у бойовому середовищі, наведені нижче настанови допомагають визначити відповідність вимогам до надання нейрохірургічної допомоги. Подальше незалежне дослідження підтвердило достовірність виявлених раніше сприятливих результатів шляхом порівняння поранених військовослужбовців з ізольованими тяжкими травмами головного мозку з представниками цивільного населення з ідентичними травмами.4
Коаліція
- Військовослужбовці країн коаліції з легкими травмами голови, стан яких не покращується через 24 години, можуть вимагати проведення комп’ютерної томографії (КТ) та (або) обстеження нейрохірургом.
- Усі поранені військовослужбовці країн коаліції з будь-якою проникаючою травмою голови, відкритим переломом черепа або середньою чи тяжкою травмою голови повинні бути направлені на нейрохірургічне обстеження.
- Пацієнти з травмою голови та неврологічними порушеннями, для яких немає пояснень, повинні бути направлені на нейрохірургічне обстеження.
Місцеве населення
- Лікування місцевого населення слід здійснювати згідно з правилами, встановленими для цього театру бойових дій.
- Пацієнтів з-посеред місцевого населення з легкими травмами голови слід лікувати в місцевому закладі і не перевозити в заклади III рівня, якщо це не узгоджено з нейрохірургом або керівником травматологічної бригади закладу.
- Пацієнтів із травмами голови середньої тяжкості можна направляти в заклади III рівня з нейрохірургічними ресурсами для надання основної допомоги.
- Переведення представників місцевого населення з тяжкою травмою голови залежить від особливостей місії, тактичної ситуації та доступності ресурсів; перед переведенням слід провести безпосередню консультацію з нейрохірургом, оскільки лікування таких поранених може вимагати вичікувальної стратегії.
Рання оцінка і лікування
Початкове лікування пацієнта зі значною травмою голови починається з лікування небезпечних для життя пошкоджень і реанімаційних заходів відповідно до опублікованих протоколів Невідкладної медичної допомоги при травмі (Advanced Trauma Life Support, ATLS).8
- Перевага надається продуктам крові, а не альбуміну або препарату Hespan (гідроксиетилкрохмаль), якщо потрібно вводити колоїдні розчини.9
- Для пацієнтів, які не вимагають масивної трансфузії або переливання інших продуктів крові, як кристалоїдну рідину краще використовувати фізіологічний розчин та уникати гіпотонічних розчинів.
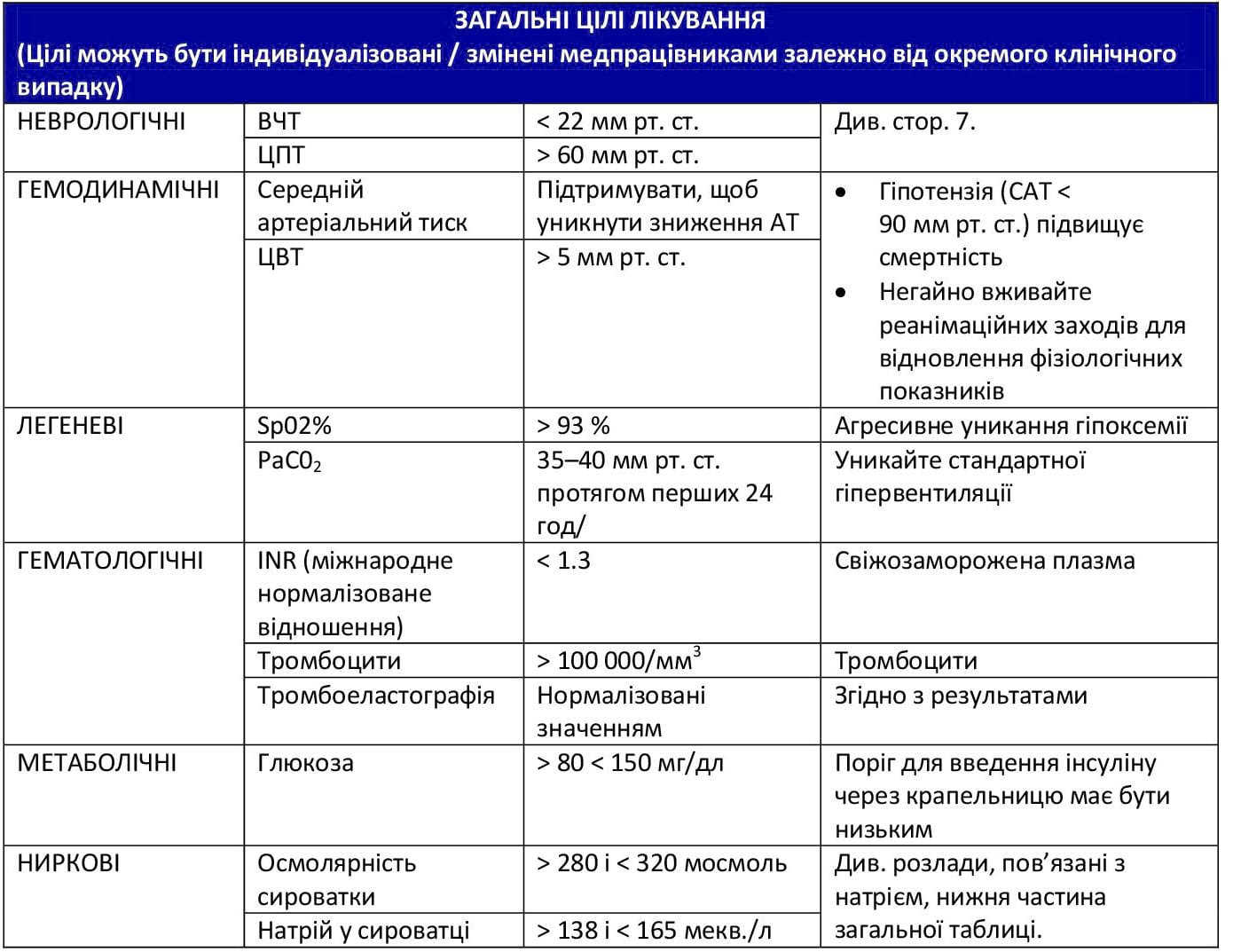
- Слід забезпечувати нормальне дихання з цільовим показником PaCO2 на рівні 35–40 мм рт. ст.
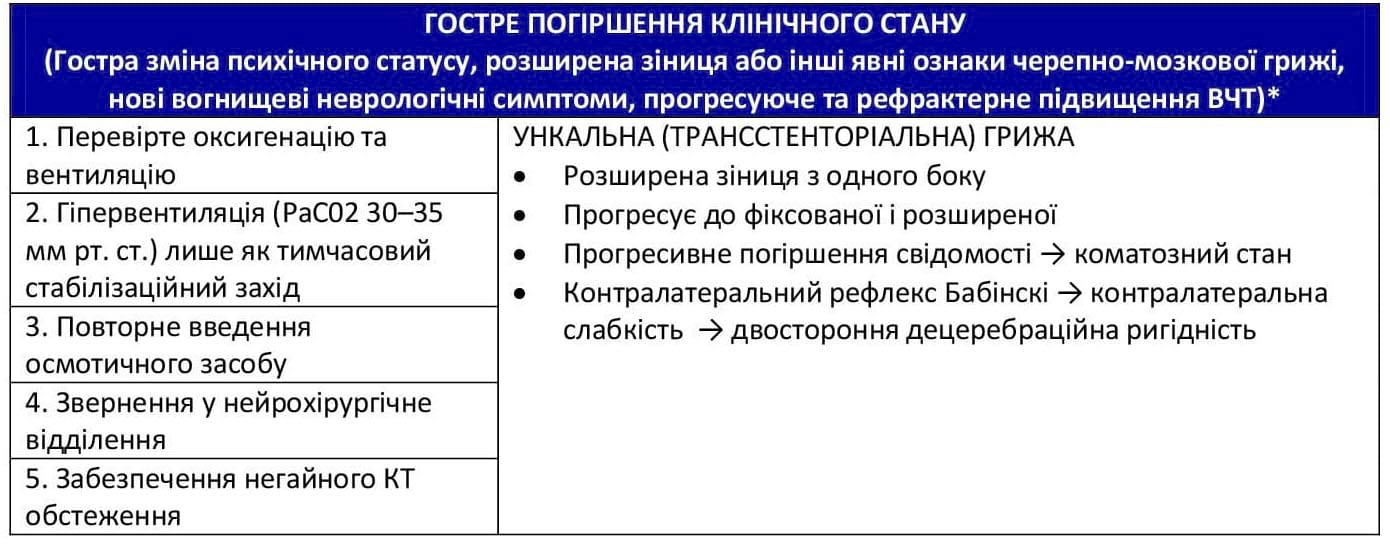
- Профілактичну гіпервентиляцію виконувати не рекомендується, проте її можна використати як тимчасовий захід для зниження внутрішньочерепного тиску при підозрі на черепно-мозкову грижу.10
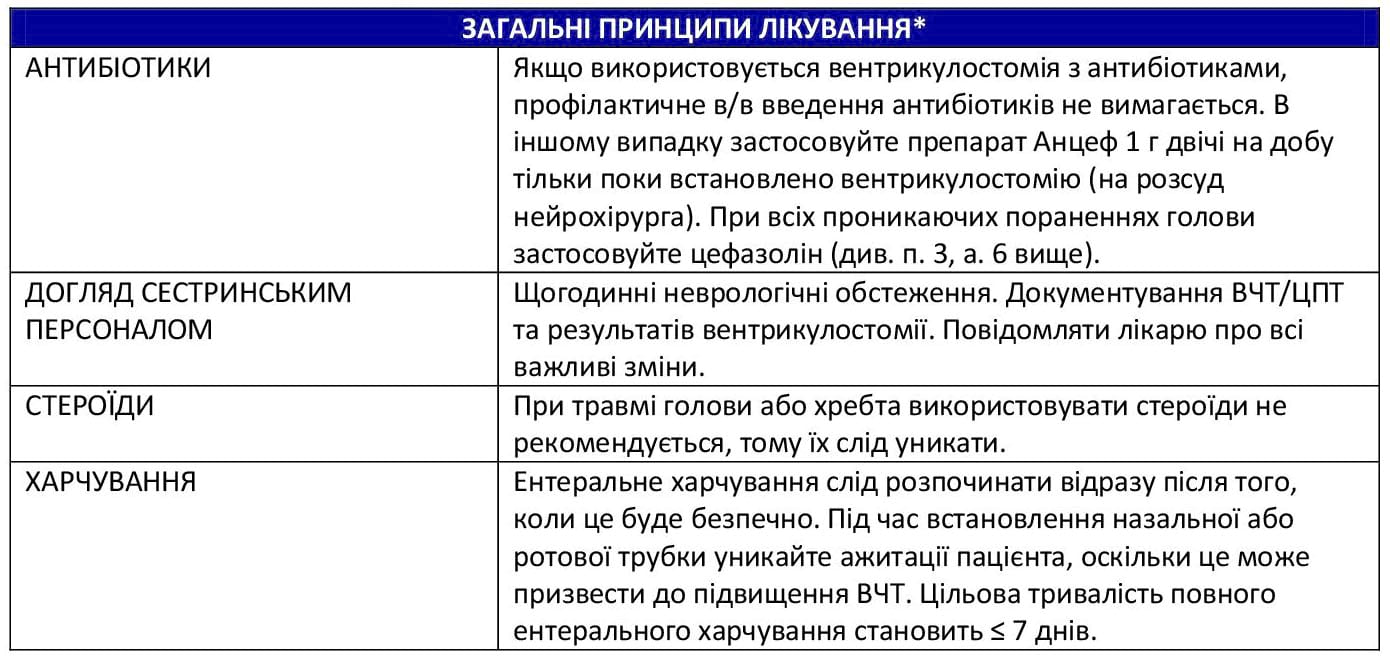
- Стандартне профілактичне застосування антибіотиків не вимагається для ізольованих закритих травм голови, проте антибіотики слід застосовувати у пацієнтів з проникаючими пораненнями, відкритими переломами черепа або при підготовці до операції.11 Рекомендації щодо антибіотиків для першого рівня хірургічної допомоги включають використання цефазоліну 2 г в/в кожні 6–8 годин або кліндаміцину 600 мг в/в кожні 8 годин. Якщо проникаюче поранення голови супроводжується сильним забрудненням органічними залишками, розгляньте можливість додавання метронідазолу 500 мг в/в кожні 8–12 годин.11
- Контролюйте рівень глюкози кожні 6 годин. Глюкозу слід підтримувати на рівні < 180 мг/дл, уникаючи при цьому гіпоглікемії.12
- Слід уникати застосування стероїдів у пацієнтів із травмою голови, оскільки докази покращення результатів лікування відсутні; застосування стероїдів підвищує смертність у пацієнтів із тяжкою травмою голови.10,13
- Для зменшення смертності і покращення результатів лікування у пацієнтів з підозрою на ЧМТ слід контролювати гіпотензію, підтримуючи САТ на рівні ≥ 110 мм рт. ст.14 Систолічний артеріальний тиск, нижчий за 90 мм рт. ст., є окремим фактором ризику, найчастіше пов’язаним зі смертністю при травмі головного мозку.15
- Поширена стратегія контролю гіпоксемії полягає в забезпеченні цільових показників SaO2 >90% та PaO2 >60 мм рт. ст.10 Проте на основі останнього досвіду бойових дій, з урахуванням частих переміщень, браку обладнання, різного рівня досвіду медпрацівників тощо цільові показники SaO2 та PaO2 становили >93–95 та >80, відповідно.
- Документуйте результати регулярних неврологічних обстежень, у тому числі:
- бал за Шкалою Глазго для оцінки тяжкості коми (GCS)
- Розмір і реактивність зіниць
- Наявність значних вогнищевих неврологічних симптомів та (або) розладів.
Транспортування пацієнта
З огляду на необхідність перевезення пацієнта із тяжкою травмою голови в заклад IV рівня, зазвичай розташований за межами зони військових дій, раннє й безпечне транспортування таких пацієнтів слід виконувати з урахуванням декількох факторів.
Седація
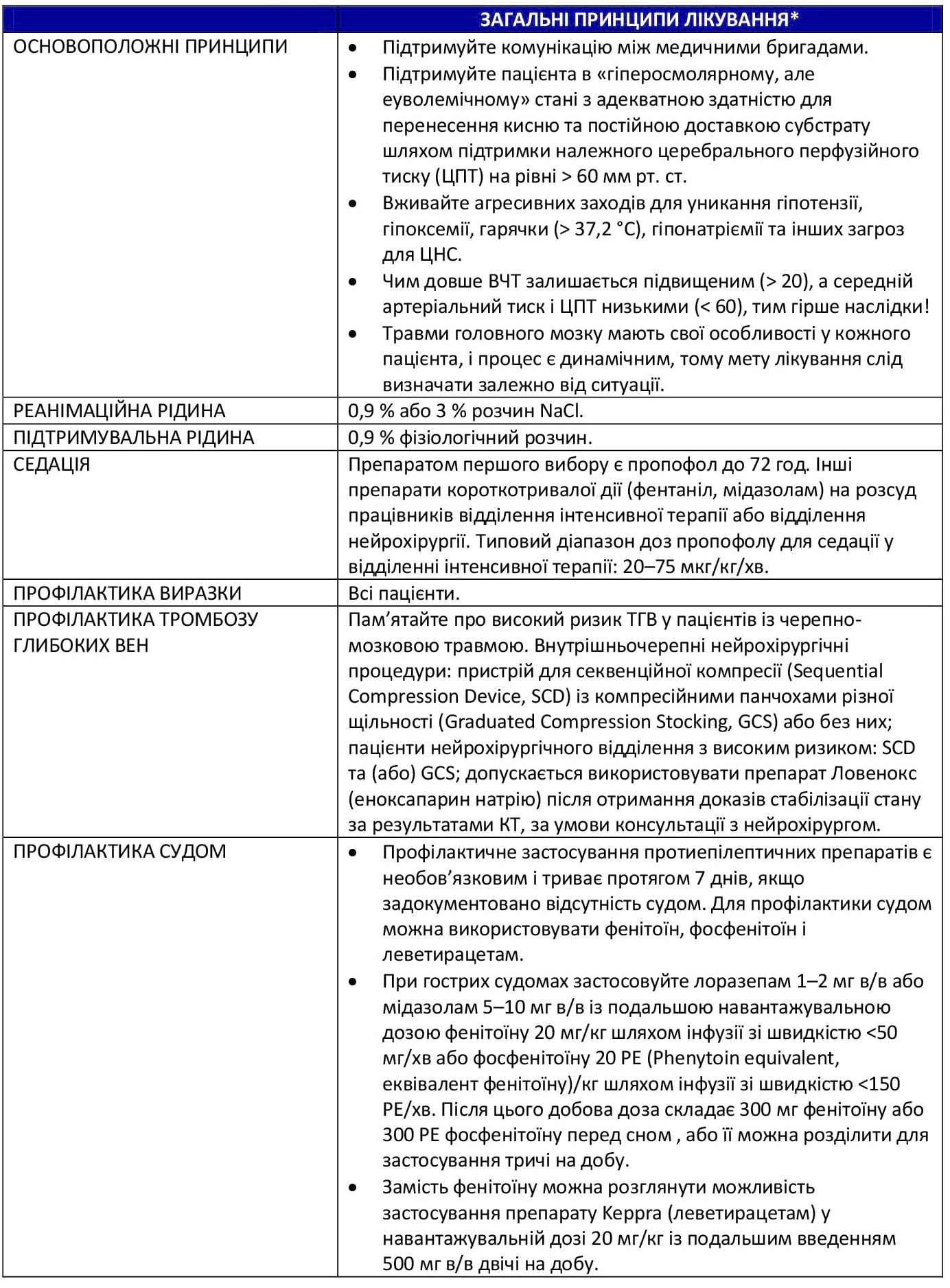
Уникайте тривалої седації або знерухомлення поранених, яких переводять у заклади III рівня з нейрохірургічними можливостями. Проте вибір лікарського засобу в жодному разі не може бути важливішим за безпечне перевезення пораненого.
- Для знерухомлення бажано використовувати векуроній, оскільки він доступний на передових ділянках і не вимагає зберігання в холодильнику. Болюсне введення є більш прийнятним, ніж безперервна інфузія.
- Для седації бажано використовувати пропофол.10
- Знеболення краще виконувати шляхом переривчастого введення наркотичних засобів замість безперервної інфузії.
Внутрішньочерепна гіпертензія
Незважаючи на нещодавню полеміку щодо розміщення інвазивних моніторів для вимірювання внутрішньочерепного тиску, лікування підтвердженої або підозрюваної внутрішньочерепної гіпертензії залишається наріжним каменем надання допомоги пацієнтам із тяжкою травмою головного мозку.16
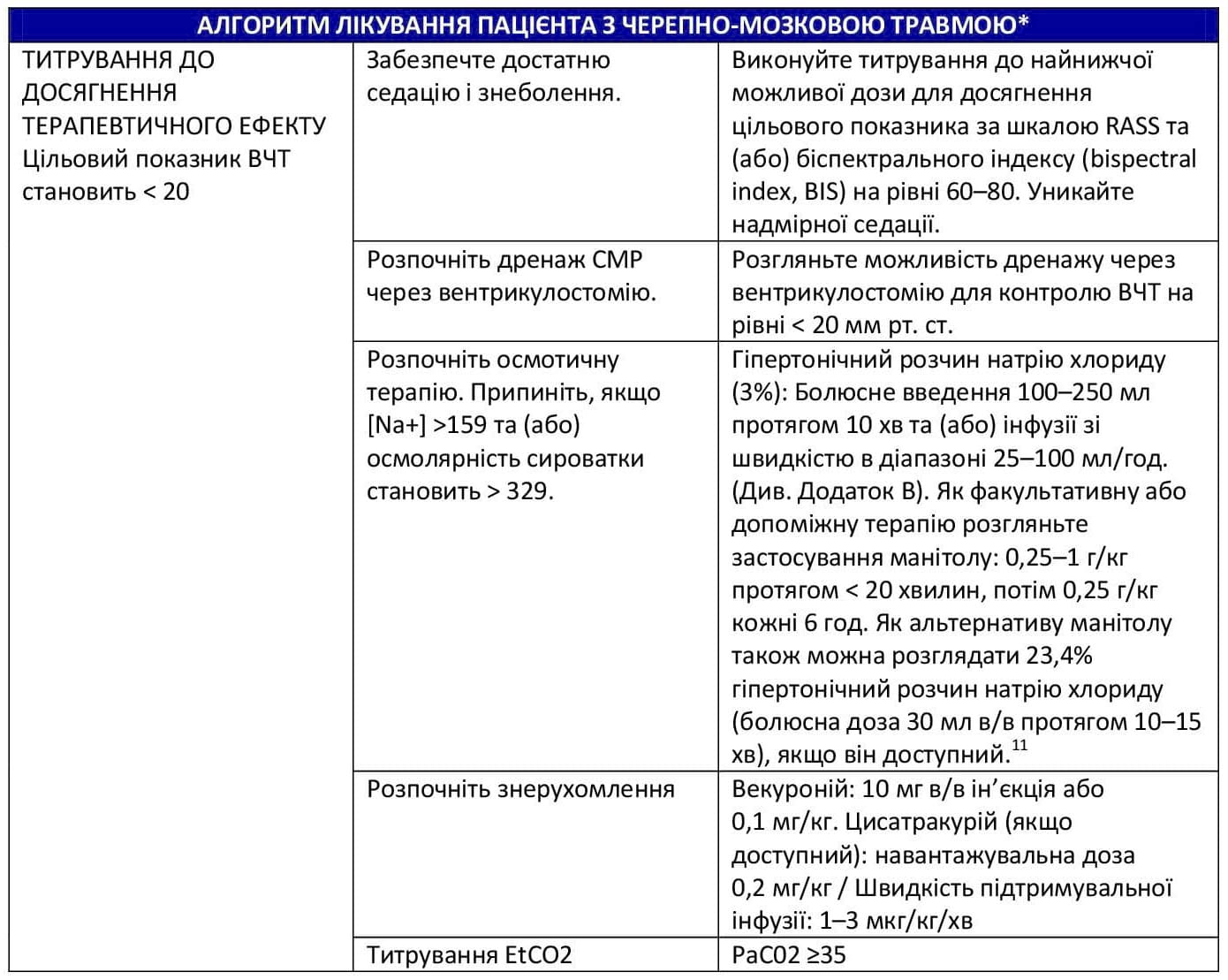
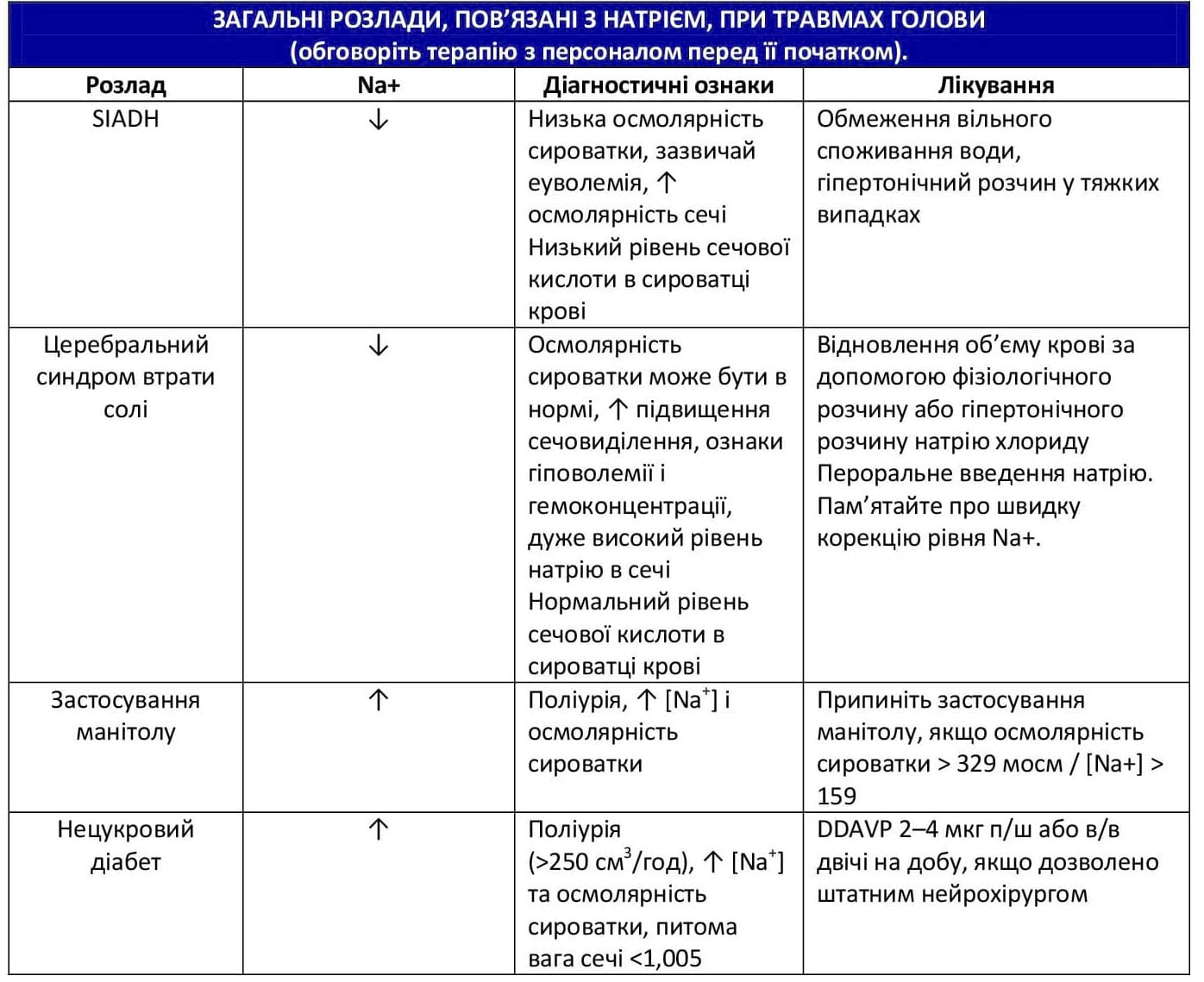
Якщо лікування внутрішньочерепної гіпертензії необхідно виконати до перевезення, розпочніть гіперосмотичну терапію одним із таких засобів:
- 3% розчин NaCl17 (Додаток B)
- Розгляньте можливість болюсного введення 250 мл 3% розчину NaCl, після чого виконуйте інфузію 3 % розчину NaCl зі швидкістю 50–100 мл/год у рамках реанімаційних заходів під час перевезення в заклад III рівня.
- Цільовий показник натрію в сироватці крові становить 150–160. Якщо у пацієнта спостерігається гіпонатріємія при поступленні, слід дотримуватися заходів безпеки.
- Встановіть центральний венозний доступ для введення гіпертонічного фізіологічного розчину та вазоактивних препаратів, особливо якщо очікується, що потреба в цих засобах є довгостроковою.
- Манітол. Розгляньте можливість застосування манітолу у разі подальшого погіршення неврологічного стану або як альтернативу 3% розчину NaCl.
- Манітол 1 г/кг болюсне в/в введення із подальшим введенням 0,25 г/кг шляхом в/в ін’єкції кожні 4 години.10
- Пацієнтам із травмою слід вводити ізотонічні розчини для компенсації втрати рідини внаслідок посиленого сечовиділення, спричиненого манітолом.
- Уникайте використання манітолу, якщо у пацієнтів спостерігається гіпотензія або якщо реанімаційні заходи виконано недостатнім чином.
- При застосуванні осмотичних засобів слід часто контролювати рівень натрію в сироватці крові.
Протиепілептичні препарати
- Тяжка травма головного мозку нерідко призводить до виникнення судом. Профілактичне застосування протисудомних препаратів рекомендується для запобігання гемодинамічним змінам і посиленню церебральної метаболічної активності, пов’язаної із судомною активністю.
- Застосовуйте протиепілептичні препарати для профілактики судом протягом перших 7 днів після ЧМТ середнього або тяжкого ступеня.10 Допускається, серед іншого, використовувати фенітоїн, фосфенітоїн або леветирацетам.18 (Додаток A)
Інші застереження
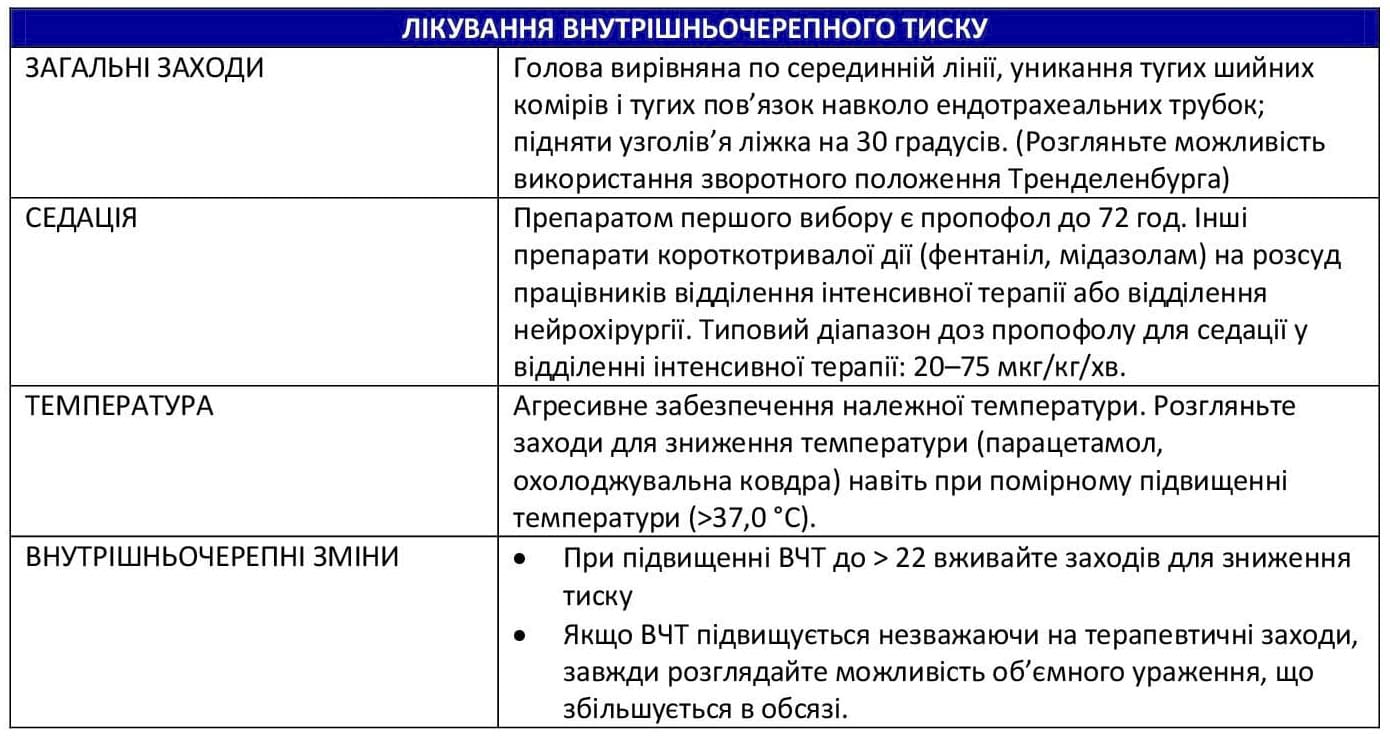
- Уникайте гіпотермії, а в разі її виникнення вживайте відповідних заходів.
- Підніміть верхню частину ліжка на 30–45° або використовуйте зворотне положення Тренделенбурга при підозрі на супутні травми хребта або спинного мозку.
- Слід забезпечити профілактику виразки шлунка.
- Розгляньте можливість ентерального харчування згідно з рекомендаціями Nutritional Support Using Enteral and Parenteral Methods (Харчування з використанням ентеральних і парентеральних методів).19
Аспекти аеромедичної евакуації
Внутрішньочерепний тиск
- Спостереження в зоні бойових дій може бути виправданим для пацієнтів з межовими показниками ВЧТ внаслідок стресових чинників під час польоту, включаючи вібрацію, температуру, шум, рух, світло, гіпоксію та висоту.20
- Під час аеромедичної евакуації у пацієнтів, які відповідають зазначеним вище вимогам, рекомендовано виконувати моніторинг ВЧТ.
- Не відключайте діючий монітор ВЧТ безпосередньо перед аеромедичною евакуацією. Він може забезпечити аеромедичну бригаду інформацією, необхідною для догляду під час польоту. Крім того, він забезпечує певний рівень безпеки щодо стабільного внутрішньочерепного тиску у пацієнтів, яким в іншому разі потрібно було б виконувати седацію, або яким не було виконано надійного неврологічного обстеження.
- Крім того, для пацієнтів, які потребують реанімаційних заходів і мають внутрішньочерепне ураження або ризик набряку головного мозку, евакуація може бути відкладена. Це стосується, наприклад, пацієнтів зі значними опіками, які вимагають реанімаційних заходів згідно з настановами JTS CPG щодо опіків21, і в яких спостерігається внутрішньочерепне об’ємне утворення або набряк головного мозку.
Дренажі
Не виймайте дренажі безпосередньо перед аеромедичною евакуацією.
Пневмоцефалія
- Збільшення висоти впливає на повітря всередині тіла, включаючи череп, що потенційно може призвести до розширення пневмоцефалії. Відповідальний нейрохірург повинен ретельно розглянути цей фактор і зв’язатися з аеромедичною бригадою для обговорення потенційного ризику; це особливо стосується пацієнтів, яким не було виконано декомпресійну краніоектомію перед польотом.
- Усіх пацієнтів слід перевозити з піднятою верхньою частиною ліжка або в зворотному положенні Тренделенбурга під кутом 30–45°. Згідно з правилами Повітряних сил США, пацієнтів завантажують у літак ногами вперед.22 У разі пацієнтів з ЧМТ лікар аеромедичної бригади може прийняти рішення завантажувати пацієнта головою вперед, щоб забезпечити постійне підняте положення голови.
Ризик венозного тромбозу
- Медикаментозну профілактику тромбозу глибоких вен у пацієнтів з травмою голови від середнього до тяжкого ступеня слід починати після консультації з головним нейрохірургом у зоні бойових дій.
- Пацієнтам із травмою голови від середнього до тяжкого ступеня слід виконувати стандартну профілактику тромбозу глибоких вен (за допомогою пристрою для пневмокомпресії).
- Якщо у пацієнта немає ризику виникнення кровотечі, допускається медикаментозна профілактика з використанням еноксапарину 30 мг п/ш двічі на добу або п/ш гепарину.10,23,24
Хірургічне лікування травм голови від середнього до тяжкого ступеня
Консервативне лікування внутрішньочерепних гематом має супроводжуватися регулярними візуалізаційними дослідженнями та клінічними обстеженнями.
У пацієнтів з тяжкою травмою голови часто вимагається хірургічне втручання. Це включає хірургічне лікування, таке як евакуація об’ємних гематом шляхом краніоектомії або краніотомії, а також розміщення внутрішньочерепних моніторів.
Моніторинг внутрішньочерепного тиску
- З метою зменшення внутрішньолікарняної смертності та смертності через два тижні після поранення рекомендується виконувати лікування пацієнтів з тяжкими ЧМТ на основі інформації, отриманої завдяки моніторингу внутрішньочерепного тиску.14
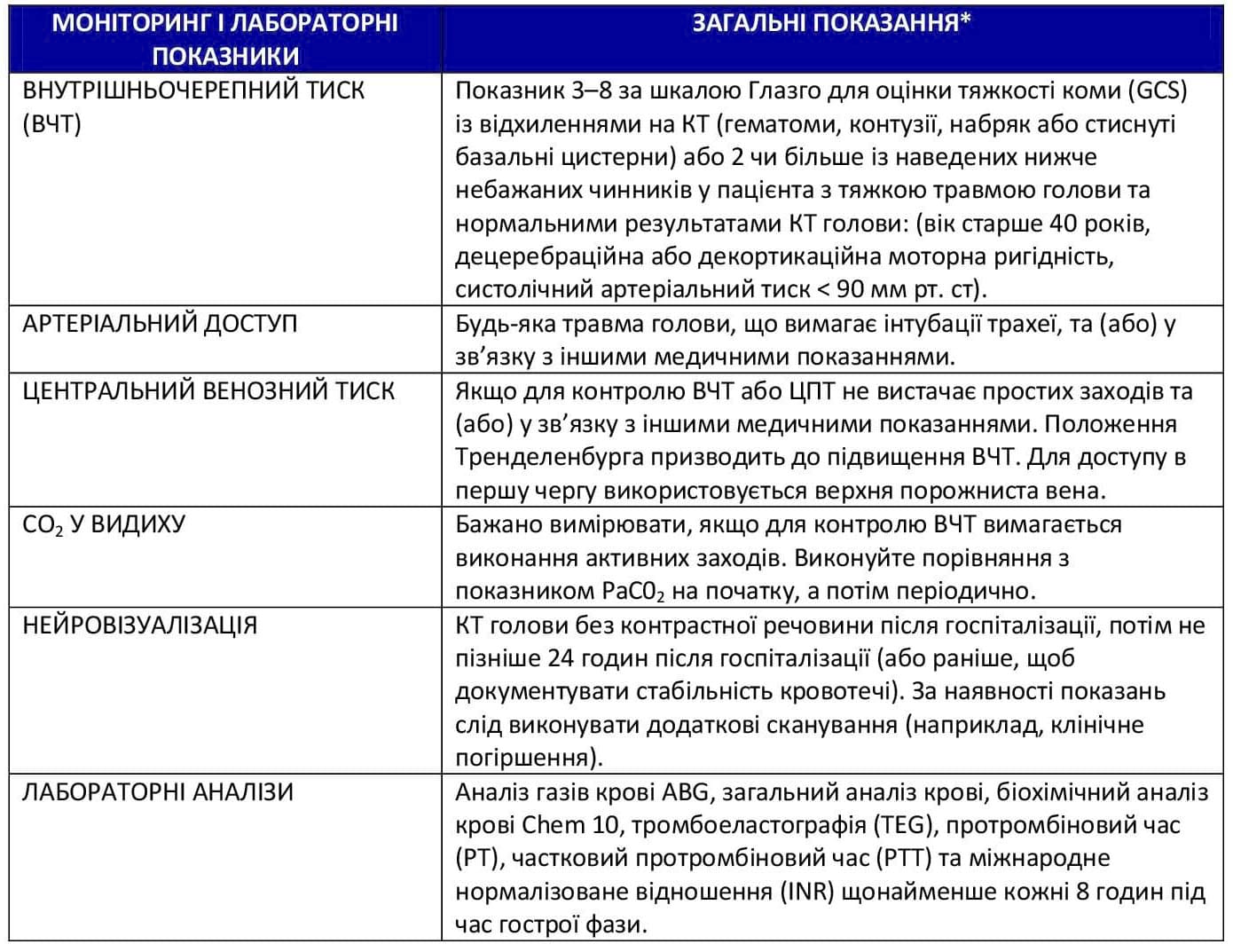
- Можливість моніторингу внутрішньочерепного тиску (ВЧТ) слід розглядати у всіх пацієнтів, яких можна врятувати, з тяжкою черепно-мозковою травмою та відхиленнями на КТ, що можуть свідчити про наявність однієї або декількох із наведених нижче патологій: гематоми, контузії, набряки, грижі або стиснуті базальні цистерни.10
- Моніторинг ВЧТ показано виконувати у пацієнтів із тяжкими ЧМТ і нормальними результатами КТ, якщо наявні 2 або більше із таких чинників: вік старше 40 років, децеребраційна або декортикаційна ригідність, систолічний артеріальний тиск < 90 мм рт. ст.10
- Варіанти моніторингу ВЧТ.10
- Зовнішній вентрикулярний дренаж
- Паренхіматозні монітори ВЧТ Єдиним пристроєм, схваленим на сьогодні для застосування в літальних апаратах Військово-повітряних сил США, є монітори ВЧТ Codman.
- Цільовим показником ВЧТ є < 22 мм рт. ст.10
- Цільовий показник церебрального перфузійного тиску (ЦПТ) для забезпечення виживаності і сприятливих результатів становить 60–70 мм рт. ст. Незрозуміло, чи мінімальним оптимальним показником ЦПТ є 60 або 70 мм рт. ст., оскільки це може залежати від можливостей саморегуляції пацієнта.14
Оперативне лікування: евакуація гематоми
Епідуральна гематома25
- Усі епідуральні гематоми об’ємом > 30 см3 слід видаляти хірургічним шляхом незалежно від показника за шкалою GCS.
- Епідуральні гематоми об’ємом < 30 см3, товщиною менше 15 мм та зі зміщенням від серединної лінії менше 5 мм з показником за шкалою GCS > 8 без фокальної недостатності можна лікувати консервативно за умови належного моніторингу у відділенні інтенсивної терапії.
Субдуральна гематома25
- У разі гострої субдуральної гематоми товщиною > 10 мм або зі зміщенням від серединної лінії > 5, незалежно від показника за шкалою GCS, слід виконувати краніотомію для евакуації гематоми. При поступленні представників місцевого населення з показником за шкалою GCS < 8 враховуйте необхідність тривалого лікування.
- У разі гострої субдуральної гематоми товщиною < 10 мм і зміщенням < 5, якщо показник за шкалою GCS зменшується на 2 бали або більше, погіршуються результати обстеження зіниць та (або) ВЧТ перевищує 20 мм рт. ст., слід виконувати краніотомію для евакуації гематоми.
Травматичне ураження паренхіми25
- У пацієнтів з показником за шкалою GCS 6–8 із фронтальними або скроневими контузіями об’ємом більше 20 см3 зі зміщенням від серединної лінії щонайменше на 5 мм та (або) стисненням цистерн за результатами КТ слід виконувати краніотомію з евакуацією гематоми.
- Ураження об’ємом більше 50 см3 у пацієнтів, яких можна врятувати.
Ураження задньої черепної ямки25
У разі об’ємного утворення, виявленого за результатами КТ без контрастної речовини, на основі неврологічної дисфункції або погіршення стану, пов’язаного з ураженням, слід якнайшвидше виконати оперативне втручання.
Експлоративні трепанаційні отвори
Практична цінність експлоративних трепанаційних отворів є низькою. Їх слід виконувати тільки після консультації з нейрохірургом, якщо це можливо, і в закладах, де немає можливості виконати КТ.
- Показання для трепанаційних отворів26
- Відсутність негайного доступу до нейрохірургічних ресурсів
- Неможливість виконати КТ
- Погіршення показників неврологічного обстеження, що можна локалізувати
- Зміни результатів обстеження зіниці з одного боку
Травматичні аневризми
У разі проникаючих поранень в основі черепа або у ділянках, де проходять основні судини, слід зберігати високий рівень підозри на травматичні аневризми.7
Висічення
При проникаючих пораненнях голови та в деяких випадках відкритого перелому черепа одним з варіантів лікування є видалення нежиттєздатних мозкових тканин.26
Видалення сторонніх тіл
Не рекомендується виконувати стандартне видалення окремих сторонніх тіл (наприклад куль, металевих осколків, уламків кісток) у головному мозку — слід залишити це нейрохірургу. Видалення фрагментів у ділянках сенсорної, моторної або мовної кори може знизити ризик посттравматичної епілепсії.27
Пошкодження твердої оболонки
Первинне закриття твердої оболонки або обмежену дуропластику слід з обережністю виконувати під час початкової операції, оскільки після проникаючого поранення або тяжкої тупої травми постійний набряк прогресує. Реконструкцію твердої мозкової оболонки можна виконати за допомогою скроневої фасції або широкої фасції.26
Декомпресія
Після проникаючої травми головного мозку внаслідок бойових дій наполегливо рекомендується розглянути можливість виконання хірургічної декомпресії, або краніотомії.3,28,29
- Кінематика бойових поранень може сильно відрізнятися від цивільних травм. Початкова швидкість військових гвинтівок значно вища, ніж у цивільної короткоствольної зброї, що може призвести до великих ранових отворів і пошкодження навколишніх тканин. Крім того, вибухи можуть спричинити чотири–п’ять різних класів пошкоджень головного мозку та інших систем органів, що ускладнює лікування.30
- Первинна вибухова травма — надлишковий тиск вибухової хвилі.
- Вторинна вибухова травма — проникаючі осколкові поранення.
- Третинна вибухова травма — переміщення пораненого або дія уламків, що виникли внаслідок вибуху і падають на пораненого.
- Четвертинна вибухова травма — поранення внаслідок дії високої температури або виділення токсинів від вибуху.
- П’ятинна вибухова травма — гіперзапальний стан після вибухової травми.
- Пацієнти вимагатимуть аеромедичної евакуації у зоні бойових дій та за її межі. Під час транспортування можливості змістовного втручання у зв’язку із внутрішньочерепною гіпертензією є обмеженими. Для вирішення цих проблем розгляньте можливість декомпресії перед транспортуванням і використовуйте пристрої для моніторингу під час перевезення.
ПРИМІТКА. Краніотомія також полегшує аеромедичну евакуацію за межі театру бойових дій.
Виконання клаптя черепа для військовослужбовців США і коаліції
- Пацієнти з проникаючою травмою головного мозку. Не зберігайте і не відправляйте з пораненим відокремлене склепіння черепа, оскільки для реконструкції таких ушкоджень використовується алопластика.
- Пацієнти з тупою травмою. Розгляньте підшкірну імплантацію клаптя черепа в черевній порожнині для подальшої реконструкції, якщо це можна зробити із дотриманням стерильних умов.
Для місцевого населення
- Виконайте чистку і заміну.
- Виконайте чистку і заміну з використанням шарнірної краніоектомії. Ця процедура передбачає часткову фіксацію верхньої частини кісткового клаптя, що дозволяє йому звисати назовні наче на шарнірі, створюючи простір для набряку.31
- Краніектомія із потенційно обмеженими шансами на виконання краніопластики в майбутньому, залежно від місцевих вимог.
Моніторинг ВЧТ і хірургічне втручання
Моніторинг ВЧТ та (або) хірургічне втручання не рекомендовані пацієнтам із показником 3–5 за шкалою GCS і результатами КТ та даними анамнезу, що вказують на дифузне аксональне ураження, якщо в країні походження немає можливостей довгострокового безперервного догляду та реабілітації.
Моніторинг покращення показників
Цільова популяція
- Усі пацієнти з діагнозом черепно-мозкової травми і початковим показником 3–8 за шкалою GCS.
- Усі пацієнти, яким виконано краніальну процедуру (монітор ВЧТ, краніоектомія, краніотомія).
Мета (очікувані результати)
- У всіх пацієнтів із цільової популяції вдається уникати гіпотензії та гіпоксії: САТ ніколи не перевищує < 100 мм рт. ст., середній артеріальний тиск ніколи не перевищує <60, SaO2 ніколи не перевищує <93%.
- У всіх пацієнтів із цільової популяції виконується моніторинг PaCO2 в закладах кожного рівня.
- Усім пацієнтам із цільової популяції виконано КТ голови не пізніше 4 годин після поранення.
- У всіх пацієнтів з вентрикулостомією щогодини документують ВЧТ/ЦПТ та результати вентрикулостомії.
- Пацієнтам з цільової популяції, для яких немає можливості клінічного моніторингу (наприклад, неможливо робити паузи в седації для щогодинного неврологічного обстеження), встановлено монітор ВЧТ або виконано вентрикулостомію перед транспортуванням за межі зони бойових дій.
Кількісні показники результативності / дотримання рекомендацій
- Кількість і відсоток пацієнтів із цільової популяції з найнижчим САТ <100 протягом перших 3 днів після поранення.
- Кількість і відсоток пацієнтів із цільової популяції із середнім артеріальним тиском <60 протягом перших 3 днів після поранення.
- Кількість і відсоток пацієнтів із цільової популяції із показником SaO2 <93% протягом перших 3 днів після поранення.
- Кількість і відсоток пацієнтів із цільової популяції, для яких задокументовано показник PaCO2 у закладі кожного рівня (місце отримання поранення, медична евакуація з місця отримання поранення, заклади II–IV рівня, медична евакуація між закладами).
- Кількість і відсоток пацієнтів із цільової популяції, у яких показник PaCO2 підтримується на рівні 35–40.
- Кількість і відсоток пацієнтів, яким було виконано КТ голови не пізніше 4 годин після поранення.
- Кількість і відсоток пацієнтів з вентрикулостомією, у яких щогодини документують ВЧТ/ЦПТ та результати вентрикулостомії.
- Кількість і відсоток пацієнтів із цільової популяції, для яких немає можливості клінічного моніторингу (наприклад неможливо робити паузи в седації для щогодинного неврологічного обстеження), і в яких встановлено монітор ВЧТ або виконано вентрикулостомію перед транспортуванням за межі зони бойових дій.
Джерело даних
- Карта пацієнта
- Реєстр травм Міністерства оборони (Department of Defense Trauma Registry, DoDTR)
- Карта пацієнта у відділенні інтенсивної терапії
- Карта неврологічних обстежень
Системна звітність і частота звітування
Згідно з цими Настановами, вказане вище становить мінімальні критерії моніторингу ПП. Системна звітність виконуватиметься щороку; додатковий моніторинг ПП та заходи із системної звітності можна виконувати залежно від потреб.
Системний перегляд та аналіз даних виконуватиме директор Joint Trauma System (JTS) та Відділ покращення показників JTS.
Обов'язки
Керівник травматологічної бригади відповідає за ознайомлення з цими Настановами, належне дотримання вказаних у ньому вимог та моніторинг ПП на місцевому рівні.
-
- National Vital Statistics System (NVSS), 2006–2010. CDC National Center for Health Statistics. https://www.cdc.gov/nchs/nvss/about_nvss.htm Nov 15, 2016.
- Bell RS, Vo AH, Neal CJ, et al. Military traumatic brain and spinal column injury: a 5 year study of the impact blast and other military grade weaponry on the central nervous system. J Trauma. 2009;66(4 suppl):S104-S111.
- Bell RS, Mossop CM, Dirks MS, et al. Early decompressive craniectomy for severe penetrating and closed head injury during wartime. Neurosurg Focus. 2010;28:E1.
- Dubose J, Bamparas G, Inaba K, Stein DM, Scalea T, Cancio LC, Cole J, Eastridge B, Blackbourne L. Isolated severe traumatic brain injuries sustained during combat operations: demographics, mortality outcomes, and lessons to be learned from contrasts to civilian counterparts. J Trauma. 2011;70(1):11-16.
- Weisbrod A, Rodriquez C, Bell R, et al. Long-term outcomes of combat casualties sustaining penetrating truamatic brain injury. j Trauma Acute Care Surg. 2012;73(6):1525-1530.
- Nakase-Richardson R, McNamee S, Howe LL, Massengale J, Peterson M, Barnett SD, Harris O, McCarthy M,Tran J, Scott S, Cifu DX. Descriptive Characteristics and Rehabilitation Outcomes in Active Duty Military Personnel and Veterans with Disorders of Consciousness with Combat and Non-Combat Related Brain Injury. Arch Phys Med Rehabil. 2013;94(10):1861-1869.
- Bell R, Vo AH, Roberts R, Wanebo J, Armonda RA. Wartime traumatic aneurysms: acute presentation,diagnosis, and multimodal treatment of 64 craniocervical arterial injuries. Neurosugery. 2010;66(1):66-79.
- Chapleau W, Al-khatib J, Haskin D, et al. Advanced Trauma Life Support Manual, Ed. 9, Chicago, American College of Surgeons, 2012.
- Cooper D, Myburgh J, Heritier S, Finfer S, Bellomo R, Billot L, Murray L, Vallance S; SAFE-TBI Investigators; Australian and New Zealand Intensive Care Society Clinical Trials Group. Albumin resuscitation for traumatic brain injury: is intracranial hypertension the cause of increased mortality? J Neurotrauma.2013;30(7):512-518.
- Bratton SL, Chestnut RM, Ghajar J, et al. Guidelines for the management of severe traumatic brain injury. J Neurotrauma. 2007;24(supl 1):S1-S106.
- Joint Trauma System, Infection Prevention in Combat Related Injuries CPG, 08 Aug 2016. https://jts.health.mil/index.cfm/PI_CPGs/cpgs Accessed Mar 2018.
- Finfer S, Chittock DR, Su SY, Blair D, Foster D, Dhingra V, Bellomo R, Cook D, Dodek P, Henderson WR,Hébert PC, Heritier S, Heyland DK, McArthur C, McDonald E, Mitchell I, Myburgh JA, Norton R, Potter J,Robinson BG, Ronco JJ. Intensive versus conventional glucose control in critically ill patients. N Engl J Med.2009;360(13):1283-1297.
- Edwards P, Arango M, Balica L, Cottingham R, El-Sayed H, Farrell B, Fernandes J, Gogichaisvili T, Golden N,Hartzenberg B, Husain M, Ulloa MI, Jerbi Z, Khamis H, Komolafe E, Laloë V, Lomas G, Ludwig S, Mazairac G,Muñoz Sanchéz Mde L, Nasi L, Olldashi F, Plunkett P, Roberts I, Sandercock P, Shakur H, Soler C, Stocker R,Svoboda P, Trenkler S, Venkataramana NK, Wasserberg J, Yates D, Yutthakasemsunt S; CRASH trial collaborators. Final results of MRC CRASH, a randomised placebo-controlled trial of intravenous corticosteroid in adults with head injury-outcomes at 6 months. Lancet. 2005;365(9475):1957-1959.
- Carney N, Totten A, O'Reilly C, Ullman J, Hawryluk G, Bell M, Bratton S, Chesnut R, Harris O, Kissoon N,Rubiano A, Shutter L, Tasker R, Vavilala M, Wilberger J, Wright D, Ghajar J. Guidelines for the Management of Severe Traumatic Brain Injury, Fourth Edition. Neurosurgery 0: 2016. 1-10.
- Schreiber MA, Aoki N, Scott BG, et al. Determinants of mortality in patients with severe blunt head injury. Arch Surg. 2002;137:285-290.
- Chesnut R, Temkin N, Carney N, Dikmen S, Rondina C, Videtta W, Petroni G, Lujan S, Pridgeon J, Barber J,Machamer J, Chaddock K, Celix JM, Cherner M, Hendrix T. A Trial of Intracranial-Pressure Monitoring in Traumatic Brain Injury. N Engl J Med. 2012;367(26):2471-2481.
- Qureshi A, Suarez JI. Use of hypertonic saline solutions in treatment of cerebral edema and intracranial hypertension. Crit Care Med. 2000;28(9):3301-3313.
- Szaflarski JP, Sangha KS, Lindsell CJ, Shutter LA. Prospective, randomized, single-blinded comparative trial of intravenous levetiracetam versus phenytoin for seizure prophylaxis. Neurocrit Care. 2010;12(2):165-172.
- Joint Trauma System, Nutritional Support Using Enteral and Parenteral Methods CPG, 04 Aug 2016. https://jts.health.mil/index.cfm/PI_CPGs/cpgs Accessed Mar 2018.
- Goodman M, Makley AT, Lentsch AB, Barnes SL, Dorlac GR, Dorlac WC, Johannigman JA, Pritts TA. Traumatic brain injury and aeromedical evacuation: when is the brain fit to fly? J Surg Res.2009;164(2):286-293.
- Joint Trauma System, Burn Care CPG, 11 May 2016. https://jts.health.mil/index.cfm/PI_CPGs/cpgs Accessed Mar 2018.
- Johannigman J, Zonies D, Dubose J, Blakeman TC, Hanseman D, Branson RD. Reducing secondary insults in traumatic brain injury. Military Medicine. 2015;18D(3 Suppl).
- Latronico N, Berardino, M. Thomboembolic prophylaxis in head trauma and multiple-trauma patients. Minerva Anestesiol. 2008;74(10):543-548.
- Meyer R, Larkin M, Szuflita N, Neal C, Tomlin J, Armonda R, Bailey J, Bell R. Early venous thromboembolism chemoprophylaxis in combat-related penetrating brain injury. Journal of Neurosurgery. Published online June 17, 2016.
- Brain Trauma Foundation. Guidelines for the Surgical Management of Traumatic Brain Injury, 4th Ed, Sept 2016. https://braintrauma.org/guidelines/guidelines-for-the-management-of-severe-tbi-4th-ed#/ Mar 02 2017.
- Giannou C, Baldan M, Molde A: Chapter 26: Cranio-cerebral Injuries. War Surgery: Working with limited resources in armed conflict and other situation of violence, Vol. 2, Geneva, Switzerland, 2013.
- Salazar A, Jabbari B, Vance SC, Grafman J, Amin D, Dillon JD. Epilepsy after penetrating head injury. Clinical correlates: a report of the Vietnam Head Injury Study. Neurology. 1985;35(10):1406-1414.
- Ecker R, Mulligan LP, Dirks M, Bell RS, Severson MA, Howard RS, Armonda RA. Outcomes of 33 patients from the wars in Iraq and Afghanistan undergoing bilateral or bicompartmental craniectomy. J Neurosurg. 2011;115(1):124-129.
- Ragel B, Klimo P Jr, Martin JE, Teff RJ, Bakken HE, Armonda RA. Wartime decompressive craniectomy; technique and lessons learned. Neurosurg Focus. 2010;28(5):E2.
- Wolf SJ, Bebarta VS, Bonnett CJ, Pons PT, Cantrill SV. Blast Injuries. Lancet. 2009; 374(9687):405-15.
- Schmidt JH 3rd, Reyes BJ, Fischer R, Flaherty SK. J Neurosurg. 2007; 107(3):678-82.
Додаток А: Загальні показання

* індивідуалізоване лікування пацієнта за умови консультацій з нейрохірургом
Додаток B. Протокол застосування 3% фізіологічного розчину
Гіпертонічний розчин натрію хлориду (3% розчин NaCl) можна вводити в/в у периферичну вену або через внутрішньокістковий доступ.
- Вводьте 250 см3 3% фізіологічного розчину шляхом болюсного в/в введення (для дітей — 5 см3/кг) протягом 10–15 хвилин.
- Після болюсної дози виконуйте інфузію 3 % розчину NaCl зі швидкістю 50 см3/год.
- Якщо пацієнт очікує транспортування, перевіряйте рівень Na+ щогодини.
- Якщо < 150 мекв./л повторіть болюсне введення 150 см3 протягом 1 години, потім поверніться до попередньої швидкості
- Якщо Na 150–154, збільшіть швидкість інфузії NaCl до 10 см3/год
- Якщо Na 155–160, не змінюйте швидкість інфузії
- Якщо Na >160, затримайте інфузію, виконайте повторну перевірку через 1 годину
- Після повернення рівня Na в нормальний діапазон перевіряйте рівень Na+ в сироватці крові кожні 6 годин
- Після припинення інфузії 3 % NaCl продовжуйте моніторинг рівня натрію в сироватці крові протягом 48 годин для виявлення можливої рикошетної гіпонатріємії.
Додаток C. Додаткова інформація щодо застосування за незатвердженими показаннями згідно з CPG
Мета
Мета цього Додатка — надати роз’яснення політики та практики Міноборони щодо включення в Настанови CPG «незатверджених» показань для продуктів, які були схвалені Управлінням з контролю якості продуктів харчування і лікарських засобів США (FDA). Це стосується незатверджених показань при застосуванні у пацієнтів, які належать до збройних сил.
Вихідна інформація
Використання продуктів, схвалених FDA, за незатвердженими показаннями, надзвичайно поширене в медицині США і зазвичай не регулюється окремими нормативними актами. Проте, згідно з федеральним законодавством, у деяких обставинах застосування схвалених лікарських засобів за незатвердженими показаннями підлягає нормативним актам FDA, що регулюють використання «досліджуваних лікарських засобів».
До цих обставин належить використання в рамках клінічних досліджень, а також, у військовому контексті, використання за незатвердженими показаннями згідно з вимогами командування. Деякі види використання за незатвердженими показаннями також можуть підлягати окремим нормативним актам.
Додаткова інформація щодо застосування за незатвердженими показами у настановах з клінічної практики
Включення в Настанови CPG застосувань за незатвердженими показаннями не належить до клінічних випробувань і не є вимогою командування. Більше того, таке включення не передбачає, що армійська система охорони здоров’я вимагає, щоб лікарі, які працюють в структурах Міноборони, застосовували відповідні продукти за незатвердженими показаннями або розглядали їх як «стандарт лікування».
Натомість, включення в Настанови CPG застосувань за незатвердженими показаннями допомагає відповідальним медичним робітникам виконувати клінічну оцінку завдяки інформації про потенційні ризики та переваги альтернативних видів лікування. Рішення щодо клінічної оцінки належить відповідальному медичному працівнику в рамках відносин «лікар — пацієнт».
Додаткові процедури
Виважений розгляд
Відповідно до вказаної мети, при розгляді застосувань за незатвердженими показаннями в Настановах CPG окремо вказується, що такі показання не схвалені FDA. Крім того, розгляд підкріплений даними клінічних досліджень, в тому числі інформацією про обережне використання продукту та всі попередження, видані FDA.
Моніторинг забезпечення якості
Процедура Міноборони щодо застосувань за незатвердженими показаннями передбачає регулярний моніторинг забезпечення якості з реєстрацією результатів лікування та підтверджених потенційних побічних явищ. З огляду на це ще раз підкреслюється важливість ведення точних медичних записів.
Інформація для пацієнтів
Належна клінічна практика передбачає надання відповідної інформації пацієнтам. У кожних Настановах CPG, що передбачають застосування за незатвердженими показаннями, розглядається питання інформації для пацієнтів.
За умови практичної доцільності, слід розглянути можливість включення додатка з інформаційним листком для пацієнтів, що видаватиметься до або після застосування продукту. Інформаційний листок має в доступній для пацієнтів формі містити такі відомості: a) це застосування не схвалене FDA; b) причини, чому медичний працівник зі структури Міноборони може прийняти рішення використати продукт з цією метою; c) потенційні ризики, пов’язані з таким застосуванням.































