Основні оновлення
- Включено обговорення черезшкірної електрокардіостимуляції та показів до профілактичного встановлення трансвенозного (ендокавітального) кардіостимулятора.
- Додано огляд фізіології черезшкірних і трансвенозних (ендокавітальних) кардіостимуляторів.
- Розроблено алгоритми дій у разі втрати захоплення стимулів черезшкірних і трансвенозних (ендокавітальних) кардіостимуляторів.
- З метою огляду найчастіше використовуваних регуляторів для налаштувань створено додаток із детальним описом того, як запрограмувати трансвенозний (ендокавітальний) кардіостимулятор Medtronic 5388
Мета
Метою даних настанов з клінічної практики є покращення надання допомоги пацієнтам з гемодинамічно значущою брадикардією під час аеромедичної евакуації. У настановах розглядається фізіологія, покази та алгоритми усунення несправностей черезшкірних і трансвенозних (ендокавітальних) кардіостимуляторів (КС). Для пацієнтів, які підлягають аеромедичній евакуації, розроблено передпольотний контрольний список. Алгоритми для усунення несправностей КС також включають особливі умови, з якими стикається медичний персонал під час транспортування пацієнтів. Додаток А містить базовий набір інструкцій для програмування трансвенозного (ендокавітального) КС, однак не слід використовувати цей додаток замість посібника з використання пристрою. Матеріали розроблені Центром підготовки надання допомоги при травмі (Center for Sustainment of Trauma and Readiness Skills, C-STARS) та є похідними курсу Тактичної евакуації при невідкладних станах (Tactical Critical Care Evacuation Course).
Вступ
Інфаркт міокарда (ІМ) трапляється відносно часто в умовах бойових дій, тому персонал команд з допомоги при невідкладних станах під час транспортування (En Route Critical Care, ERCC) повинен бути знайомий з лікуванням його ускладнень. Нестабільна брадикардія є одним із таких ускладнень, що робить тимчасову кардіостимуляцію обов'язковою навичкою для всіх бойових медиків. Члени команди повинні бути знайомі з показами до внутрішньовенної та черезшкірної кардіостимуляції. Вони також повинні вміти усунути несправності кардіостимуляторів у непристосованому середовищі, де надають допомогу. Наприклад, електромагнітне випромінювання від електроніки літака та системи RADAR можуть взаємодіяти з трансвенозним (ендокавітальним) кардіостимулятором (КС) і піддавати пацієнтів ризику під час транспортування; Персонал ERCC також повинен знати режими трансвенозного (ендокавітального) КС, які зменшують вплив електромагнітних перешкод (ЕМП) від роботи літака.1
Доступні на полі бою види кардіостимуляторів включають тимчасові черезшкірні та тимчасові трансвенозні (ендокавітальні) системи водіїв ритму. Портативні черезшкірні кардіостимулятори є в медиків першого, другого, та третього етапів медичної допомоги, а також на різних платформах аеромедичної евакуації (AE). Деякі заклади третього етапу мають додаткову можливість встановлення тимчасового трансвенозного (ендокавітального) кардіостимулятора перед евакуацією пацієнта. Персонал, який надає допомогу під час транспортування, повинен знати обидва види тимчасової стимуляції: черезшкірну і трансвенозну (ендокавітальну).
Тимчасові кардіостимулятори є лише проміжним етапом до остаточного та повноцінного лікування. Пацієнти з гемодинамічно нестабільною брадикардією часто потребують катетеризації серця, розширених електрофізіологічних досліджень серця та потенційного встановлення постійного кардіостимулятора. Жодна з цих медичних можливостей недоступна на полі бою. Тому пацієнтів, які потребують тимчасової кардіостимуляції, слід класифікувати як «невідкладних» під час евакуації, оскільки захворюваність та смертність зростають, якщо остаточна допомога відкладається.2
Якщо лікар ERCC не має досвіду налаштування або усунення несправностей трансвенозного (ендокавітального) кардіостимулятора, то можна залучити до евакуації військово-польового кардіолога в якості необхідного для завдання персоналу (mission-essential-personnel, MEP) - для допомоги команді ERCC під час АЕ. Якщо військово-польовий кардіолог недоступний, можна скористатися допомогою глобальної кардіологічної консультаційної служби (cards.consult.army@mail.mil), щоб скласти оптимальний план надання допомоги, зважаючи на доступне обладнання та ресурси.
Фізіологія тимчасової кардіостимуляції, а також покази до неї та її ускладнення, будуть розглянуті нижче. Також буде обговорено особливі умови, які треба враховувати під час аеромедичної евакуації.
Фізіологія неінвазивної черезшкірної електрокардіостимуляції
Під час черезшкірної ЕКС стимулюються і правий, і лівий шлуночки. Передсердя часто стимулюються ретроградним шляхом; це викликає атріовентрикулярну десинхронізацію, яка зменшує серцевий викид приблизно на 20% через втрату ефективної і вчасної систоли передсердь. Хоча у пацієнта з симптоматичною брадикардією завдяки кардіостимуляції збільшується серцевий викид та середній артеріальний тиск, проте початкове значення серцевого викиду до кінця не відновлюється. Однак, ці 20% зниження серцевого викиду, зазвичай, добре переносяться, якщо функція лівого шлуночка не сильно знижена.3
Дослідження виявили, що черезшкірна ЕКС не пошкоджує міокард, і з цієї точки зору не існує обмежень стосовно тривалості її проведення. Частота захоплення серцем імпульсу (тобто скорочення серця у відповідь на імпульс ЕКС) при застосуванні кардіостимулятора Zoll MD (використовується командою ERCC) є високою та відрізняється в залежності від моделі пристрою та пацієнта; деякі опубліковані показники захоплення досягають 96%, хоча дані значення могли бути отримані за найкращих умов4. Обмеження черезшкірної ЕКС включають пошкодження шкіри та дискомфорт пацієнта.
Фізіологія трансвенозної (ендокавітальної) електрокардіостимуляції
Трансвенозні (ендокавітальні) КС можуть виконувати дві функції: (1) стимулювати серцевий ритм і (2) сприймати внутрішній серцевий ритм. На відміну від черезшкірної стимуляції, трансвенозний (ендокавітальний) КС може стимулювати передсердя, шлуночок або обидва разом; термін "двокамерний КС" використовується, коли пристрій може стимулювати дві камери: як передсердя, так і шлуночок. Залежно від клінічних обставин і налаштувань, двокамерний кардіостимулятор може підтримувати синхронність скорочень передсердь і шлуночків а, отже, і серцевий викид.5
Трансвенозний (ендокавітальний) КС може працювати у двох режимах: синхронному та асинхронному. В асинхронному режимі серце стимулюється з фіксованою частотою, незалежно від ендогенного серцевого ритму. У синхронному режимі кардіостимулятор сприймає електричну активність серця, щоб визначити, чи необхідна стимуляція для підтримки заданої частоти скорочень. Тому в синхронному режимі КС не спрацьовує, якщо власна частота серцевих скорочень перевищує задане значення. В асинхронному режимі кардіостимулятор працює з фіксованою частотою незалежно від власного (ендогенного) серцевого ритму.
Суть сприймання (зчитування) ритму кардіостимулятором полягає в тому, щоб уникнути феномену R-на-T (накладання ектопічного шлуночкового комплексу на зубець Т попереднього шлуночкового комплексу), який може перейти в шлуночкову тахікардію/фібриляцію шлуночків (ШТ)/(ФШ) Див. червону стрілку на Малюнку 1 нижче. КС з функцією зчитування ритму не генеруватиме електричний імпульс занадто швидко після спонтанного серцевого скорочення. Таким чином, будь-які умови, які перешкоджають здатності КС належним чином зчитувати спонтанний ритм серця, піддають пацієнта ризику ШТ або ФШ. Два клінічних середовища, які можуть негативно вплинути на функцію зчитування КС, - це (1) операційна кімната і (2) аеромедична евакуація; в обох ситуаціях причиною стають електромагнітні перешкоди (ЕМП).
Малюнок 1. Накладання зубця R на T внаслідок роботи кардіостимулятора
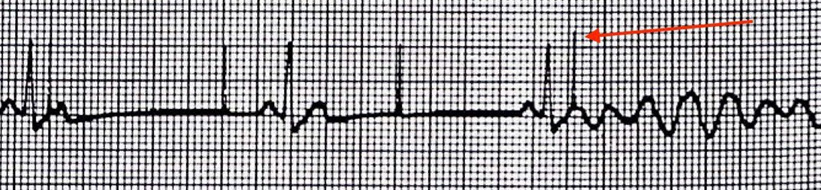
Асинхронний режим захищає пацієнта від феномену R-на-T, якщо кардіостимулятор не зчитує власний ритм належним чином. Частота стимуляції встановлюється вище, ніж власна частота серцевих скорочень пацієнта. У цьому режимі за ритмом стежить медик.
Щоб уникнути ШТ/ФШ, обов'язково потрібно встановити частоту стимуляцій КС вище за власну частоту серцевих скорочень пацієнта; це також стосується черезшкірної стимуляції.
Важливі протипокази до встановлення трансвенозного (ендокавітального) кардіостимулятора
- Асинхронна стимуляція протипоказана за наявності власного серцевого ритму. Виключенням є наявність електромагнітних перешкод, які значно знижують здатність КС зчитувати власну електричну активність серця.
- Передсердна стимуляція неефективна при наявності фібриляції або тріпотіння передсердь.
- Однокамерна стимуляція передсердь протипоказана при наявності порушень атріовентрикулярної провідності.
- Режими електрокардіостимуляції, які дозволяють зчитувати імпульси з передсердь для ініціювання шлуночкової відповіді, протипоказані за наявності швидких передсердних аритмій, таких як фібриляція або тріпотіння передсердь.
Ускладнення тимчасової трансвенозної (ендокавітальної) електрокардіостимуляції
Стандартна тимчасова трансвенозна (ендокавітальна) ЕКС пов'язана зі значними ускладненнями, включаючи місцеву інфекцію та тромбоз, а частота зміщення електрода становить від 10 до 37 %.
Зміщення електрода підкреслює важливість постійного контролю розташування системи черезшкірної стимуляції, особливо під час польоту, коли переміщення пацієнта та його рухи можуть збільшити ймовірність зміщення електрода.
Тимчасова електрокардіостимуляція та профілактичне встановлення трансвенозного (ендокавітального) кадіостимулятора
Покази до тимчасової електрокардіостимуляції
Показами до ЕКС пацієнта з брадикардією є гемодинамічна нестабільність (гіпотензія), гостра зміна психічного стану, безперервний сильний ішемічний біль у грудній клітці, застійна серцева недостатність, втрата свідомості (синкопе), блокада серця ІІІ-го ступеня, брадикардія, яка не відповідає на медикаментозну терапію, або інші ознаки шоку.
Перед початком ЕКС можна розглянути можливість струминного введення (болюсів) або інфузії хронотропних препаратів, таких як атропін, адреналін, дофамін або ізопротеренол. Зауважте, що атропін, як правило, не ефективний при АВ-блокадах другого ступеня типу Мобітц-IІ і повних (поперечних) блокадах серця. Не відкладайте початок кардіостимуляції у пацієнта з ознаками шоку, якщо препарати для болюсного введення відсутні під рукою.
Синусова брадикардія є поширеною в ранньому періоді після інфаркту міокарда з елевацією сегмента ST (STEMI), особливо після інфаркту нижньої стінки; при симптоматичній брадикардії можна застосувати атропін з подальшою тимчасовою черезшкірною ЕКС, якщо необхідно.
Покази до профілактичного встановлення трансвенозного (ендокавітального) кадіостимулятора
Частота повної блокади серця при нижньому/задньому інфаркті міокарда становить майже 4%. У деяких випадках, після обговорення з військово-польовим кардіологом, перед польотом може бути потрібно встановити трансвенозний (ендокавітальний) КС.
Профілактичне розміщення тимчасового трансвенозного КС рекомендоване для пацієнтів з АВ-блокадою високого ступеня та/або новою блокадою ніжки пучка Гіса (особливо лівої ніжки) або для пацієнтів з двопучковою (біфасцикулярною) блокадою при наявності переднього/бокового інфаркту міокарда.
АВ-блокада високого ступеня при нижньому/задньому STEMI, зазвичай, є транзиторною та пов'язана з виникненням вислизаючого ритму/вислизаючих вузьких комплексів з AV-з'єднання; лікування зазвичай консервативне. Накладання електродів для потенційного проведення черезшкірної ЕКС є доцільним в стаціонарних умовах; обговоріть з кардіологом, чи слід профілактично встановлювати систему трансвенозної (ендокавітальної) стимуляції перед евакуацією.
Брадиаритмії часто зустрічаються при інфаркті міокарда правих відділів серця. Адекватна частота серцевих скорочень є важливою для підтримки серцевого викиду при дисфункції правого шлуночка. За наявності брадиаритмії слід розглянути питання про встановлення трансвенозного (ендокавітального) кардіостимулятора перед польотом. Однак, це може виявитися проблематичним при ішемії правого шлуночка: будьте готові до встановлення черезшкірного КС.
Іншим показанням до трансвенозної (ендокавітальної) ЕКС є надмірне потовиділення у пацієнта, що заважає гарному приляганню електрода до шкіри при черезшкірній ЕКС. Великі грудні м'язи також погіршують провідність імпульсу КС; тому пацієнтам із великою м'язовою масою в деяких випадках краще використовувати профілактичний трансвенозний КС. При плануванні дій у непередбачених ситуаціях слід залучити до прийняття рішення кардіолога.
Як правило, черезшкірну кардіостимуляцію без переходу на трансвенозний КС не слід проводити довше 24 годин.
Обладнання для кардіостимуляції, доступне для ERCC
Персонал ERCC повинен бути знайомий з роботою кардіостимулятора Zoll MD Monitor. Під час транспортування пацієнта команда ERCC проводить черезшкірну стимуляцію за допомогою монітора та шкірних електродів.
Портативний трансвенозний КС, який зараз використовується на полі бою військовими медиками США — це двокамерний кардіостимулятор Medtronic 5388. Персонал ERCC також повинен знати, як працювати з цим пристроєм перед транспортуванням пацієнта. У Додатку A буде висвітлено деякі важливі аспекти програмування КС Medtronic 5388, включаючи безпечні режими для зменшення впливу ЕМП. Додаток не замінює посібник користувача пристрою. Увесь персонал ERCC повинен переглянути посібник перед завданням; посилання на електронну копію на веб-сайті Medtronic: http://manuals.medtronic.com/wcm/groups/mdtcom_sg/@emanuals/@era/@crdm/documents/ documents/198092001_cont_20071214.pdf
Контрольний список перед польотом і особливі зауваження щодо переміщення командою ERCC
- Необхідно зробити оглядову рентгенографію грудної клітки, щоб перевірити правильність розміщення трансвенозного (ендокавітального) кардіостимулятора та виключити наявність пневмотораксу після встановлення.
- Необхідно виконати 12-канальну ЕКГ і провести оцінку пульсу, щоб перевірити стійке механічне захоплення.
- Розгляньте можливість інтубації пацієнта перед польотом, якщо йому потрібна черезшкірна кардіостимуляція. Черезшкірна ЕКС є болючою і вимагає знеболення та седації; це легше зробити в інтубованого пацієнта. Зверніть увагу, що саме сила скорочення скелетних м'язів, а не потужність кардіостимулятора в мА, визначає дискомфорт пацієнта. Болючі відчуття часто є зворотно пропорційні віку, можливо, через те, що у старших пацієнтів м'язова маса менша. Таким чином, молоді м'язисті чоловіки (типові військовослужбовці) можуть бути найбільш схильними відчувати дискомфорт, пов'язаний з черезшкірною ЕКС.
- Персонал ERCC не повинен змінювати пов'язку в місці введення трансвенозного КС під час польоту. Якщо необхідно, попросіть медсестру в закладі третього етапу медичної допомоги змінити пов'язку перед відправленням.
- Зафіксуйте корпус тимчасового трансвенозного КС безпосередньо на пацієнті, переконавшись, що він не впаде під час руху, що потенційно може спричинити зміщення електрода та втрату захоплення.
- Перед польотом слід встановити центральний венозний катетер та артеріальний катетер. Якщо симптоматична брадикардія є вторинною по відношенню до гострого інфаркту міокарда, переконайтеся, що дані катетери розташовані в місцях, де можна буде застосувати тиск (на випадок, якщо виникне потреба призначити антикоагулянтну терапію та/або фібриноліз).
- Перед польотом скоригуйте всі електроліти, включно з калієм, магнієм, кальцієм і фосфором. Препарати калію та фосфору не входять до стандартного набору медикаментів команди ERCC, тому їх необхідно попередньо отримати у закладі ІІІ етапу медичної допомоги.
- Перегляньте всі кардіологічні обстеження пацієнта, включаючи ЕКГ, Ехо-КГта рівні тропоніну.
- Сплануйте порядок дій на випадок несправності КС, підготувавши інфузії хронотропних препаратів: адреналіну, дофаміну або ізопротеренолу. Ізопротеренол необхідно отримати з закладу третього етапу медичної допомоги, оскільки він не входить до стандартного набору медикаментів ERCC.
- Якщо лікар ERCC має невеликий досвід проведення трансвенозної (ендокавітальної) ЕКС, можна здійснити запит на супровід кардіологом з закладу ІІІ етапу медичної допомоги у якості необхідного персоналу (MEP).
- Після того, як пацієнта буде переміщено в літак, проведіть повторну оцінку стану усіх електродів та з'єднань, щоб забезпечити електричне захоплення, і перевірте пульс, щоб переконатися, що механічне захоплення не було втрачено під час переміщення пацієнта на землі.
- Пацієнти, яким проводять кардіостимуляцію, потребують постійного та ретельного спостереження, оскільки пороги стимуляції можуть з часом збільшуватися; за пацієнтами слід спостерігати, щоб забезпечити безперервне механічне захоплення імпульсу під час польоту.
- Додаткову батарею для трансвенозного КС слід приклеїти скотчем до задньої панелі його корпуса або тримати під рукою. Перед відправленням переконайтеся, що акумулятор повністю заряджено.
План на випадок втрати захоплення (неефективного стимулу) при черезшкірній електрокардіостимуляції під час польоту
- Гарний контакт шкіри з електродом знижує трансторакальний опір і покращує електричне захоплення стимулу серцем. Усе волосся на грудях під електродами потрібно зістригти або збрити.
- Замінюйте електроди кардіостимулятора кожні 24 години, незалежно від того, чи використовуються вони. Накопичення під ними поту може призвести до втрати захоплення під час ЕКС.
- Зміщення заднього електрода правіше від хребта знижує поріг захоплення на 15% порівняно з розміщенням над хребтом. Таким чином, для максимального захоплення задній електрод повинен знаходитися під правою лопаткою.
- Вищі пороги захоплення для черезшкірної стимуляції були виявлені у пацієнтів з такими факторами: гіпоксія, ацидоз, емфізема легень, перикардіальний випіт, великі грудні м'язи та певні ліки (напр., антиаритмічні засоби, бета-блокатори, блокатори кальцієвих каналів).
У разі неможливості відновлення захоплення стимулів КС під час польоту необхідно вжити таких заходів:
- Збільшуйте мА, доки не буде підтверджено електричне та механічне захоплення.
- Переконайтеся, що електроди добре прилягають до шкіри.
- Перевірте правильність розташування електродів (задній електрод під правою лопаткою). Якщо пацієнт спітнів або перебуває в збудженому стані, задній електрод може відкріпитися та лежати окремо на ношах.
- Перемістіть стимулюючий (негативний) електрод в інше місце на лівій прекордіальній ділянці.
- Коригуйте ацидоз та/або гіпоксемію.
- Розгляньте можливість інфузії хронотропного препарату, якщо вищевказані кроки є неуспішними; також розгляньте можливість екстреної посадки. Рекомендовано отримати консультацію кардіолога під час польоту.
- Періодичну втрату захоплення необхідно терміново усунути, оскільки раптова повна втрата захоплення може призвести до асистолії.
План на випадок втрати захоплення (неефективного стимулу) при трансвенозній (ендокавітальній) стимуляції під час польоту
На Малюнку 2 показано приклад втрати захоплення при стимуляції шлуночків. Примітка: лише після першого спайку (імпульсу КС) виник комплекс QRS; червоні стрілки позначають спайки, які не призвели до скорочення міокарда (неефективні стимули/втрата захоплення).
Малюнок 2. Втрата шлуночкового захоплення
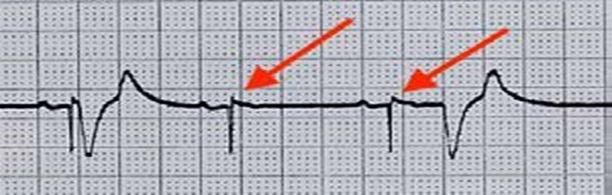
Усіх пацієнтів, яким показана тимчасова трансвенозна ЕКС, слід транспортувати з установленими та підключеними до монітора, який підтримує зовнішню стимуляцію, шкірними електродами-наліпками. Монітор слід попередньо запрограмувати, щоб можна було розпочати негайну черезшкірну стимуляцію. Якщо раптово від'єднати тимчасовий кардіостимулятор, може виникнути асистолія.
У разі неможливості відновлення захоплення стимулів КС під час польоту необхідно вжити таких заходів:
- Перевірте акумулятор і, за потреби, замініть його. Під час проведення цієї процедури може знадобитися черезшкірна ЕКС. Акумулятор слід перевіряти двічі на день.
- Збільшуйте мА, потім зменшуйте чутливість до нуля.
- Якщо катетер має балон, його слід наповнити (фізіологічним розчином), після чого слід ввести катетер глибше для відновлення захоплення; як тільки буде досягнуто захоплення, балон слід спустити. Однак іноді, щоб відновити захоплення, катетер необхідно трохи вивести назад (зі спущеним балоном). Для цих маневрів катетер електрокардіостимулятора слід помістити у стерильний рукав, так, щоб можна було легко регулювати його розташування впродовж польоту. Той, хто виконує маніпуляцію, повинен розуміти ризики, пов'язані з просуванням і видаленням катетера (перфорація серця). Резервним планом у випадку неуспішної корекції розташування катетера є черезшкірна ЕКС, яка може бути найбезпечнішим варіантом залежно від клінічного сценарію та досвіду спеціаліста, що виконує маніпуляцію.
- Розгляньте можливість інфузії хронотропного препарата, якщо вищевказані кроки є неуспішними; також розгляньте можливість екстреної посадки. Рекомендовано отримати консультацію кардіолога під час польоту.
- Коригуйте ацидоз та/або гіпоксемію.
Періодичну втрату захоплення необхідно терміново усунути, оскільки раптова повна втрата захоплення може призвести до асистолії.
Встановлення системи трансвенозної (ендокавітальної) стимуляції
- Встановлення тимчасового трансвенозного КС вимагає центрального венозного доступу (за допомогою черезшкірного інтрод'юсера діаметром 6,0 French (Fr)). Якщо використовується інтрод'юсер діаметром 8,5Fr (зазвичай при ресусцитації пацієнтів із травмою), то між ним і катетером кардіостимулятора може виникати протікання крові.
- Кращим є встановлення катетера у правій внутрішній яремній вені. Розміщення в лівій підключичній вені також прийнятне, але цього розташування слід уникати у пацієнтів, які отримують антикоагулянти або яким може знадобитися фібриноліз. Рентгеноскопічний супровід не є абсолютно необхідним у цих локаціях введення кардіостимулятора, але слід зробити оглядову рентгенограму грудної клітки, щоб виключити гемоторакс, пневмоторакс і підтвердити правильне положення електрода.
- Стандартизація катетерів кардіостимуляторів у військових лікувальних установах не проводилася; тому перед використанням доцільно ознайомитися з інструкціями виробника.
- Якщо катетер електрокардіостимулятора має балон, його слід наповнити (фізіологічним розчином), поки катетер просувається вперед і встановлюється захоплення. Після того, як буде досягнуто захоплення, балон слід спустити та залишити спущеним. Катетер кардіостимулятора слід вставляти через стерильний рукав, щоб забезпечити легку корекцію його розташування під час польоту.
Режими трансвенозного (ендокавітального) кардіостимулятора
Різні режими трансвенозної (ендокавітальної) ЕКС визначаються кодом з трьох літер:
- Перша літера вказує на камеру, яка стимулюється: передсердя (A), шлуночок (V) або одночасно передсердя та шлуночок (D).
- Друга літера вказує на камеру, з якої сприймається (зчитується) сигнал: передсердя (A), шлуночок (V) або одночасно передсердя та шлуночок (D)
- Третя літера означає спосіб відповіді КС на отриманий сигнал. Варіанти реакції КС:
- Інгібіція (пригнічення) роботи кардіостимулятора (I - inhibited, пригнічений).
- Відсутність реакції кардіостимулятора, функціонування без змін (O - нуль, відсутність).
- Стимуляція передсердя та шлуночка (D - Dual, обидві камери: передсердя та шлуночок, або A+V).
- Стимулюється лише передсердя (А - atrium, передсердя).
- Стимулюється лише шлуночок (V - ventricle, шлуночок).
Найпоширенішим режимом при лікуванні брадиаритмій є стимуляція шлуночків "на вимогу". Коли важливо підтримувати синхронні скорочення серця (лікування тяжкохворого пацієнта з порушенням функції шлуночків), перевагу надають двокамерному кардіостимулятору, оскільки він може покращити серцевий викид до 20%. Загалом, шлуночкова стимуляція "на вимогу" підходить для більшості пацієнтів.
Стимуляція шлуночків "на вимогу" є режимом вибору під час евакуації пацієнтів, оскільки при введенні трансвенозного КС досягти правильного положення електрода відносно просто. Він добре толерується за умови, що функція лівого шлуночка не сильно знижена. КС також найменш чутливий до невеликих змін положення катетера.
Налаштування для тимчасової шлуночкової стимуляції: VVI та VOO.
- У режимі VVI (синхронний режим) здійснюється стимуляція та зчитування імпульсів у шлуночку. Якщо генератор імпульсів кардіостимулятора зчитує спонтанний серцевий імпульс - стимул КС не надсилається, тобто генератор імпульсів пригнічується. Цей режим використовується для запобігання виникнення ускладнень типу "R-на-T", коли власним серцевим ритмом є шлуночковий ритм. Це режим вибору, за винятком, коли існують ЕМП.
- У режимі VOO (асинхронний режим) стимуляція шлуночка здійснюється з фіксованою частотою; немає функції сенсингу (зчитування власних імпульсів серця); відтак електричні імпульси доставляються від КС незалежно від ендогенного шлуночкового ритму. Цей режим найкраще використовувати, якщо застосовується електрокоагулятор (під час операції), а також у періоди надмірної електричної стимуляції внаслідок електромагнітних перешкод від електроніки літака. Частота з VOO має бути більшою за власну частоту серцевих скорочень пацієнта, щоб уникнути феномену R-на-T, що може призвести до ШТ/ФШ.
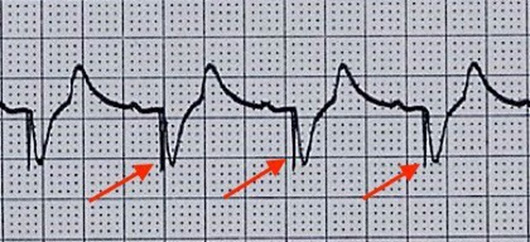
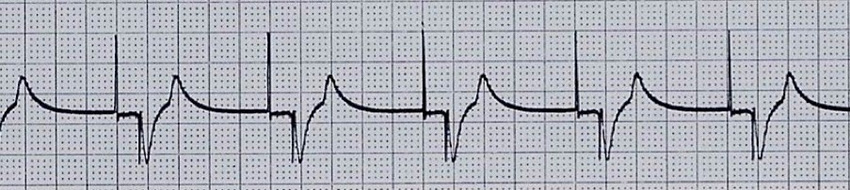
Приклад шлуночкової стимуляції показано на Малюнку 4. Зверніть увагу на широкі комплекси QRS; це нормально при шлуночковій стимуляції, і кожен спайк (позначений червоними стрілками) зв'язаний з таким комплексом.
Малюнок 4. Шлуночкова стимуляція з захопленням
Режими трансвенозного (ендокавітального) кардіостимулятора, які слід використовувати при певних патологіях провідності, підсумовано в Таблиці 1.
Таблиця 1. Трансвенозний (ендокавітальний) кардіостимулятор
| Код | Визначення | Покази |
| AOO | Стимуляція передсердь; відсутність зчитування сигналу; відсутність пригнічення | Синдром слабкості синусового вузла з непошкодженою (інтактною) провідною системою; використання при EMП під час польоту |
| AAI | Стимуляція передсердь; зчитування передсердь; пригнічення стимуляції (передсердями) | Синдром слабкості синусового вузла з непошкодженою (інтактною) провідною системою |
| VOO | Стимуляція шлуночків; відсутність зчитування; відсутність пригнічення | Блокада серця третього ступеня з фібриляцією передсердь; використання при ЕМП під час польоту |
| VVI | Стимуляція шлуночків; зчитування шлуночків; пригнічення стимуляції (шлуночками) | Блокада серця третього ступеня з фібриляцією передсердь |
| DОО | Стимуляція передсердь і шлуночків; відсутність зчитування; відсутність пригнічення | Блокада серця третього ступеня з суправентрикулярною тахікардією; використання при ЕМП під час польоту |
| DVI | Стимуляція передсердь і шлуночків; зчитування шлуночків; пригнічення стимуляції (шлуночками) | Блокада серця третього ступеня з суправентрикулярною тахікардією |
| DDD | Стимуляція передсердь і шлуночків; зчитування з передсердь і шлуночків; пригнічення стимуляції (передсердями і шлуночками) | Блокада серця третього ступеня |
Сценарії трансвенозної (ендокавітальної) кардіостимуляції та відповідні ЕКГ
(1) Електромагнітні перешкоди
- Якщо присутні електромагнітні перешкоди (ЕМП), які пригнічують генерацію стимулів кардіостимулятором, його слід перевести в асинхронний режим, наприклад двокамерну асинхронну стимуляцію DOO або VOO
- Використовуйте режим DOO у випадку блокади серця третього ступеня без фібриляції передсердь.
- Використовуйте режим VOO у випадку блокади серця третього ступеня з фібриляцією передсердь.
- Пам'ятайте, що частота стимулів в режимах VOO та DOO повинна бути більшою, ніж ЧСС пацієнта, щоб уникнути небезпечного феномену R-на-T, який може призвести до ШТ/ФШ.
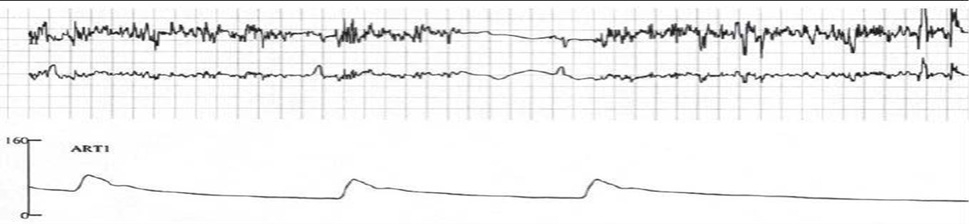
Типова ЕКГ при ЕМП виглядатиме так, як на Малюнку 5, наведеному нижче.
Малюнок 5. Приклад EMП, яка викликає пригнічення імпульсу кардіостимулятора
(2) Порушення зчитування
Порушення зчитування (або гіпосенсинг) показане на Мал. 6. Це відбувається, коли кардіостимулятор не може правильно розпізнати спонтанну деполяризацію міокарда і генерує непотрібний стимул (який виникає на ЕКГ занадто близько до комплексу QRS, одразу після нього). Щоб виправити це, розгляньте варіант підвищення порогу чутливості КС (Див. Додаток A).
Малюнок 6. Приклад порушення зчитування (гіпосенсингу)
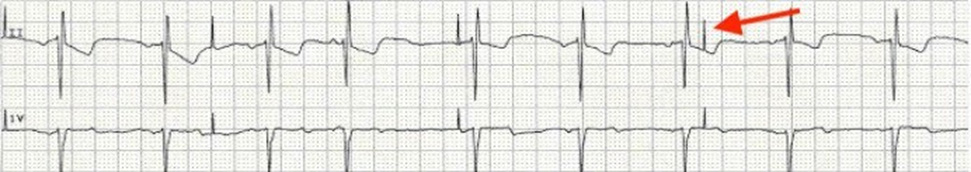
(3) Втрата захоплення (неефективний стимул)
Приклад втрати захоплення стимулу передсердями зображений нижче на Малюнку 7.
Зауважте, що зубці Р, які мають слідувати за спрямованими вгору передсердними імпульсами КС (спайками КС, артефактами КС) відсутні.
Для збільшення інтенсивності (сили струму, мА) стимуляції передсердь див. Додаток A.
Малюнок 7. Приклад втрати передсердного захоплення
-
- Medtronic 5388 Dual Chamber Pacemaker, Technical Manual, 2009, Medtronic, Inc., Minneapolis, MN 55432.
- Risgaard B, Elming H, et al. Waiting for a pacemaker: is it dangerous? Europace 2012;14 975-980
- Gammage MD. Temporary cardiac pacing. Heart, 2000 Jun 1;83(6):715-20.
- Madsen JK, Meibom J, Videbak R, Pedersen F, Grande P. Transcutaneous pacing: experience with the Zoll noninvasive temporary pacemaker. American Heart Journal, 1988 Jul 1;116(1):7-10.
- Lepillier A, Otmani A, Waintraub X, Ollitrault J, Le Heuzey J, Lavergne T. Temporary transvenous VDD pacing as a bridge to permanent pacemaker implantation in patients with sepsis and haemodynamically significant atrioventricular block. Europace, 2 Jan 2012;14(7):981-5.
- T O'Gara P, Kushner FG, Ascheim DD, Casey DE, Chung MK, De Lemos JA, Ettinger SM, Fang JC, Fesmire FM, Franklin BA, Granger CB. 2013 ACCF/AHA guideline for the management of ST-elevation myocardial infarction. Journal of the American College of Cardiology, 29 Jan 2013;61(4):e78
Додаток A. Огляд двокамерного кардіостимулятора Medtronic 5388
Схематичний опис кардіостимулятора Medtronic 5388 подано нижче (Малюнок A1); у цьому додатку будуть наведені пояснення для деяких вибраних регуляторів та кнопок. Для повного огляду пристрою слід скористатися посібником користувача Medtronic; на основі даного посібника було написано цей короткий огляд - на випадок, якщо посібник Medtronic буде недоступний у бойових умовах.
Малюнок A1. Схематичний опис КС Medtronic 5388
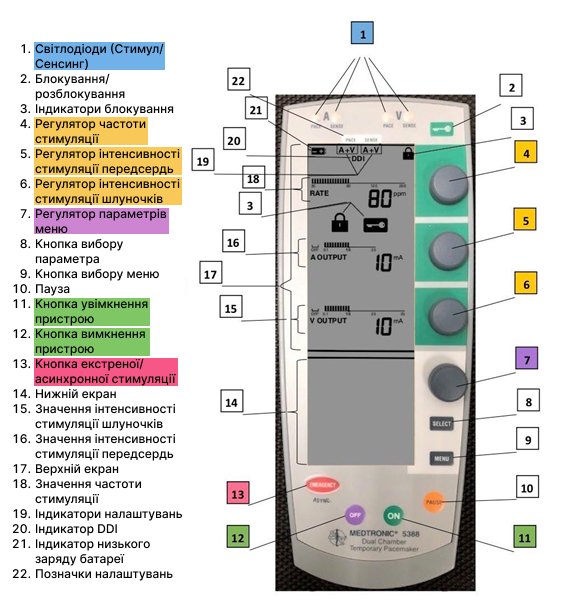
Увімкнення/вимкнення живлення: Кнопки живлення позначені зеленим кольором на Малюнку А1. Кнопка ON - номер 11, а кнопка OFF – номер 12. Натисніть клавішу ON один раз. Верхній екран засвітиться, і пристрій розпочне самоперевірку. Після успішної самоперевірки за умови достатньо зарядженої батареї пристрій розпочне зчитування та стимуляцію передсердя та шлуночка за обраних параметрів. Натисніть кнопку «OFF» двічі в межах 5 секунд. Після першого натискання на нижньому екрані з'явиться повідомлення про те, що користувачеві потрібно натиснути OFF вдруге для того, щоб вимкнути пристрій.
Таблиця A1. Значення потужностей для двокамерного кардіостимулятора Medtronic 5388
| Базова частота стимуляції | 80/хв |
| Інтенсивність стимуляції передсердь та шлуночків | 10 мА та 10 мА |
| Інтенсивність передсердного сенсингу | 0,5 мВ |
| Інтенсивність шлуночкового сенсингу | 2,0 мВ |
| Відстеження електричної активності передсердь | УВІМКНЕНО |
Кнопка екстреної/асинхронної стимуляції: Натисніть цю клавішу (номер 13, Мал. A1) один раз, щоб вибрати високоінтенсивну двокамерну асинхронну (DOO) стимуляцію в будь-який час, незалежно від того, чи пристрій вимкнено, чи заблоковано. Будьте обережні: уникайте випадкового натискання кнопки. Цю кнопку слід використовувати, якщо електромагнітні перешкоди спричиняють надмірну чутливість, що пригнічує генерацію імпульсів кардіостимулятором, спричиняючи гемодинамічну нестабільність. Пристрій працюватиме з наступними налаштуваннями:
Таблиця A2. Значення потужностей при екстреній стимуляції
| Базова частота стимуляції | 80/хв |
| Інтенсивність стимуляції передсердь | 20 мА |
| Інтенсивність стимуляції шлуночків | 25 мА |
| Інтенсивність передсердного сенсингу | ASYN (зчитування не проводиться) |
| Інтенсивність шлуночкового сенсингу | ASYN (зчитування не проводиться) |
Налаштування частоти та інтенсивності стимуляції передсердь (А) та шлуночків (V) у режимі екстреної стимуляції: ці параметри можна налаштувати за допомогою трьох верхніх регуляторів (номери 4, 5 і 6) на правій стороні пристрою, позначених жовтим кольором на Малюнку A1; ці регулятори будуть детально описані нижче. Щоб повернути пристрій до режиму "на вимогу", (синхронізованої стимуляції):
- Якщо на нижньому екрані відображається повідомлення про асинхронну стимуляцію, натисніть клавішу ON один раз.
- Якщо повідомлення про асинхронну стимуляцію не відображається на нижньому екрані, натисніть клавішу ON двічі. Перше натискання клавіші ON веде до появи повідомлення про асинхронну стимуляцію.
- Нижній екран позначений на Малюнку А1 номером 14.
Пристрій почне працювати у режимі синхронної стимуляції з наступними налаштуваннями:
Таблиця A3. Поточні налаштування
| Базова частота стимуляції | Поточні налаштування |
| Інтенсивність стимуляції передсердь | Поточні налаштування |
| Інтенсивність стимуляції шлуночків | Поточні налаштування |
| Інтенсивність передсердного сенсингу | 0.5 mV (номінально) |
| Інтенсивність шлуночкового сенсингу | 2.0 mV (номінально) |
Регулювання частоти та інтенсивності стимуляції передсердь і шлуночків: налаштування параметрів відображаються за допомогою цифр та графічно. Регулятори для вибору значень позначені номерами 4, 5 і 6 відповідно (жовтий колір на Малюнку A1). Рядок на екрані навпроти кожного регулятора показує доступний для кожного параметра діапазон. Над відповідним числовим значенням відображається лінійний графік.
Регулювання частоти стимуляції (номер 4 на Малюнку А1): При ввімкненні приладу встановлюється оптимальна частота стимуляції - 80 BPM (ударів за хвилину). Діапазон частоти - від 30 до 200 BPM. Якщо повертати регулятор за годинниковою стрілкою, частота стимуляції збільшується, а проти годинникової стрілки – зменшується.
Регулятор інтенсивності стимуляції передсердь (номер 5 на Малюнку A1): Інтенсивність стимуляції передсердь коливається від 0,1 до 20 мА. Повертайте регулятор за годинниковою стрілкою, щоб збільшити інтенсивність; повертайте регулятор проти годинникової стрілки, щоб зменшити інтенсивність або вимкнути стимуляцію. Якщо даний параметр вимкнений, то пристрій не виконує ні стимуляцію передсердь, ні зчитування передсердних імпульсів.
Регулятор інтенсивності стимуляції шлуночків (номер 6 на Малюнку A1): Інтенсивність стимуляції шлуночків коливається від 0,1 до 25 мА. Повертайте регулятор за годинниковою стрілкою, щоб збільшити інтенсивність; повертайте регулятор проти годинникової стрілки, щоб зменшити інтенсивність або вимкнути стимуляцію. Якщо даний параметр вимкнений, то пристрій не виконує ні стимуляцію шлуночків, ні зчитування власних шлуночкових імпульсів.
Світлодіоди PACE
- Два зелені світлодіоди у верхній частині пристрою, позначені СТИМУЛ (англ. PACE), номер 1 на Малюнку A1, вказують на подачу імпульсу стимуляції, але не обов'язково свідчать про те, що імпульс стимуляції спричинив стимуляцію міокарда.
- Зелений світлодіодний індикатор поруч із "A" блимає щоразу, коли пристрій подає імпульс стимуляції по передсердному електроду.
- Зелений світлодіод поруч із "V" блимає кожного разу, коли пристрій подає імпульс стимуляції по шлуночковому електроду.
Регулювання зчитування електричної активності передсердь і шлуночків
- Нижній екран (номер 14, Малюнок А1) дозволяє регулювати чутливість зчитування (сенсингу) імпульсів від передсердь і шлуночків.
- Меню 1 забезпечує доступ до:
- Передсердного сенсингу (A SENSITIVITY),
- Шлуночкового сенсингу (V SENSITIVITY),
- Значень інтервалу A-V, а також
- Опції відстеження електричної активності передсердь (A TRACKING).
- Натиснувши кнопку «Меню» (номер 9, Малюнок A1), а потім скориставшись кнопкою «Вибрати» (номер 8, Малюнок A1) та обравши «Меню 1», можна отримати доступ до зміни інтенсивності зчитування імпульсів від передсердя та шлуночка
- За замовчуванням (якщо не налаштувати вручну), передсердний сенсинг (A SENSITIVITY) встановлено на 0,5 мВ.
- A SENSITIVITY можна регулювати в діапазоні від 0,4 до 10 мВ, повертаючи регулятор параметрів меню (номер 7 на Мал. 1А).
- За замовчуванням (якщо не налаштувати вручну), шлуночковий сенсинг (V SENSITIVITY) встановлено на 2,0 мВ.
- V SENSITIVITY можна регулювати в діапазоні від 0,8 до 20 мВ, повертаючи регулятор параметрів меню (номер 7 на Мал. 1А).




























