Цілі
Ці настанови містять огляд гострого компартмент-синдрому (КС) кінцівки і пропонують стандартизований підхід до обстеження й лікування пацієнтів із бойовими пораненнями, в тому числі щодо ролі профілактичної і терапевтичної фасціотомії.
Вихідна інформація
Компартмент-синдром є поширеною і складною проблемою при бойових пораненнях кінцівки, що призводить до втрати функціональності. Компартмент-синдром виникає у 7–11% випадків перелому великогомілкової кістки у цивільних.1-5 Подібну частоту можна очікувати при переломах внаслідок небойових поранень у районах дислокації. Бойові поранення, натомість, передбачають вищий загальний тягар травми, надзвичайно високі вимоги до переливання, обширні пошкодження м’яких тканин, супутні пошкодження артерій, багаторівневі травми кінцівок, а також виникають у віддалених районах дислокації. Внаслідок дії цих чинників, 15% усіх поранених з ортопедичними травмами внаслідок бойових дій потребують принаймні однієї профілактичної або терапевтичної фасціотомії.6
Нещодавні дослідження свідчать про те, що належне виявлення компартмент-синдрому (КС) дозволяє рятувати життя, а затримка в діагностуванні може призвести до смерті.7 Оперативне визначення КС: це клінічний синдром, при якому високий тиск у міофасціальному просторі знижує перфузію та зменшує життєздатність тканин. Терапевтична фасціотомія показана при підтвердженому КС, а профілактична фасціотомія виконується, коли існує значний ризик компартмент-синдрому.8-10 Фасціотомія під час латентної фази (лаг-фази) між травмою та появою синдрому є профілактичною. Виявити КС на ранніх етапах складно, тому при імовірності розвитку компартмент-синдрому профілактичну фасціотомію слід виконувати як стандартну процедуру. Профілактична фасціотомія найчастіше показана пацієнтам з певними переломами із «групи ризику» та пацієнтам, у яких спостерігалася тривала ішемія або яким було виконано реперфузію кінцівки. На ступінь ризику впливають чинники, пов’язані із травмою, лікуванням і самим пацієнтом (таблиці 1 і 3), які при цьому можуть бути взаємопов’язаними.7-13 Приймаючи рішення про виконання профілактичної фасціотомії, слід враховувати складність проведення фізикального огляду пацієнта під час тривалого транспортування, а також неможливість хірургічного втручання під час аеромедичної евакуації (АМЕ).
До основних факторів належать тяжкість травми кінцівки (судинна травма) і загальна тяжкість травми (шок); менш важливим фактором є агресивна ресусцитація (використання більше 5 літрів кристалоїдних розчинів). Набряк тканин і подальше набрякання внаслідок поранення досягають максимального ступеня через 1–2 дні. Імовірно, що додатковий набряк, викликаний реперфузією травмованої ділянки з порушеним кровообігом (наприклад реваскуляризація, шок і використання джгута), ще більше затримує досягнення максимального набряку кінцівки, можливо, навіть до 2–5 днів після поранення. Велика висота (включаючи нормальний тиск у салоні евакуаційного літака) сама по собі не є фактором, що сприяє виникненню компартмент-синдрому (Ritenour, et al). Компартмент-синдром може викликати розвиток ускладнень і смертності (Таблиця 2). Результати опитувань свідчать, що хірурги з більшою підготовкою та досвідом більш схильні виконувати фасціотомію. Після прийняття рішення про проведення профілактичної або терапевтичної фасціотомії необхідно виконати повну фасціотомію.14 Існують докази, що повна фасціотомія шляхом розрізів шкіри на повну довжину та фасціальних розрізів дозволяє отримати кращі результати, ніж обмежена фасціотомія. Неповна фасціотомія, якій очевидно можна запобігти, може сприяти розвитку ускладнень, смертності і погіршення функціональних результатів.
Оцінка
Набряк тканин внаслідок травми досягає піку через 24–48 годин, але слід зберігати пильність у перший тиждень після травми, особливо у випадках, коли вимагаються послідовні хірургічні процедури, постійні реанімаційні заходи або відновлюється перфузія після порушеного кровопостачання. Ознаки та симптоми КС включають біль, напружені м’язові відділи при пальпації, параліч, парестезію або зниження чутливості, а також відсутність пульсу.2 Найважливішою клінічною ознакою є біль, непропорційний травмі, або біль із пасивним розтягуванням групи м’язів, проте у поранених внаслідок бойових дій ця ознака часто залишається непоміченою через зміну психічного стану потерпілого, сильну седацію та проведення штучної вентиляції легень. Напружені м’язові відділи при пальпації вважаються специфічною але не точною ознакою; це спостереження також є надзвичайно суб’єктивним. Параліч та парестезія як ознака КС є менш корисними у гострій стадії, оскільки вони також можуть бути викликані безпосередньою нервовою травмою. Відсутність пульсу є пізньою і зловісною ознакою для цивільних осіб з КС, проте частіше цей симптом спостерігається після бойових поранень, іноді протягом декількох хвилин після пошкодження артерії або розповсюдження гематоми. Найчастіше компартмент-синдром спостерігається у передній частині гомілки.1-2 Приблизно 45% всіх випадків компартмент-синдрому спричинені переломом великогомілкової кістки. При відкритих переломах, навіть із травматичною фасціотомією, частота КС є вищою, ніж при закритих переломах, оскільки відкриті переломи є більш тяжкими, викликають більший набряк і частіше пошкоджують артерії. Компартмент-синдром найчастіше не виявляють у передньому та глибокому задньому відділах гомілки. Неповне усунення компартмент-синдрому також найчастіше спостерігається у гомілці.1
Вимірювання тиску має значні обмеження, тому не рекомендується виконувати його в зоні бойових дій як стандартну процедуру. Нові технології, такі як ультрафільтраційні катетери, можуть із часом дозволити виконання безперервного моніторингу тиску, одночасно забезпечуючи зменшення тиску шляхом відсмоктування інтерстиціальної рідини.15 При спостереженні за пацієнтами щодо виникнення КС, серійні клінічні обстеження слід виконувати щогодини, якщо ризик високий, або з меншою частотою, якщо ризик є нижчим. Медичні працівники з більшим досвідом і належною підготовкою частіше виявляють КС. Важливо вести документацію, яка полегшить надання допомоги в закладах наступного рівня та дозволить покращити відновлення функціональності.
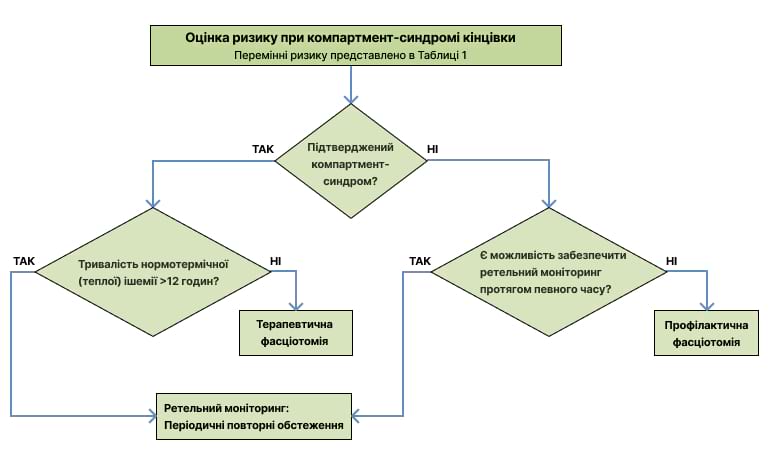
Результати одного з досліджень свідчать, що опіки, отримані внаслідок бойових дій, були пов’язані зі збільшенням частоти фасціотомії.7 За відсутності розчавленої травми, перелому, множинної травми, надмірної ресусцитації, ураження електричним струмом або подібних показань, профілактичну фасціотомію на кінцівках з опіками виконувати не рекомендується, оскільки вона може сприяти розвитку ускладнень і підвищити частоту смертності. (Додаткову інформацію щодо есхаротомії та фасціотомії при лікування опіків кінцівок представлено в настановах JTS «Лікування опіків»).16
Лікування
Оперативне втручання
КС вимагає негайного оперативного втручання. Коли внутрішньокомпартментний тиск досягає критичного рівня, каскад подій, що призводять до ішемії та некрозу тканин, може перервати лише хірургічне лікування. Втручання слід виконати якомога швидше, оскільки протягом кількох годин настає незворотний некроз тканин. Запізніла або неповна фасціотомія пов’язана зі збільшенням смертності та потреби в ампутації серед поранених військовослужбовців.6 Терапевтична фасціотомія виконується у разі підтвердженого компартмент-синдрому, тоді як профілактична фасціотомія виконується для кінцівок із ризиком розвитку КС.8-10 Рішення щодо виконання профілактичної фасціотомії приймають на основі картини поранення кінцівки, фізіологічного стану пацієнта та оперативних міркувань. Ми рекомендуємо виконувати профілактичну фасціотомію після доставки пораненого в стаціонарне хірургічне відділення у всіх випадках, коли є ризик розвитку КС в середовищі з обмеженим забезпеченням, особливо якщо очікується аеромедична евакуація, або після судинної реконструкції кінцівки. Це дозволяє запобігти невиявленню компартмент-синдрому або надто пізньому виконанню повної фасціотомії, особливо в умовах високої інтенсивності бойових дій. Приймаючи рішення про виконання профілактичної фасціотомії, слід враховувати складність проведення фізикального огляду пацієнта під час тривалого транспортування, а також неможливість втручання під час аеромедичної евакуації. Велика висота (включаючи нормальний тиск у салоні евакуаційного літака) сама по собі не є фактором, що сприяє виникненню компартмент-синдрому.17,18
Затримка евакуації
Через затримку евакуації поранені іноді поступають із задавненим компартмент-синдромом (> 12 годин). У такій ситуації ризик ускладнень, в тому числі смерті та інфекції, істотним чином підвищується.12 Оптимальне лікування таких поранених включає відповідну ресусцитацію, підлужнення сечі, застосування манітолу та інтенсивну підтримку.19 У поранених із закритими травмами з механічним розчавленням м’язів таке консервативне лікування дозволяє забезпечити кращі результати, ніж фасціотомія.12 Таким чином, при компартмент-синдромі з нормотермічною («теплою») ішемією, що триває більше 12 годин, з нежиттєздатними м’язовими тканинами фасціотомію як стандартне втручання виконувати не слід.19 Роль ампутації в цій ситуації залишається неясною.
Фасціотомія
Повну фасціотомію слід виконувати відразу після того, як буде прийняте відповідне рішення.14,20 Повна фасціотомія передбачає доступ до всіх компартментів ураженої ділянки на їхню повну довжину. У литці/гомілці передні, латеральні, поверхневі задні та глибокі компартменти слід відкрити за допомогою розрізів на повну довжину. Хоча досвідчені хірурги можуть виконувати доступ за допомогою одного розрізу, ми переконані, що в бойовому середовищі стандартом має залишатися методика з двома розрізами.21,22 Недосвідчені хірурги часто не виконують доступ до глибокого заднього компартменту литки/гомілки, що є помилкою. На передпліччі слід виконати доступ до поверхневого і глибокого долонного компартменту за допомогою розрізу, який простягається від сухожилкового розтягу (lacertus fibrosus) до зап’ястного каналу. При ураженні дорсального компартменту для нього виконують окремий розріз. Неповна фасціотомія може виникати внаслідок нездатності виконати доступ до певного компартменту або через надто короткі фасціальні розрізи. Компартмент-синдром найчастіше не помічають у передньому і глибокому задньому компартментах литки/гомілки.7 Неповний доступ також найчастіше спостерігається в компартментах литки/гомілки.7 Неповна фасціотомія є чинником, що погіршує результати лікування; водночас доведено, що краща хірургічна підготовка дозволяє зменшити частоту фасціотомій, які потребують ревізії.7,23 Повідомлення про виконання фасціотомії не хірургами в середовищі з обмеженим забезпеченням наразі не надходили. Ми застерігаємо, що спроба виконати цю процедуру за межами операційної може призвести до непередбачуваних наслідків, у тому числі неконтрольованої кровотечі та ятрогенної нейроваскулярної травми. Для початкового закриття хірургічних ран допускається використовувати вакуумне закриття або судинні петлі.
До поширених причин неповної фасціотомії литки належать:
- Неправильна ідентифікація перегородки, що розділяє передній і латеральний компартменти. Цього можна уникнути, виконавши початковий поперечний розріз у фасції, розташованій над перегородкою, після чого окремо відкривши передній і латеральний компартменти — тобто зробити так званий «H-подібний» розріз.
- Неповна фасціотомія глибокого заднього компартменту внаслідок невідокремлення волокон камбалоподібного м’яза від заднього відділу великогомілкової кістки. Якщо фасціотомію виконано правильно, у повністю декомпресованому глибокому задньому компартменті буде забезпечено доступ до судинно-нервового пучка.
- Надто короткі фасціальні розрізи, що не простягаються на всю довжину фасціального компартменту на рівні колінного або гомілковостопного суглоба.
Основою клінічної оцінки є біль при пасивному розтягуванні (наприклад тильне згинання гомілковостопного суглоба), пальпація м’язів на напруження та якість пульсу в поєднанні з індексом підозри. Моніторинг тиску за допомогою манометра не дозволяє надійно діагностувати КС в умовах бойових дій, тому діагностування виконується на основі клінічних, а не технічних показників. Оскільки сьогодні немає чутливої або специфічної методики для діагностування компартмент-синдрому, виконання фасціотомії слід розглядати у пацієнтів зі значними пошкодженнями та клінічними ознаками, що вказують на можливий компартмент-синдром.
Лікування КС стопи
Фасціотомія для лікування КС стопи залишається суперечливим підходом. Хоча наукові публікації загалом свідчать на користь хірургічного зменшення тиску, наслідки фасціотомії стопи можуть у багатьох випадках призвести до більш серйозних ускладнень (інфекція, пересадка шкіри, труднощі з носінням взуття), ніж ускладнення внаслідок компартмент-синдрому (кігтеподібна деформація пальців стопи). Тому перед виконанням фасціотомії стопи хірург повинен ретельно зважити всі переваги й недоліки процедури.
Моніторинг покращення показників (ПП)
Цільова популяція
- Усі пацієнти з діагностованим компартмент-синдромом.
- Усі пацієнти з кодом AIS кінцівки ≥ 3 або використанням джгута > 2 годин.
Мета (очікувані результати)
- Діагностику і лікування компартмент-синдрому виконано до розвитку некрозу тканин.
- Якщо є показання для фасціотомії, виконано повну фасціотомію.
- Задокументовано час використання джгута.
- Використання профілактичної фасціотомії мінімізовано.
Кількісні показники результативності / дотримання рекомендацій
- Кількість і відсоток пацієнтів із діагностованим компартмент-синдромом, яким було виконано фасціотомію в закладі того ж рівня (або задокументовано причину затримки).
- Кількість і відсоток пацієнтів, яким було виконано фасціотомію, і яким слід виконати висічення некротичних м’язових тканин в ураженій кінцівці.
- Кількість і відсоток пацієнтів зі встановленим джгутом, для яких задокументовано час використання джгута (встановлення і зняття).
- Кількість і відсоток пацієнтів, яким було виконано фасціотомію, і в яких не діагностовано компартмент-синдром.
Джерело даних
- Карта пацієнта
- Реєстр травм Міністерства оборони (Department of Defense Trauma Registry, DODTR)
Системна звітність і частота звітування
Згідно з цими Настановами, вказане вище становить мінімальні критерії моніторингу ПП. Системна звітність виконуватиметься щороку; додатковий моніторинг ПП та заходи із системної звітності можна виконувати залежно від потреб.
Системний перегляд та аналіз даних виконуватиме керівник JTS та Відділ ПП JTS.
Обов’язки
Керівник травматологічної бригади відповідає за ознайомлення з цими Настановами, належне дотримання вказаних у ньому вимог та моніторинг ПП на місцевому рівні.
-
- Shore BJ, Glotzbecker MP, Zurakowski D, et al Acute compartment syndrome in children and teenagers with tibial shaft fractures: incidence and multivariable risk factors. J Orthop Trauma. 2013 Nov; 27(11):616-21.
- Radiographic predictors of compartment syndrome in tibial plateau fractures. Ziran BH, Becher SJ. J Orthop Trauma. 2013 Nov; 27(11):612-5.
- Park S, Ahn J, Gee AO, Kuntz AF, Esterhai JL. Compartment syndrome in tibial fractures. J Orthop Trauma. 2009 Aug; 23(7):514-8.
- McQueen MM, Duckworth AD, Aitken SA, et al Predictors of compartment syndrome after tibial fracture. J Orthop Trauma. 2015 Apr 9.
- Shadgan B, Pereira G, Menon M, et al Risk factors for acute compartment syndrome of the leg associated with tibial diaphyseal fractures in adults. J Orthop Traumatol. 2014 Dec 28.
- Kragh JF Jr, Wade CE, Baer DG, et al Fasciotomy rates in operations enduring freedom and iraqi freedom: association with injury severity and tourniquet use. Orthop Trauma. 2011 Mar; 25(3):134-9.
- Ritenour AE, Dorlac WC, Fang R, et al. Complications after fasciotomy revision and delayed compartment release in combat patients. J Trauma. 2008; 64(2 Suppl):S153-61; discussion S161-2. Landstuhl cohort. Inadequate fasciotomy risks mortality. Surgeons should have this.
- Mubarak SJ, Hargens AR. Compartment Syndromes and Volkmann’s Contracture. Saunders, Philadelphia, 1981. First book on compartment syndrome, a dated classic.
- US Army, Medical Research and Materiel Command. Compartment Syndrome: Diagnosis and Surgical Management DVD, 2008. 90 minutes, how to do surgery.
- Office of The US Army Surgeon General, Health Policy and Services (HP&S) Directorate, All Army Action Order, Complications after fasciotomy revision and delayed compartment release in combat patients. 15 May 2007. Ritenour message.
- Klenerman L. The Tourniquet Manual. London: Springer; 2003. The only book on tourniquets which increase the risk of compartment syndrome somewhat especially if used incorrectly such as a venous tourniquet.
- Reis ND. Better OS. Mechanical muscle-crush injury and acute muscle-crush compartment syndrome: with special reference to earthquake casualties. J Bone Joint Surg Br. 87(4): 450-3, 2005. Late fasciotomy risks infection and mortality.
- Walters TJ, Kragh JF, Kauvar DS, Baer DG. The combined influence of hemorrhage and tourniquet application on the recovery of muscle function in rats. J Orthop Trauma. 22(1): 47-51, 2008. Risk factors are interrelated.
- Mubarak S, Owen C. Double-Incision Fasciotomy of the Leg for Decompression in Compartment Syndromes. JBJS. 59-A, No.2, March 1977.
- Odland RM, Schmidt AH. Compartment syndrome ultrafiltration catheters: report of a clinical pilot study of a novel method for managing patients at risk of compartment syndrome. J Orthop Trauma. 2011 Jun;25(6):358-65.
- Joint Trauma System, Burn Care, 11 May 2016. https://jts.health.mil/index.cfm/PI_CPGs/cpgs Accessed Mar 2018
- McGill R1, Jones E, Robinson B, et al Correlation of altitude and compartment pressures in porcine hind limbs. J Surg Orthop Adv. 2011 Spring;20(1):30-3.
- Kalns J, Cox J, Baskin J, Santos A, et al Extremity compartment syndrome in pigs during hypobaric simulation of aeromedical evacuation. Aviat Space Environ Med. 2011 Feb; 82(2):87-91.
- Gerdin M, Wladis A, von Schreeb J. Surgical management of closed crush injury-induced compartment syndrome after earthquakes in resource-scarce settings. J Trauma Acute Care Surg. 2012 Jun 14.
- Mathis JE, Schwartz BE, Lester JD, et al Effect of lower extremity fasciotomy length on intracompartmental pressure in an animal model of compartment syndrome: the importance of achieving a minimum of 90% fascial release. Am J Sports Med. 2015 Jan; 43(1):75-8.
- Bible JE, McClure DJ, Mir HR. Analysis of single-incision versus dual-incision fasciotomy for tibial fractures with acute compartment syndrome. J Orthop Trauma. 2013 Nov; 27(11):607-11.
- Maheshwari R, Taitsman LA, Barei DP. Single-incision fasciotomy for compartmental syndrome of the leg in patients with diaphyseal tibial fractures. J Orthop Trauma. 2008; 22:723–730.
- Kragh JF Jr1, San Antonio J, Simmons JW, et al. Compartment syndrome performance improvement project is associated with increased combat casualty survival. J Trauma Acute Care Surg. 2013 Jan; 74(1):259-63.
Додаток А: Ризики


Додаток B: Алгоритм прийняття клінічних рішень при компартмент-синдромі у фронтових умовах
Додаток C. Дані для медичної документації щодо компартмент-синдрому
| Таблиця 3. Дані для медичної документації щодо компартмент-синдрому під час бойових дій |
| Чи була фасціотомія профілактичною (компартмент-синдром відсутній) або терапевтичною (компартмент-синдром наявний)? |
| Коли було визначено показання для фасціотомії, і коли потерпілий отримав поранення? |
| Коли було виконано процедуру (для визначення затримки в наданні лікування)? |
| Чи була можливість забезпечити ретельне спостереження за потерпілим? Якщо так, яким був клінічний перебіг? Чи був потерпілий у свідомості, чи було йому виконано інтубацію, а також чи була у нього травма голови? |
| Чи спостерігалося пошкодження нервів або чи було виконано блокаду нерва/місцеву анестезію? |
| На основі якої травми або факторів ризику (наприклад відновлення кровопостачання після ішемії) було визначено показання для проведення процедури? |
| Якими були причини ішемії із подальшим відновленням кровопостачання, і яке було надано лікування в цьому випадку? |
| Супутні травми, що змінюють ступінь ризику компартмент-синдрому: шок, прихована гіпоперфузія, гіпоксія, нервова дисфункція, порушення дієздатності, приглушене сприйняття зовнішніх стимулів або неконтактність потерпілого, артеріальна травма або ішемія, переломи з пошкодженням м’яких тканин, синдром надмірної ресусцитації, різновиди коагулопатії (включаючи гемофілію тощо), утворення гематоми, розчавлена травма, синдром капілярного витоку та тривала компресія. |
| Якими були результати хірургічного втручання та реакція м’язового компартменту на процедуру? |
| Яку було застосовано техніку (дермотомія, фасціотомія, хірургічний доступ, довжина фасціотомії)? |
| Чи було виконано ретинакулотомію або епімізіотомію? Перелічіть всі компартменти, де було виконано декомпресію. |
| Що обмежувало довжину фасціотомії, наприклад чи передня фасція гомілки проходить від проксимального гребеня великогомілкової кістки біля горбка Герді до переднього тримача розгинача гомілковостопного суглоба (гомілкової зв’язки)? |
| Перелічіть пов’язані процедури: висічення, промивання, фіксація перелому тощо. |
| Планове лікування: поетапне? Закриття, повторне висічення, відстрочена первинна операція, пересадка шкіри або клапоть. |
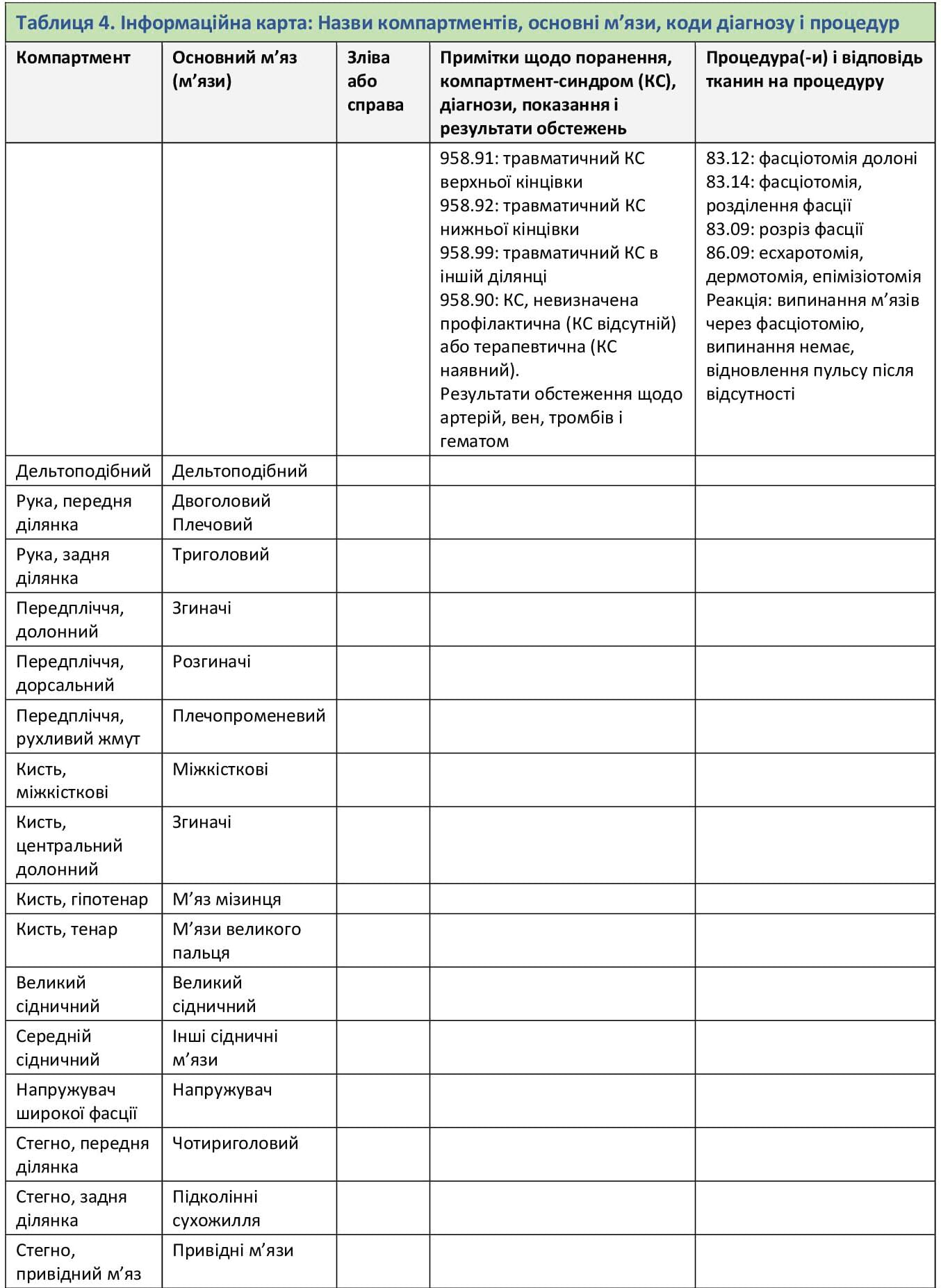
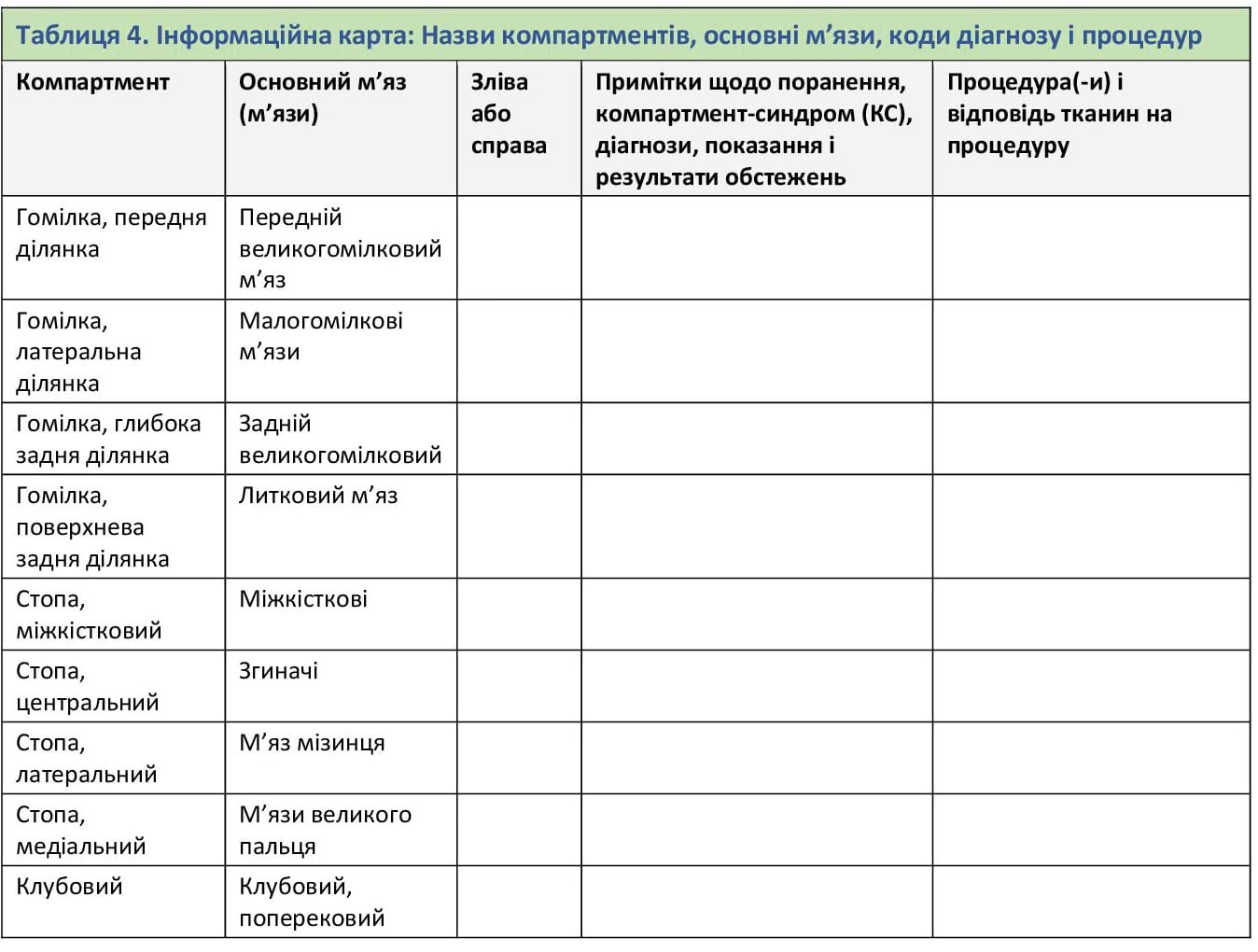
Додаток D. Інформаційна карта щодо компартмент-синдрому
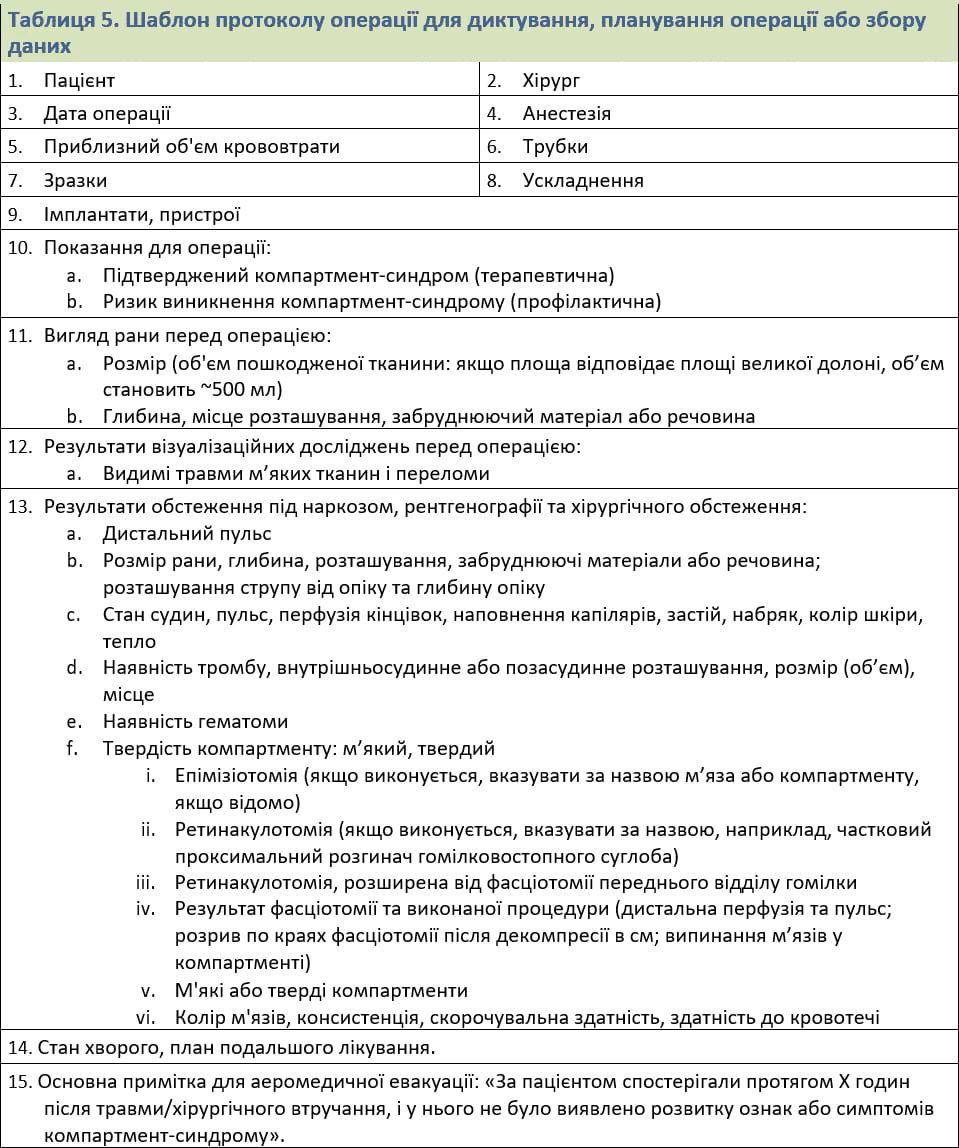
Додаток E: Шаблон протоколу операції
Додаток F: Додаткова інформація щодо застосування за незатвердженими показаннями згідно з CPG
Мета
Мета цього Додатка — надати роз’яснення політики та практики Міноборони щодо включення в Настанови CPG «незатверджених» показань для продуктів, які були схвалені Управлінням з контролю якості продуктів харчування і лікарських засобів США (FDA). Це стосується незатверджених показань при застосуванні у пацієнтів, які належать до збройних сил.
Вихідна інформація
Використання продуктів, схвалених FDA, за незатвердженими показаннями, надзвичайно поширене в медицині США і зазвичай не регулюється окремими нормативними актами. Проте, згідно з федеральним законодавством, у деяких обставинах застосування схвалених лікарських засобів за незатвердженими показаннями підлягає нормативним актам FDA, що регулюють використання «досліджуваних лікарських засобів». До цих обставин належить використання в рамках клінічних досліджень, а також, у військовому контексті, використання за незатвердженими показаннями згідно з вимогами командування. Деякі види використання за незатвердженими показаннями також можуть підлягати окремим нормативним актам.
Додаткова інформація щодо застосування за незатвердженими показаннями згідно з CPG
Включення в Настанови CPG застосувань за незатвердженими показаннями не належить до клінічних випробувань і не є вимогою командування. Більше того, таке включення не передбачає, що армійська система охорони здоров’я вимагає, щоб лікарі, які працюють в структурах Міноборони, застосовували відповідні продукти за незатвердженими показаннями або розглядали їх як «стандарт лікування». Натомість, включення в Настанови CPG застосувань за незатвердженими показаннями допомагає відповідальним медичним робітникам виконувати клінічну оцінку завдяки інформації про потенційні ризики та переваги альтернативних видів лікування. Рішення щодо клінічної оцінки належить відповідальному медичному працівнику в рамках відносин «лікар — пацієнт».
Додаткові процедури
Виважений розгляд
Відповідно до вказаної мети, при розгляді застосувань за незатвердженими показаннями в Настановах CPG окремо вказується, що такі показання не схвалені FDA. Крім того, розгляд підкріплений даними клінічних досліджень, в тому числі інформацією про обережне використання продукту та всі попередження, видані FDA.
Моніторинг забезпечення якості
Процедура Міноборони щодо застосувань за незатвердженими показаннями передбачає регулярний моніторинг забезпечення якості з реєстрацією результатів лікування та підтверджених потенційних побічних явищ. З огляду на це ще раз підкреслюється важливість ведення точних медичних записів.
Інформація для пацієнтів
Належна клінічна практика передбачає надання відповідної інформації пацієнтам. У кожних Настановах CPG, що передбачають застосування за незатвердженими показаннями, розглядається питання інформації для пацієнтів. За умови практичної доцільності, слід розглянути можливість включення додатка з інформаційним листком для пацієнтів, що видаватиметься до або після застосування продукту. Інформаційний листок має в доступній для пацієнтів формі містити такі відомості: a) це застосування не схвалене FDA; b) причини, чому медичний працівник зі структури Міноборони може прийняти рішення використати продукт з цією метою; c) потенційні ризики, пов’язані з таким застосуванням.



























